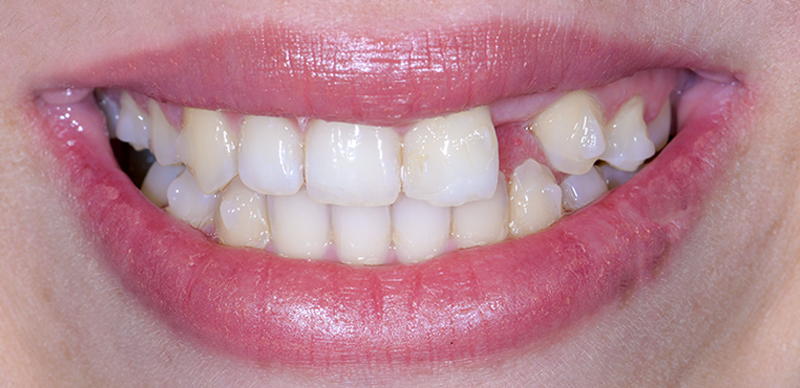
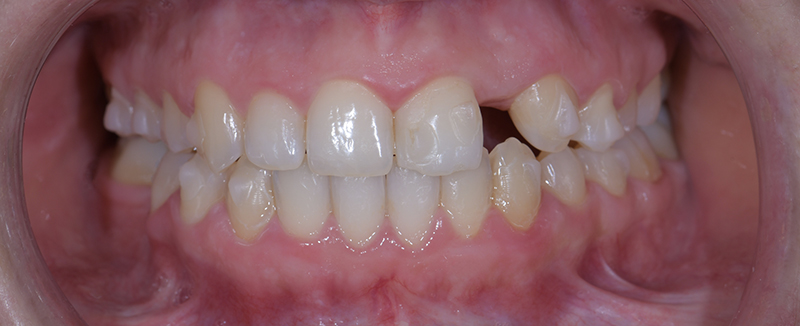
Dans ce cas de réhabilitation globale esthétique et fonctionnelle, notre patiente s’est présentée au cabinet avec une demande bien précise : ses anciennes couronnes, majoritairement posées sur dents vivantes il y a une dizaine d’années, la gênaient en raison de la présence de triangles noirs. Ces embrasures accentuées entraînent une accumulation alimentaire désagréable et inesthétique.
Analyse initiale et objectifs esthétiques
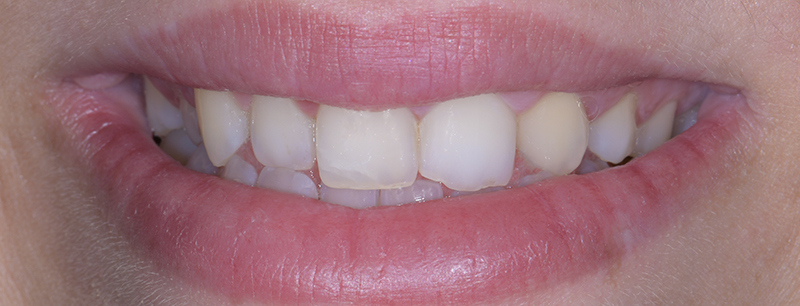
L’analyse extra-orale met en évidence un sourire harmonieux, mais perfectible, que la patiente souhaitait améliorer en gagnant en luminosité et en travaillant la forme de ses dents.
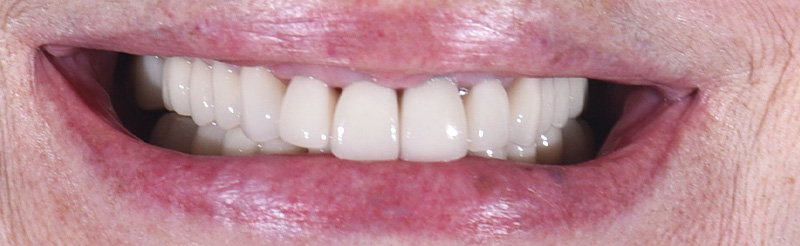
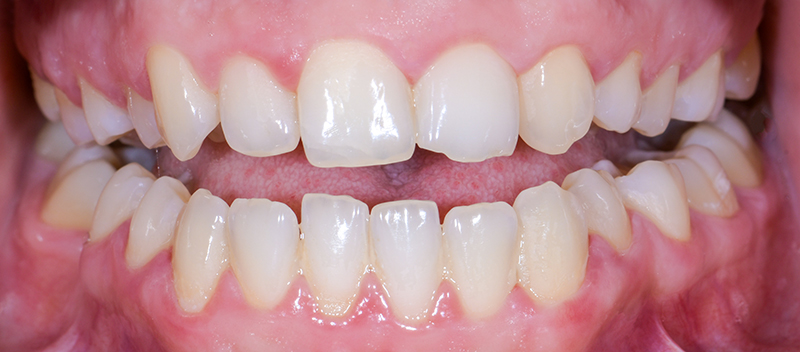
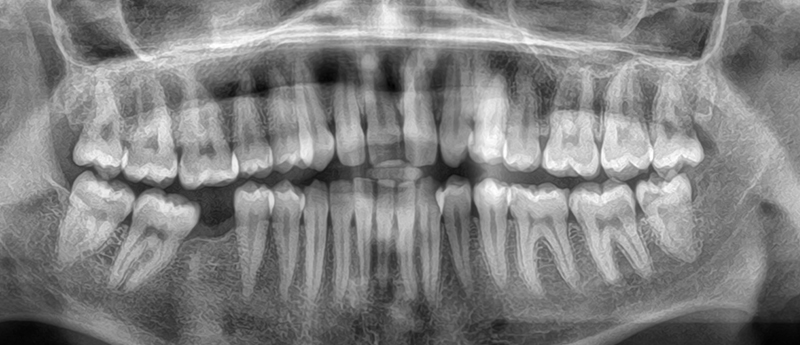
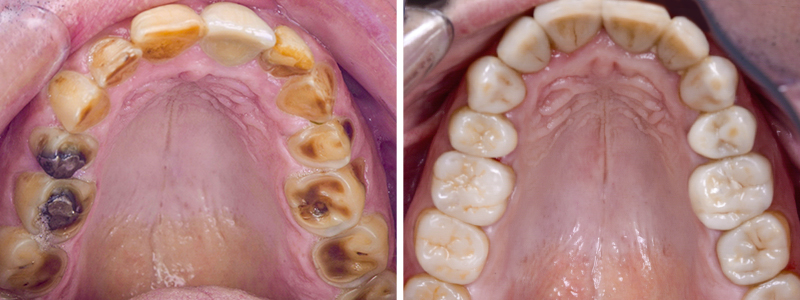
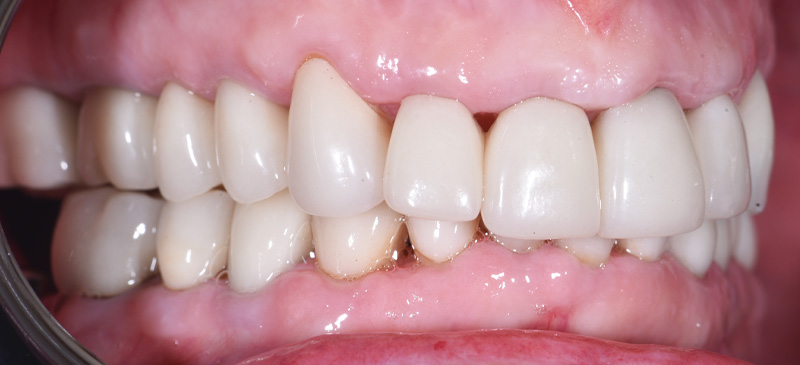 Fig. 01 : situation initiale.
Fig. 01 : situation initiale.
Les clichés intra-oraux révèlent l’absence quasi totale de papilles interdentaires, contribuant à l’effet de vide. Il est important de noter que la patiente est atteinte d’une parodontite maîtrisée, avec une perte osseuse déjà stabilisée.
Planification numérique et simulation
Nous avons utilisé l’application Smile Cloud pour réaliser un smile design à l’aide de la plateforme Design4me, une plateforme entièrement numérique pour la réalisation de la conception : cette étape de planification numérique nous a permis de projeter la future forme du sourire en harmonisant les proportions dentaires et revoir la forme des dents.
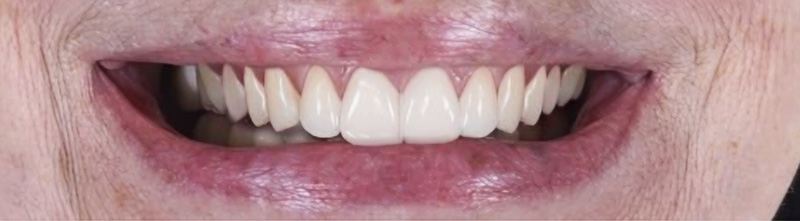 Fig. 02 : projection de la future forme du sourire.
Fig. 02 : projection de la future forme du sourire.
Une augmentation de la dimension verticale de 3 mm a été décidée, grâce à une gouttière KOIS imprimée en 3D en résine. Celle-ci permet, grâce à la rétention au niveau du palais, de positionner les dents mandibulaires en augmentant la DV comme un jig, conçue par Digismile.
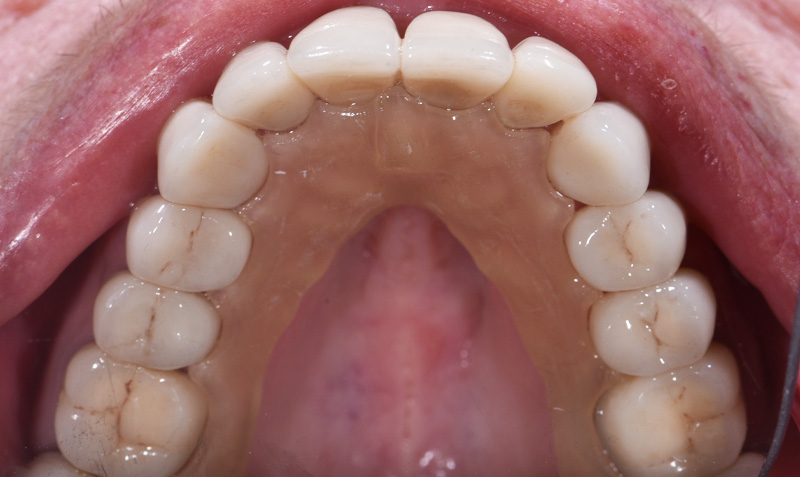
Fig. 03 : gouttière KOIS imprimée en 3D en résine.
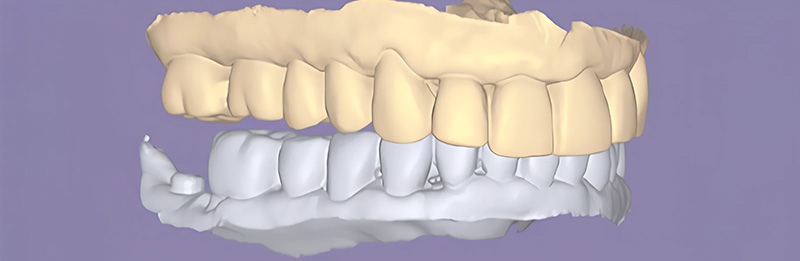 Fig. 04 : planification numérique de la nouvelle DV.
Fig. 04 : planification numérique de la nouvelle DV.
Cette nouvelle Dimension Verticale d’Occlusion (DVO) donne à la patiente un confort fonctionnel, avec un gain visible au niveau de l’exposition des dents mandibulaires.
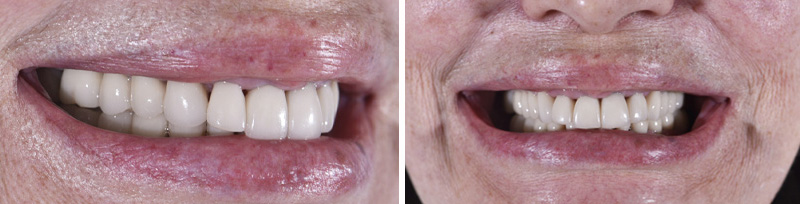
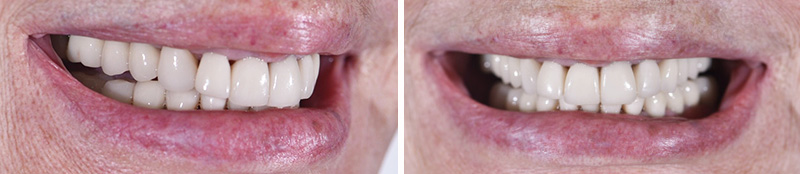 Fig. 05 : photographies avant et après l’augmentation de la DV.
Fig. 05 : photographies avant et après l’augmentation de la DV.
Mock-up et validation
Un wax-up digital a été réalisé, suivi d’un mock-up en bouche pour visualiser le résultat final. Bien que l’agencement gingival soit comblé par de la résine lors de cette étape (ce qui ne reflète pas la réalité finale), le volume et la forme ont convaincu la patiente.
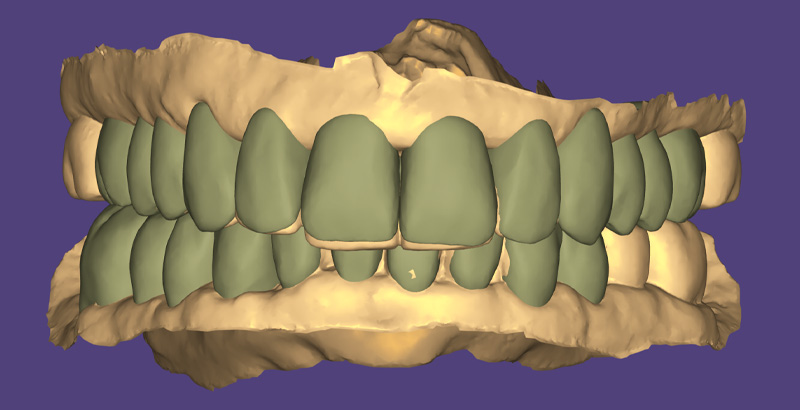
Fig. 06 : wax-up digital.
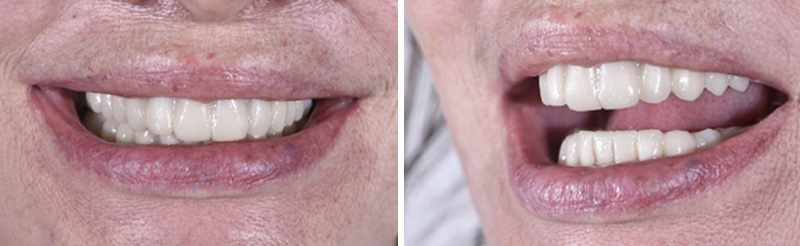
Fig. 07 : mock-up en bouche.
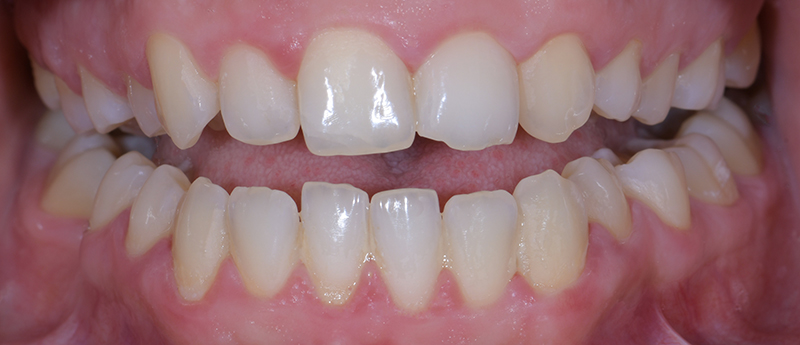
 Fig. 08 : comparaison avant/après.
Fig. 08 : comparaison avant/après.
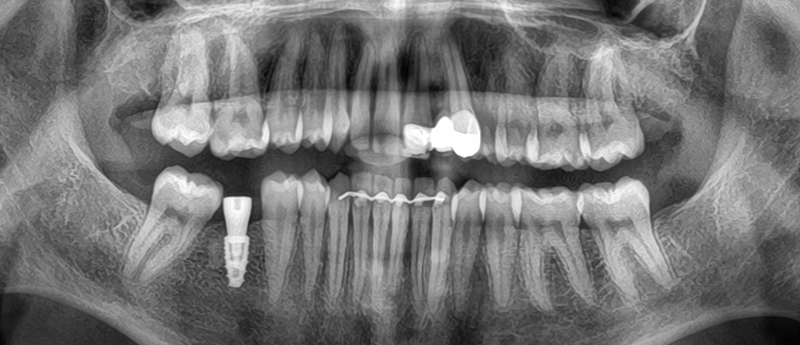
Une superposition avec le CBCT a également permis d’envisager une gingivectomie ciblée le jour de la dépose des anciennes restaurations.
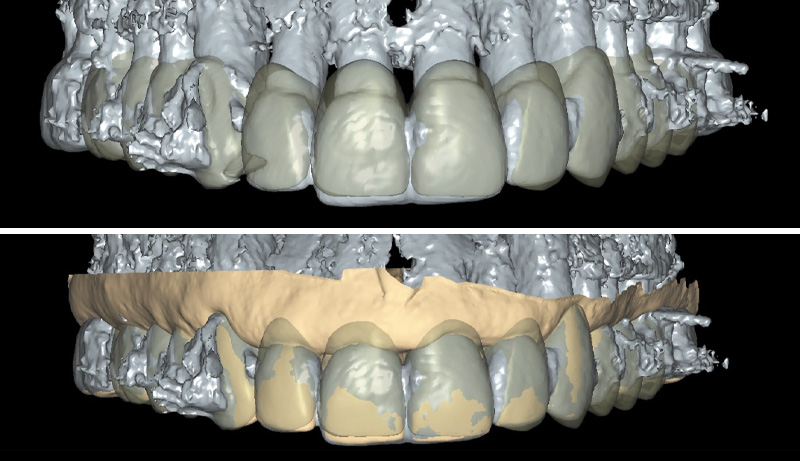 Fig. 09 : superposition du wax-up et du CBCT.
Fig. 09 : superposition du wax-up et du CBCT.
Phase clinique et restauration finale
Le jour de la dépose des anciennes restaurations, nous avons réalisé la gingivectomie guidée sans ostéotomie, en retirant soigneusement les anciennes céramiques à l’aide des fraises Rocky (Komet), particulièrement efficaces, surtout pour la découpe des céramiques et des zircones.
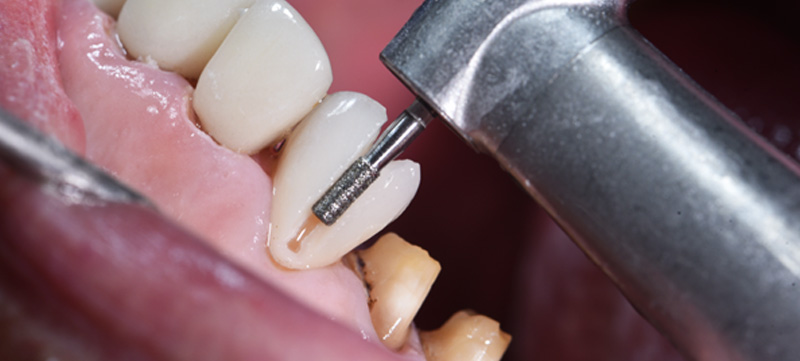
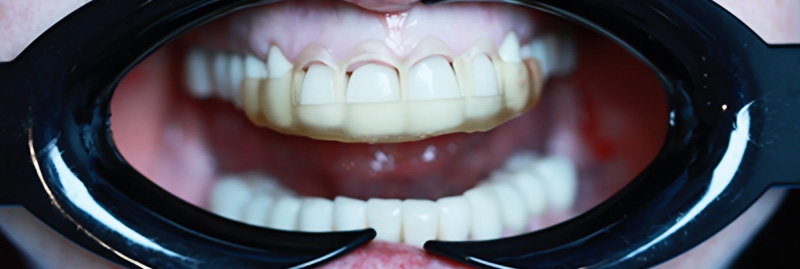 Fig. 10 : gingivectomie guidée.
Fig. 10 : gingivectomie guidée.
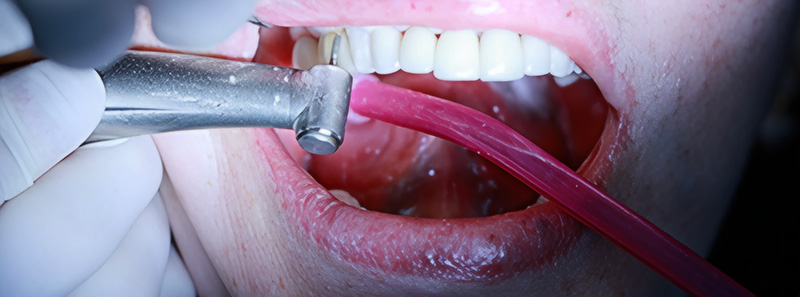 Fig. 11 : dépose des couronnes avec Fraise Rocky (Komet).
Fig. 11 : dépose des couronnes avec Fraise Rocky (Komet).
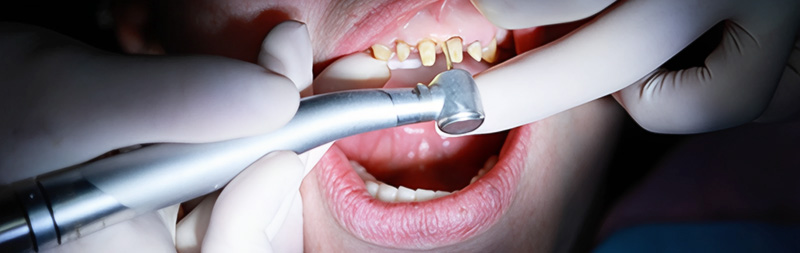 Fig. 12 : reprises des préparations fraises congés ¼ de rond (Komet).
Fig. 12 : reprises des préparations fraises congés ¼ de rond (Komet).
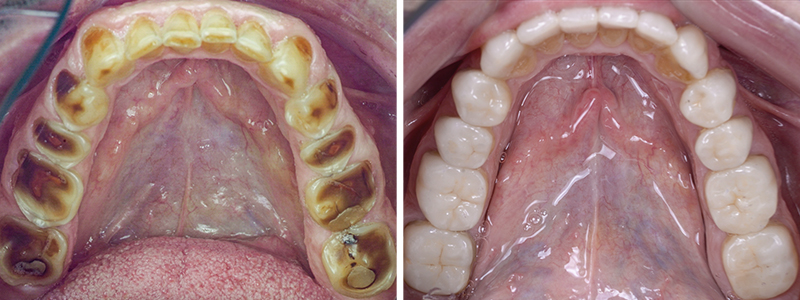
Les nouvelles couronnes ont été conçues par le laboratoire Digismile : en antérieur, nous avons utilisé l’Empress CAD Multi (teinte B1) pour un rendu naturel et lumineux ; en postérieur, de l’EMAX pour sa résistance mécanique.
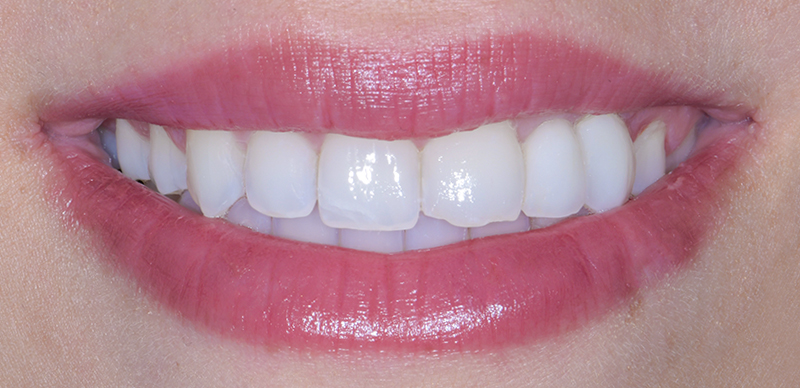
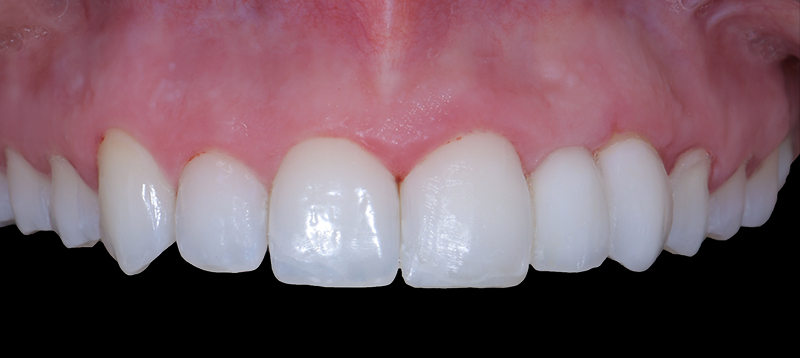
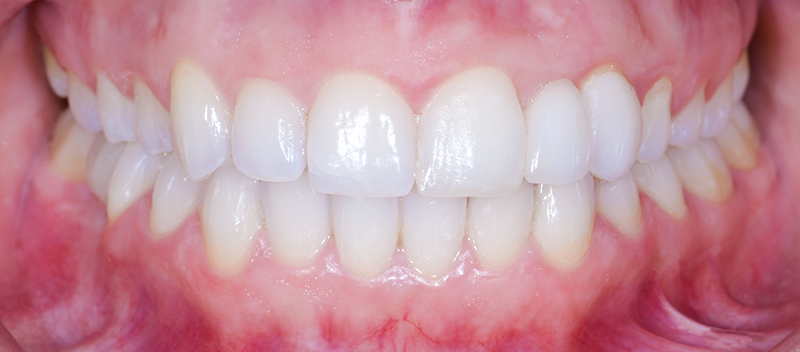
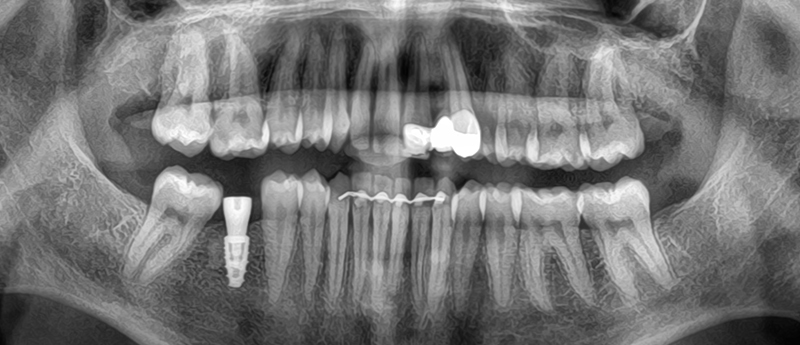
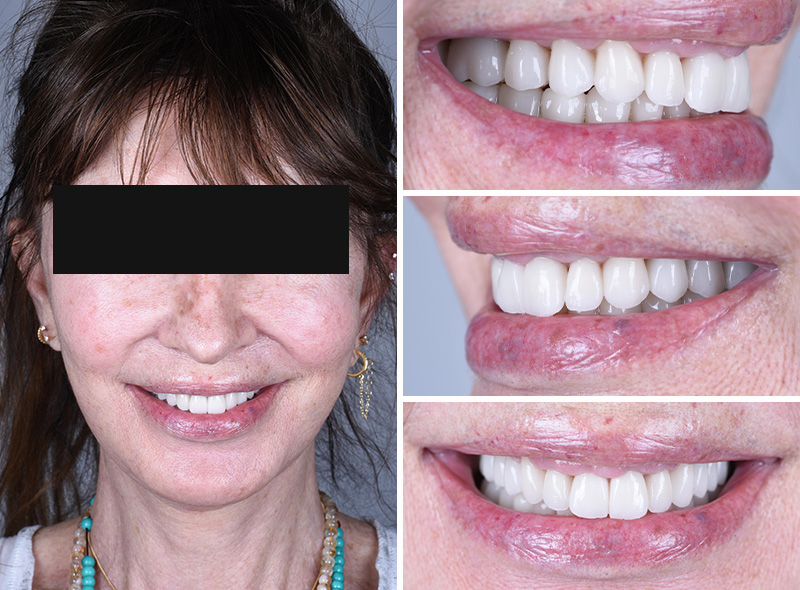 Fig. 13 : situation finale.
Fig. 13 : situation finale.
Un léger bombé a été intégré dans le design pour combler les embrasures de manière douce et naturelle. Les photos finales montrent un sourire rajeuni, équilibré et fonctionnel, tant en vue intra-orale qu’extra-orale sans non plus dénaturer le sourire de la patiente qui souhaite garder un sourire naturel.
Cet article des Drs Tom Boujenah et Olivier Boujenah vous a plu ? Ne manquez pas le webinaire Komet « Réhabilitation esthétique et fonctionnelle en full numérique » du 18 septembre à 19h00, au cours duquel ils reviendront en détail sur ce cas clinique.
Pour vous inscrire, cliquez ici !







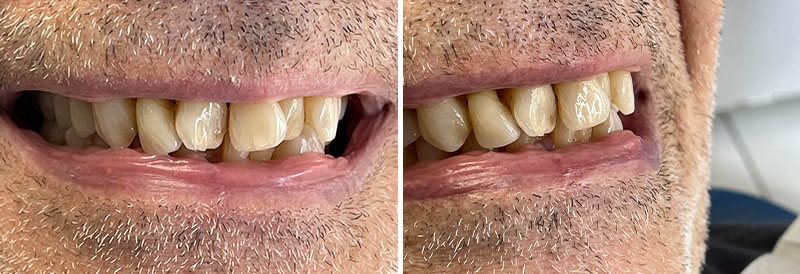
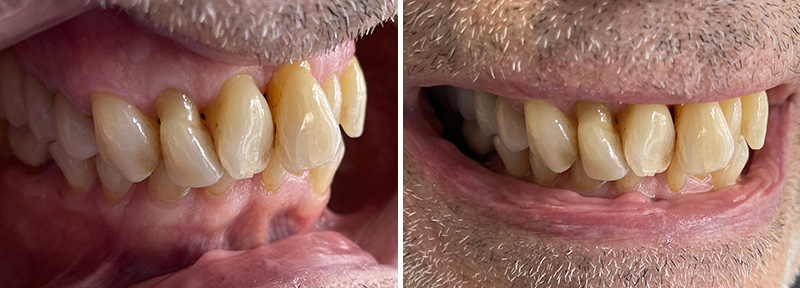
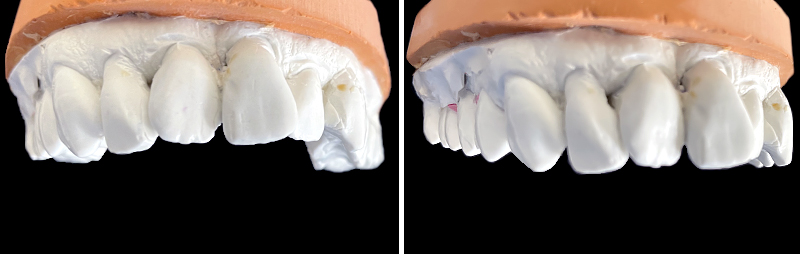
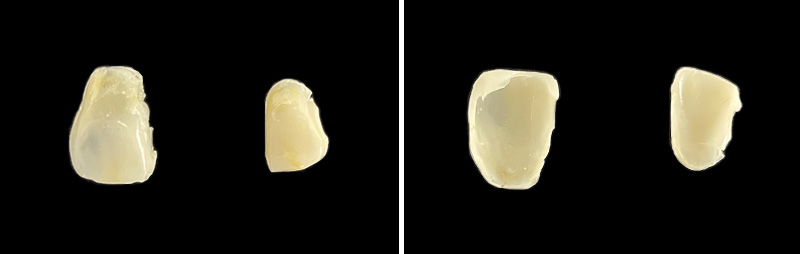
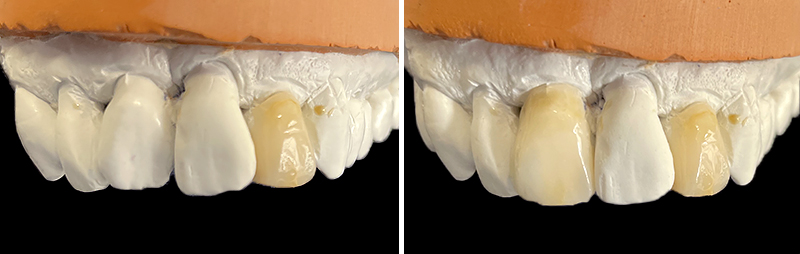
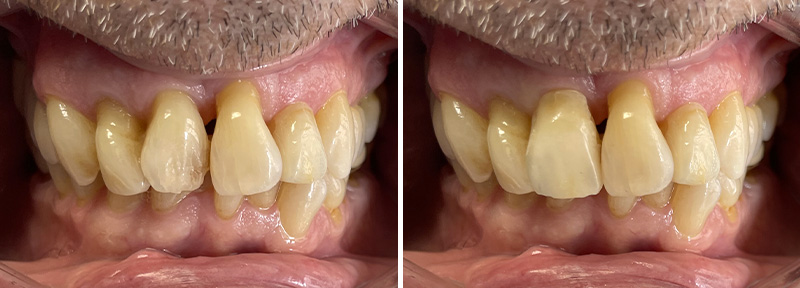
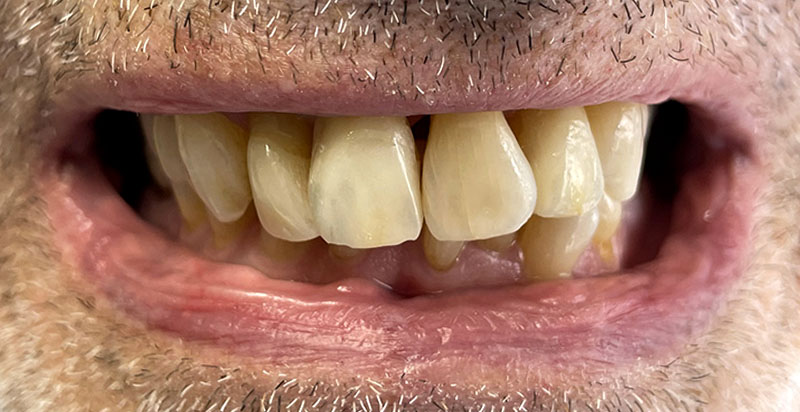
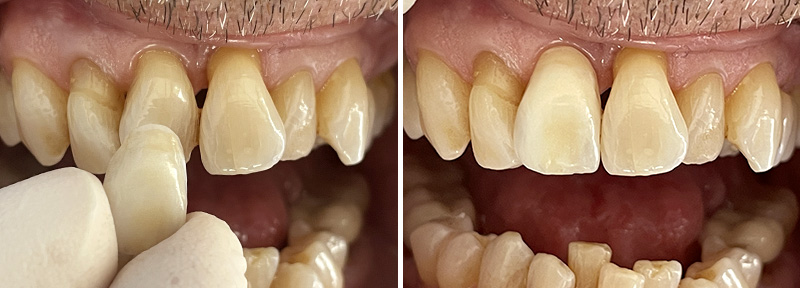
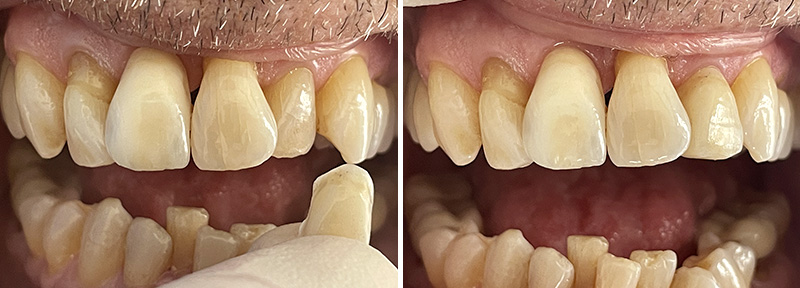 Fig. 08 :
Fig. 08 :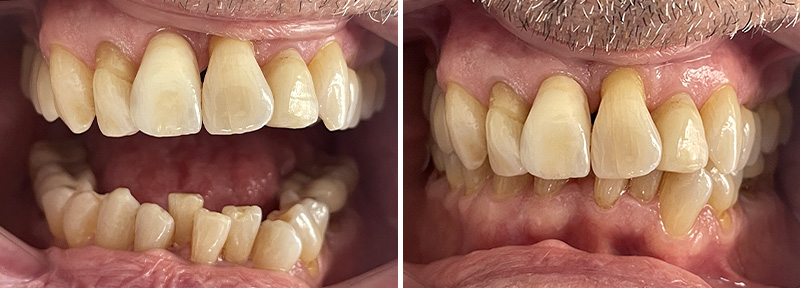 Fig. 09 :
Fig. 09 :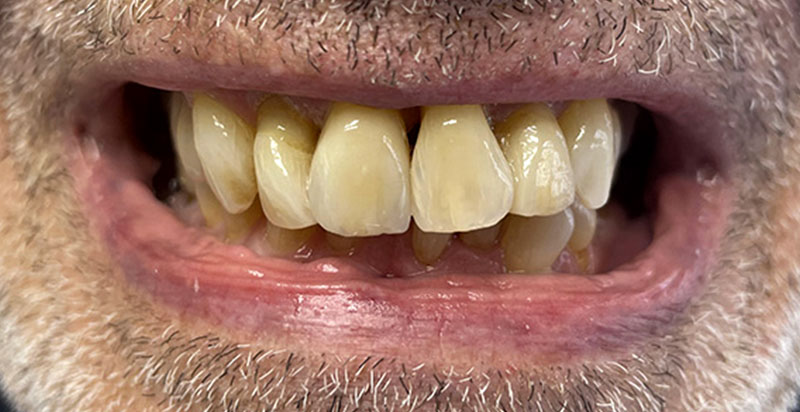
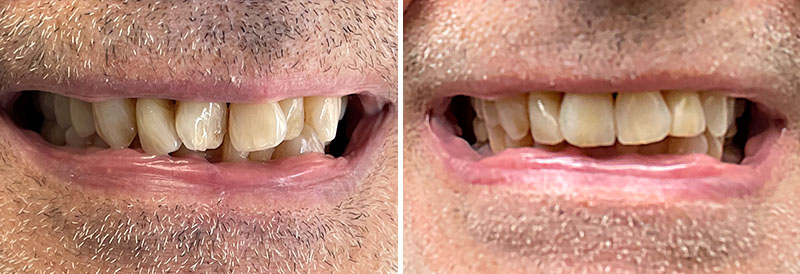 Fig. 11 :
Fig. 11 : 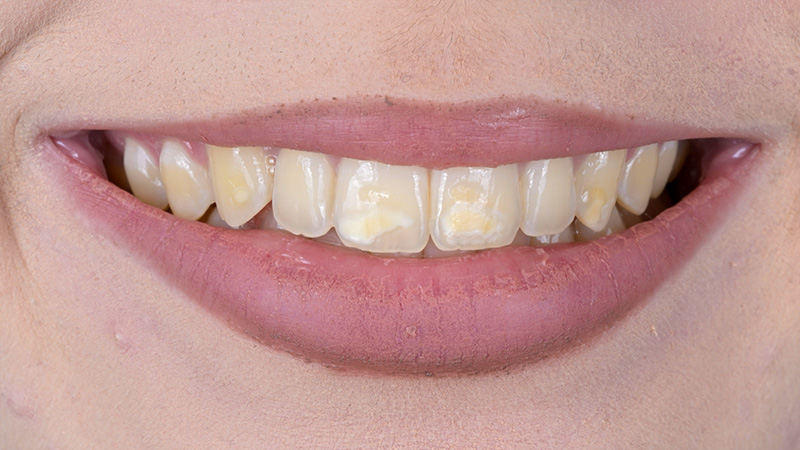





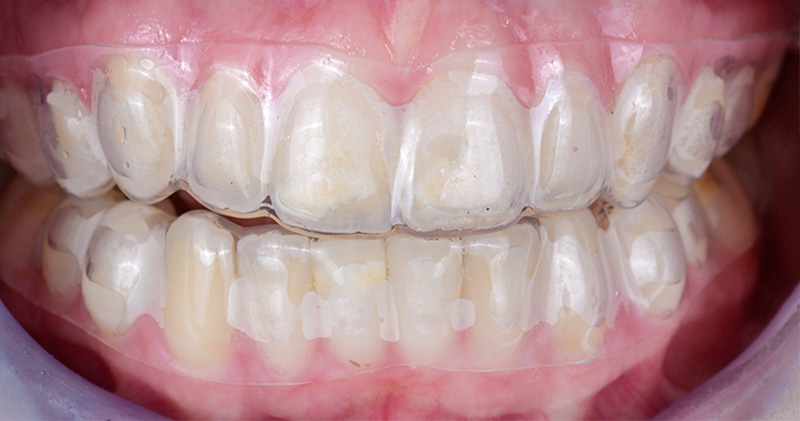


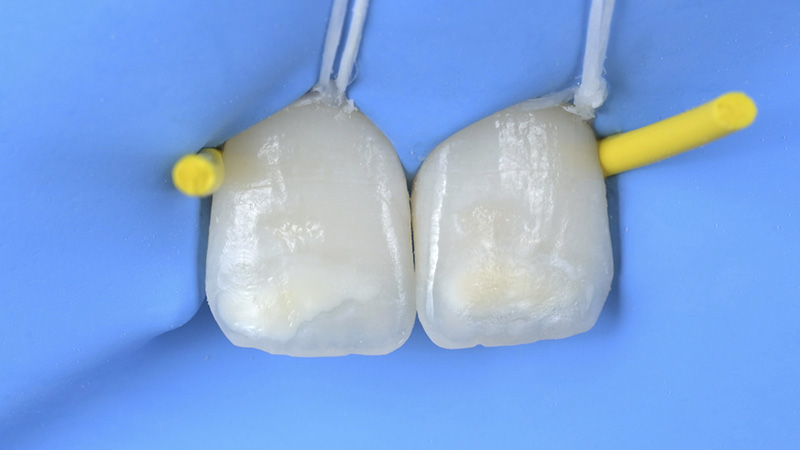
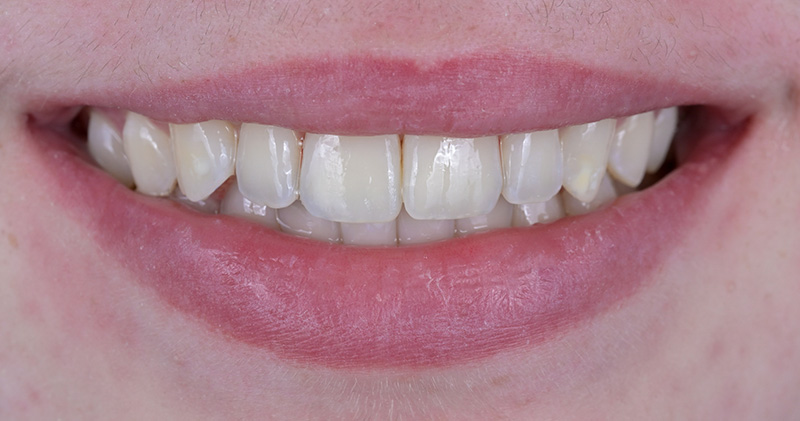

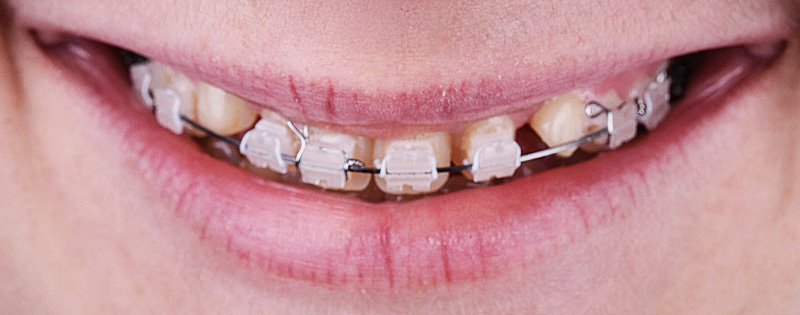
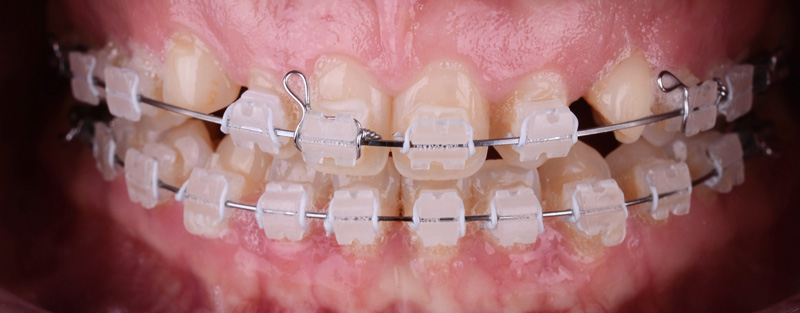

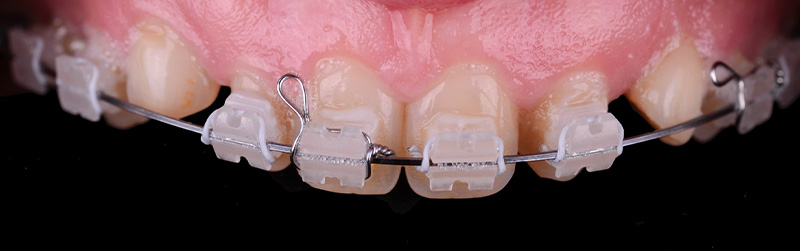

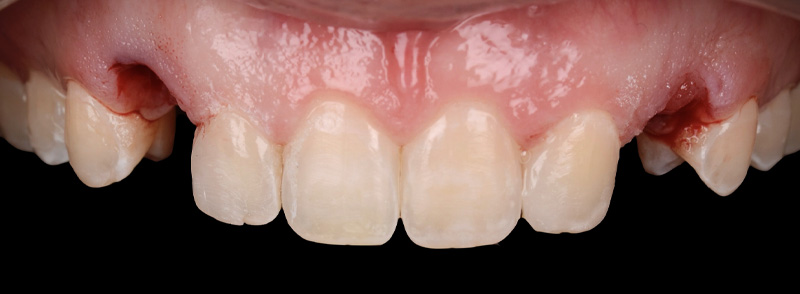
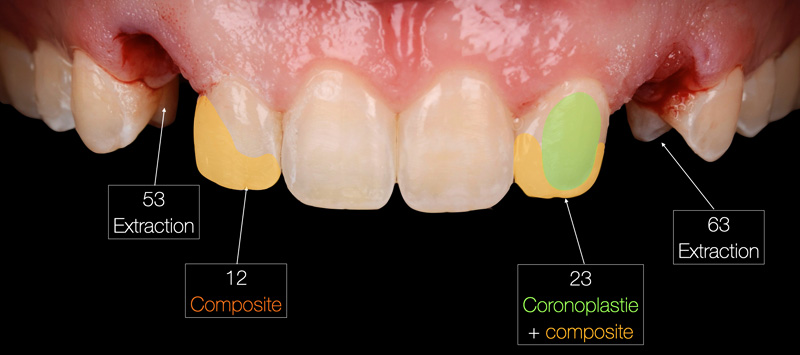
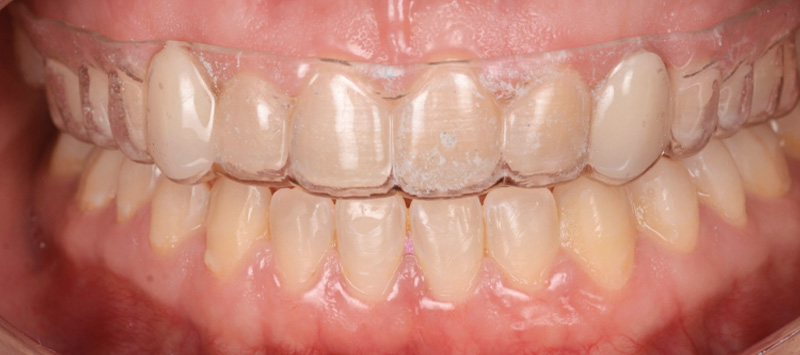
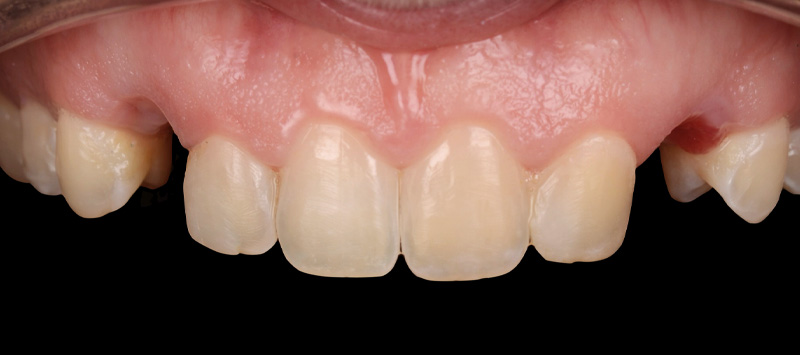
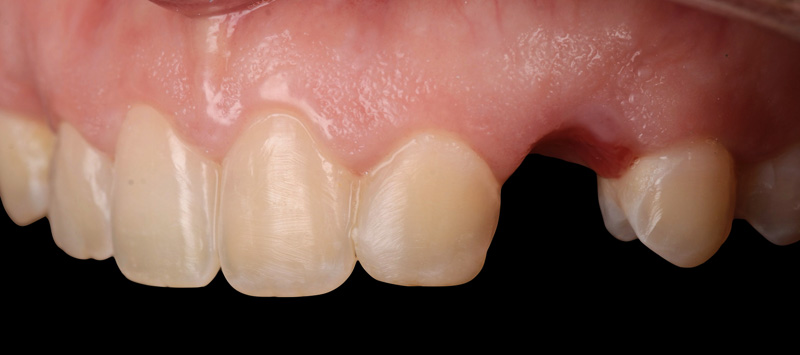
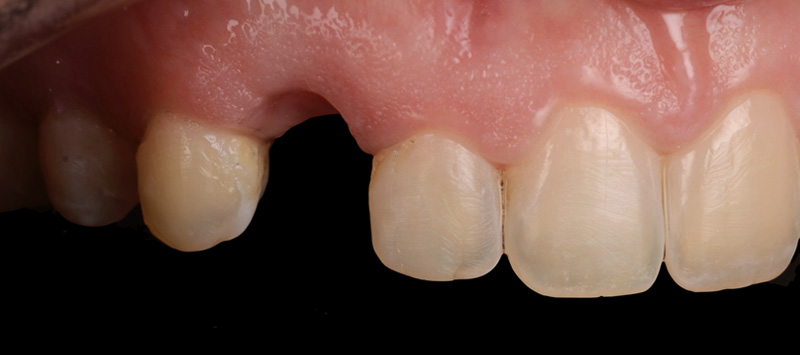
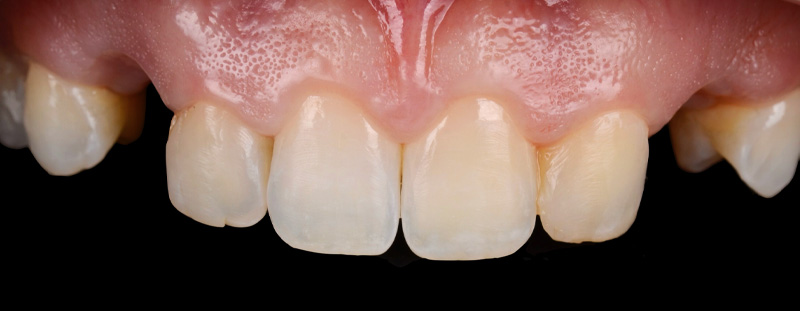
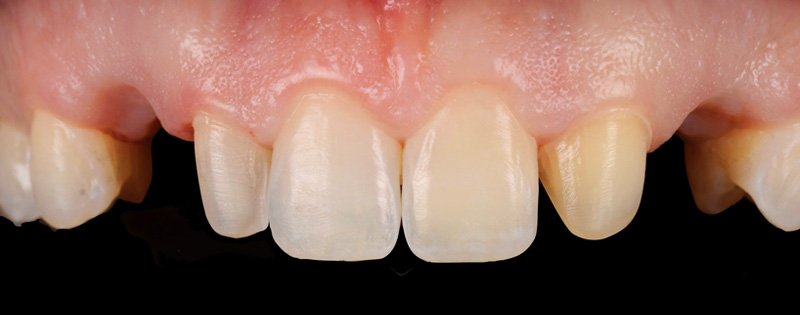
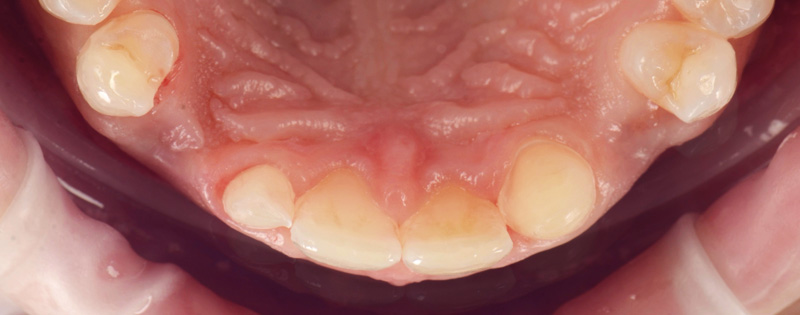
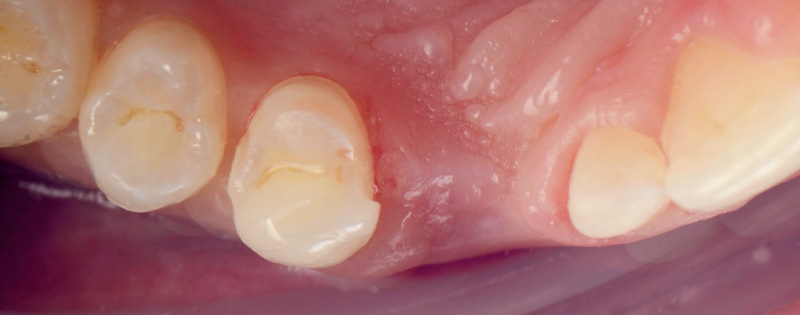
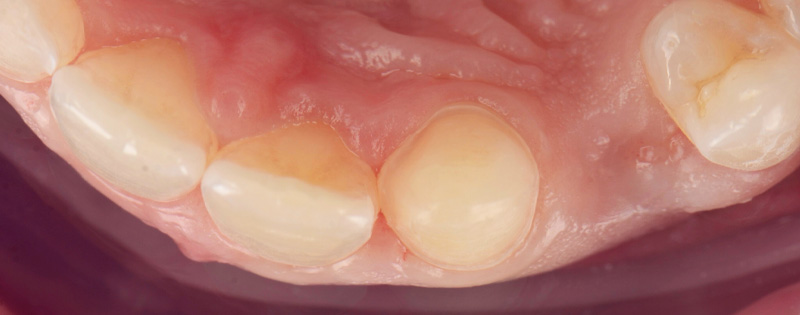
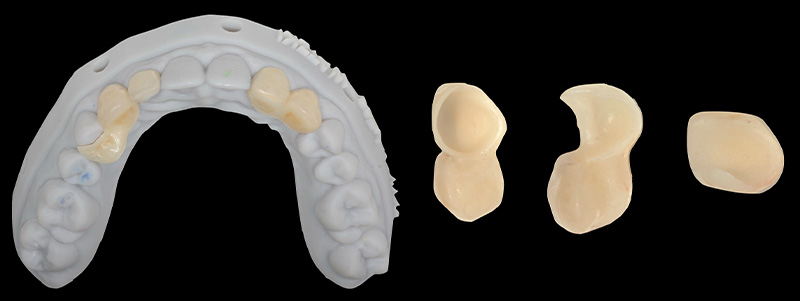
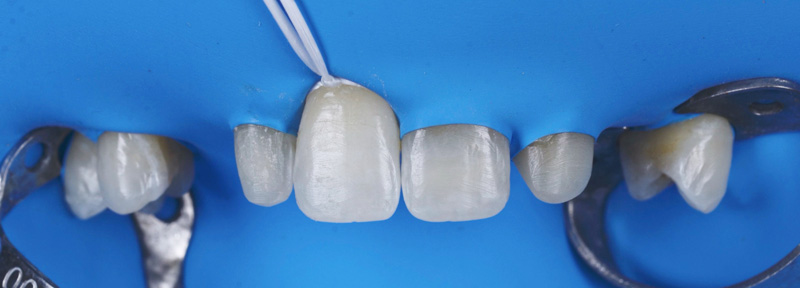
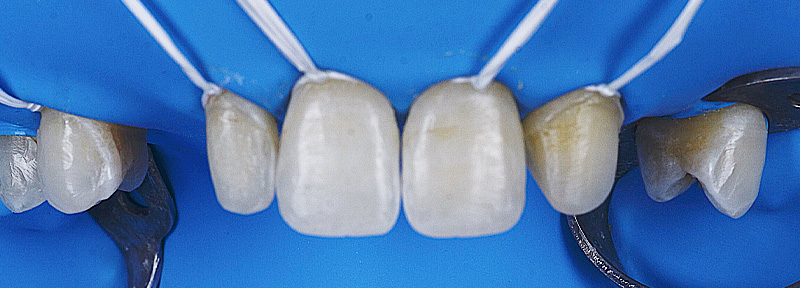
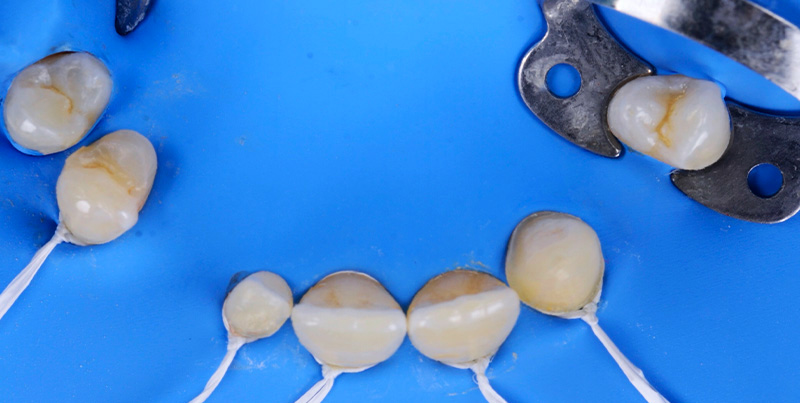
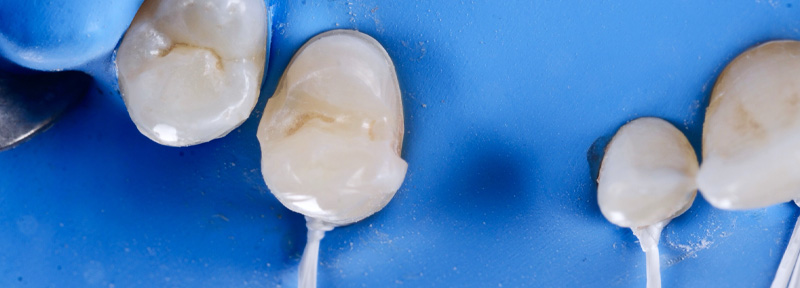
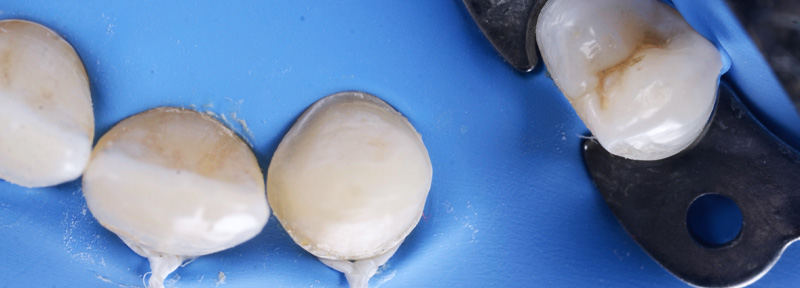
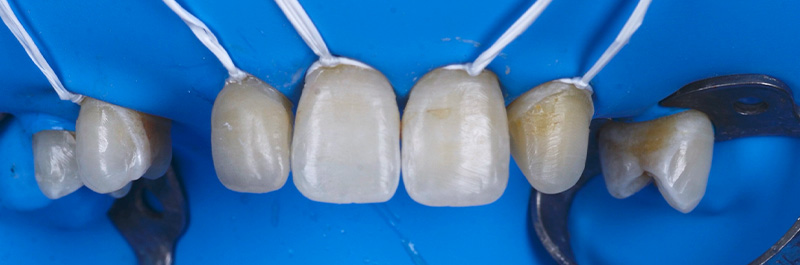
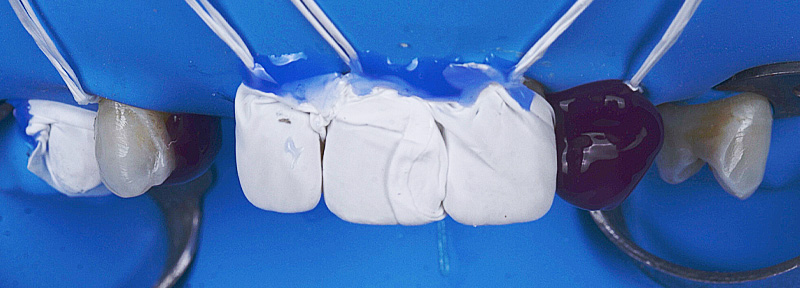
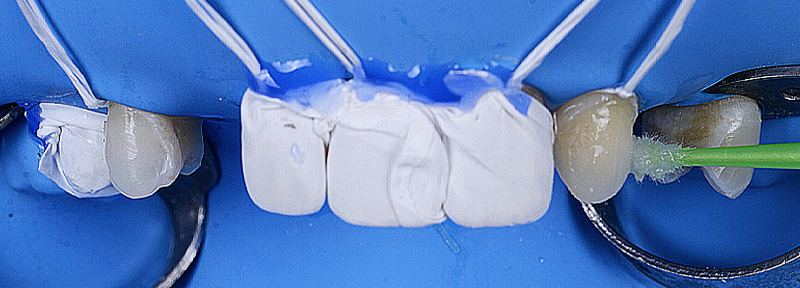
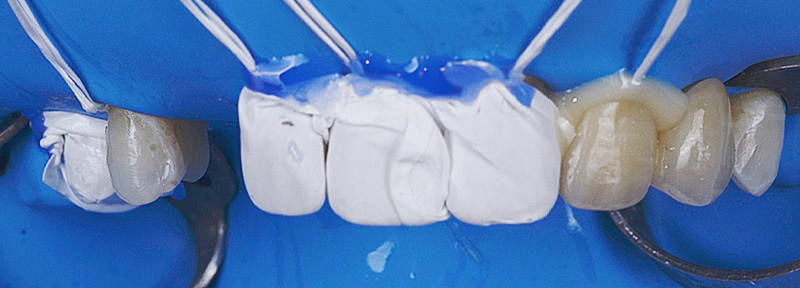
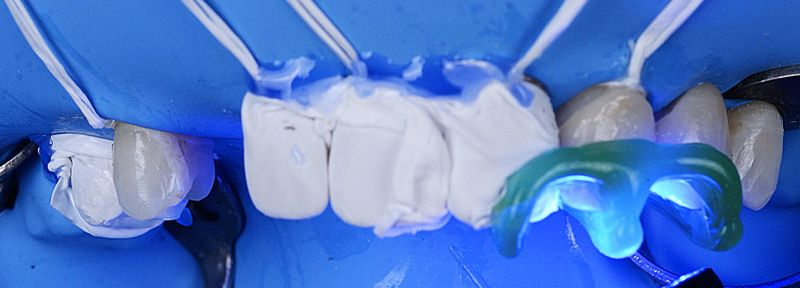

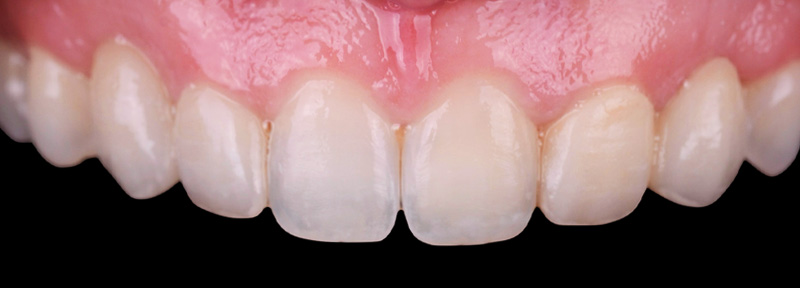

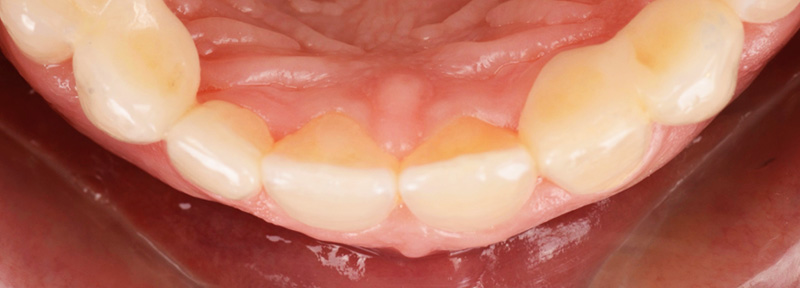

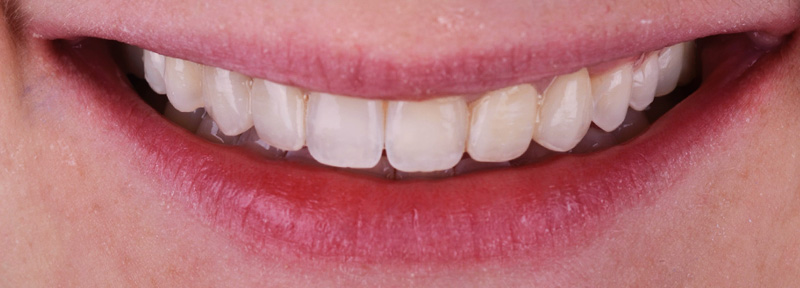

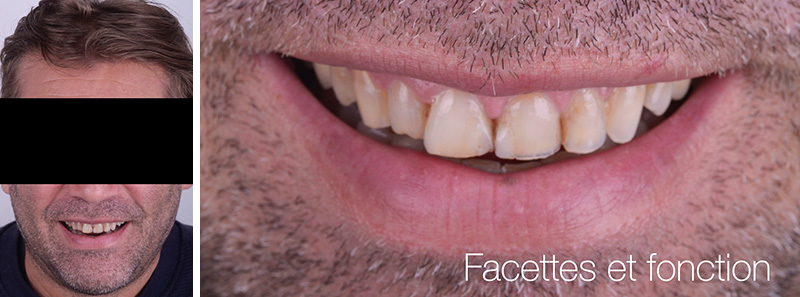
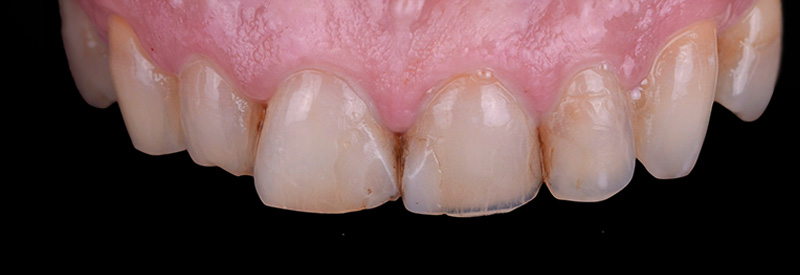 Fig. 01 :
Fig. 01 :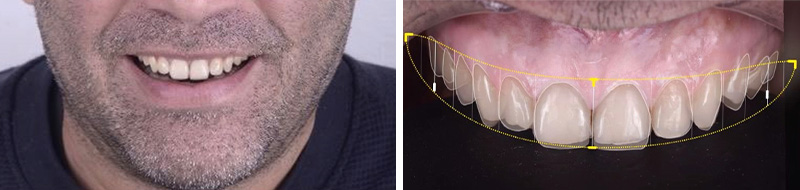
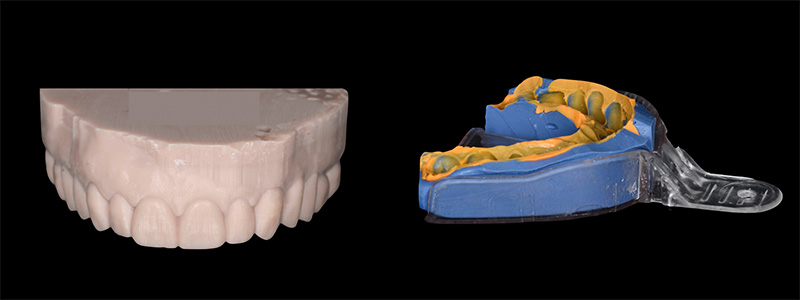
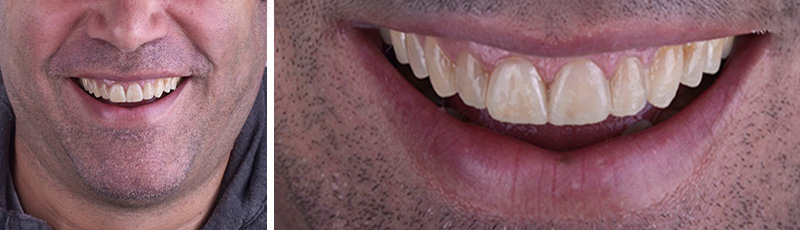
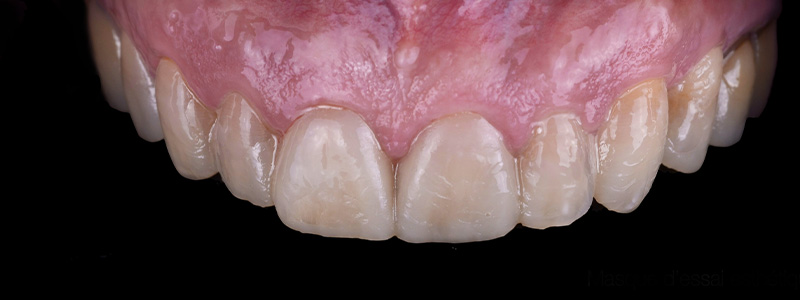
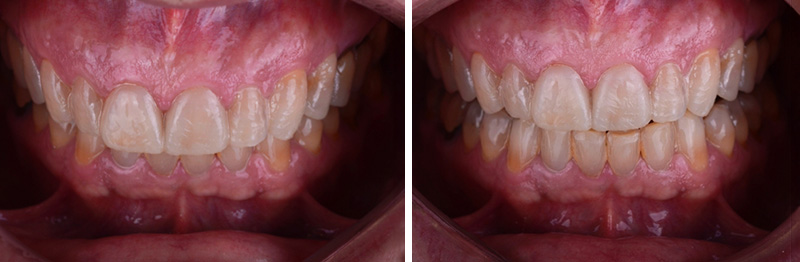
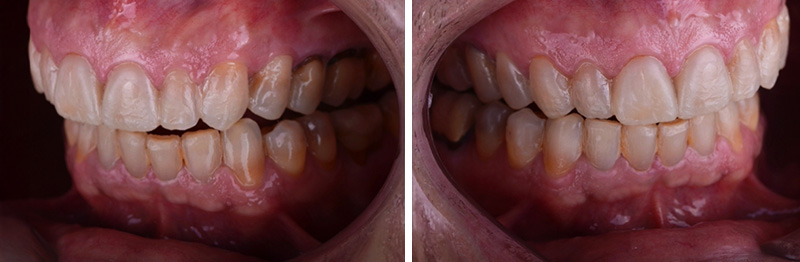
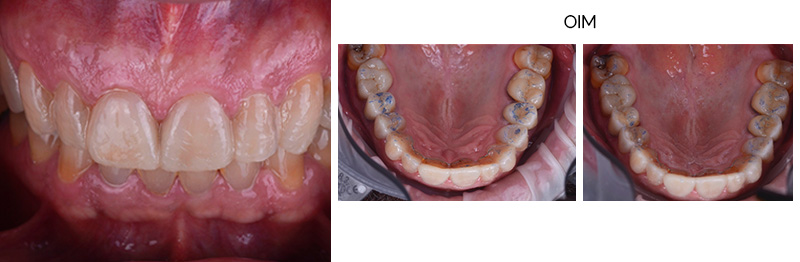
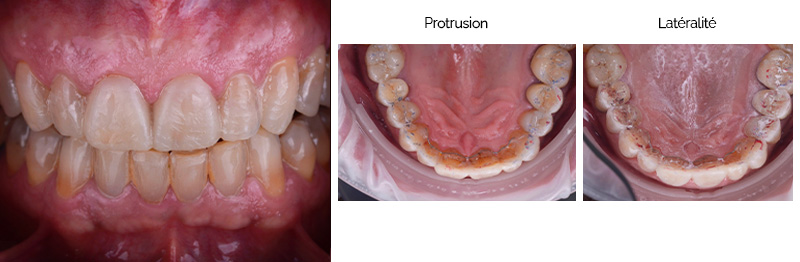 Fig. 05 :
Fig. 05 : 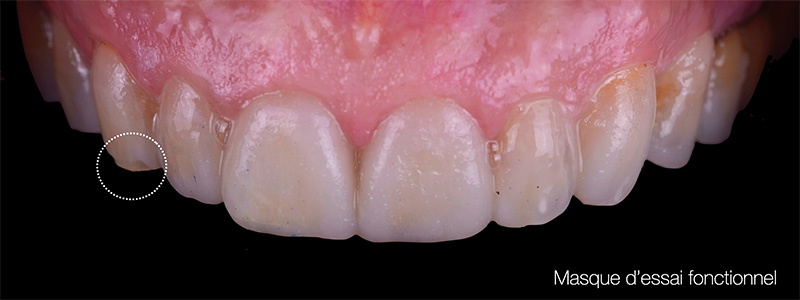
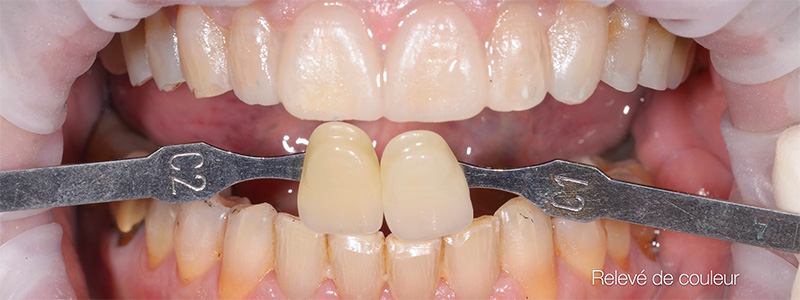 Fig. 08 :
Fig. 08 : 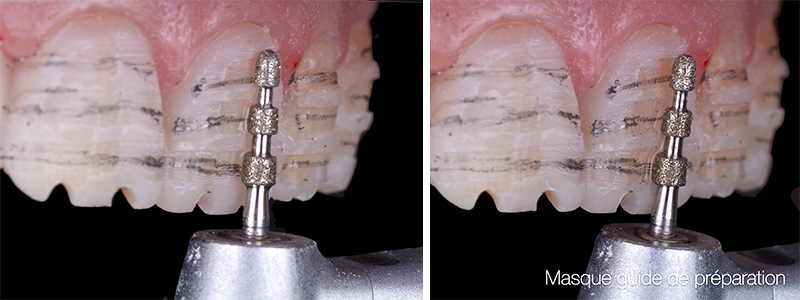
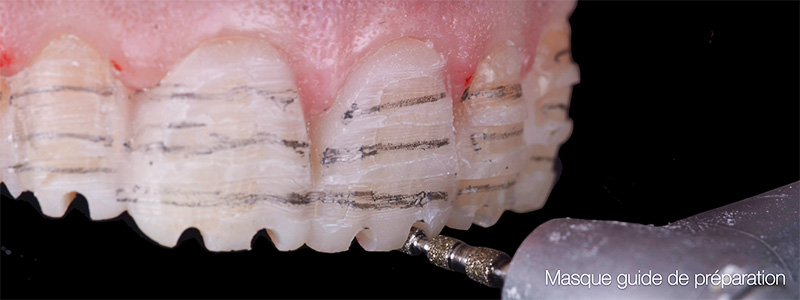
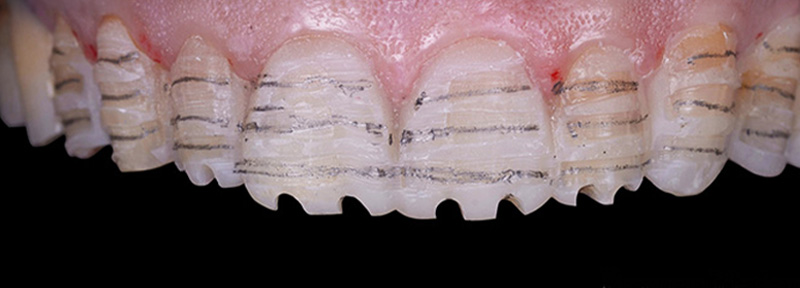 Fig. 09 :
Fig. 09 : 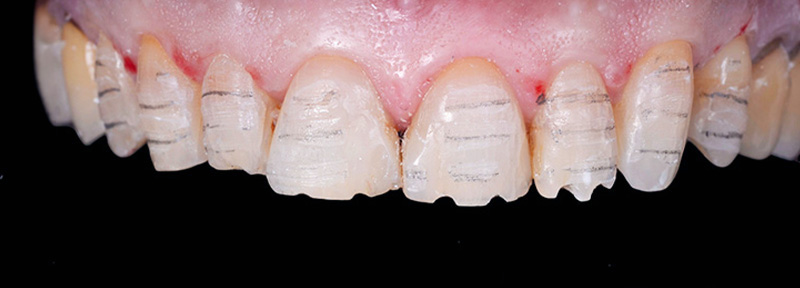
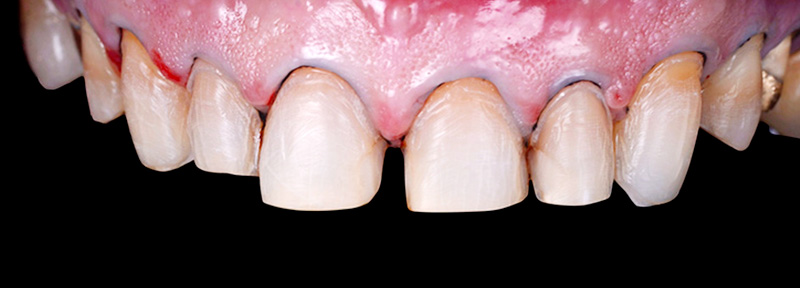
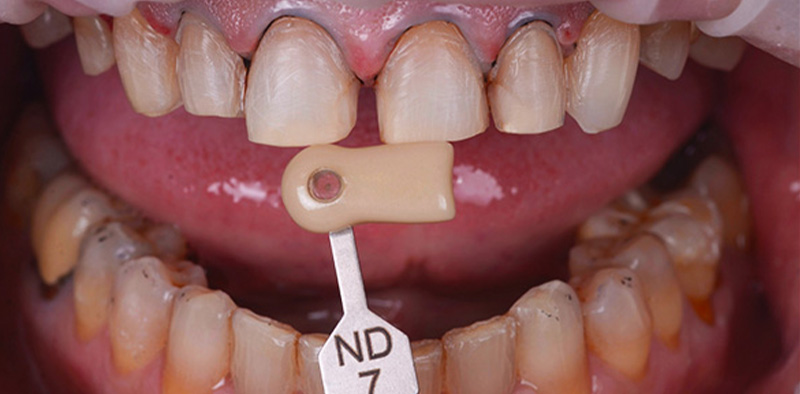
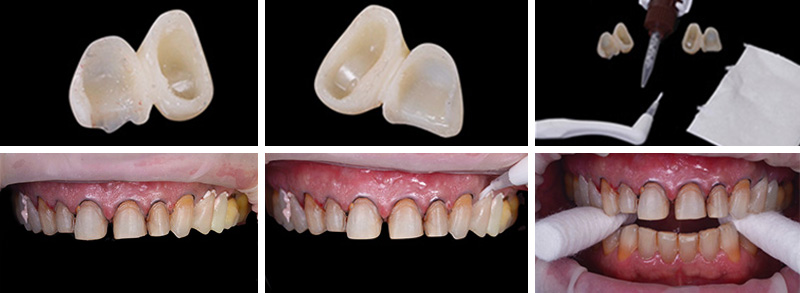 Fig. 12 :
Fig. 12 : 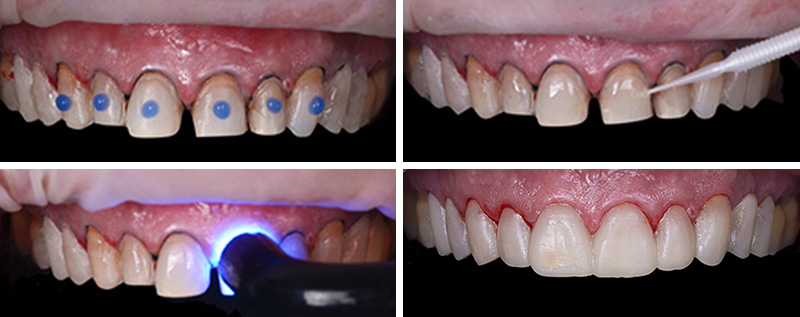
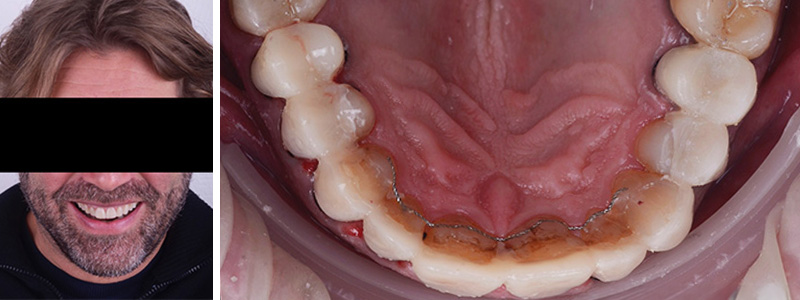 Fig. 13 :
Fig. 13 : 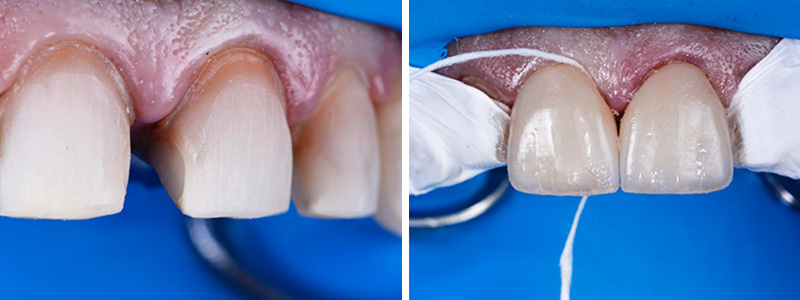
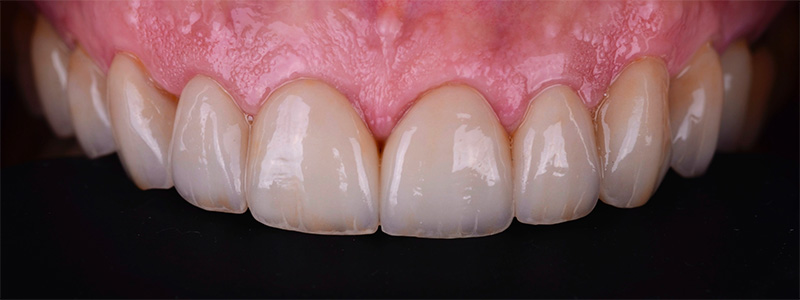 Fig. 15 :
Fig. 15 : 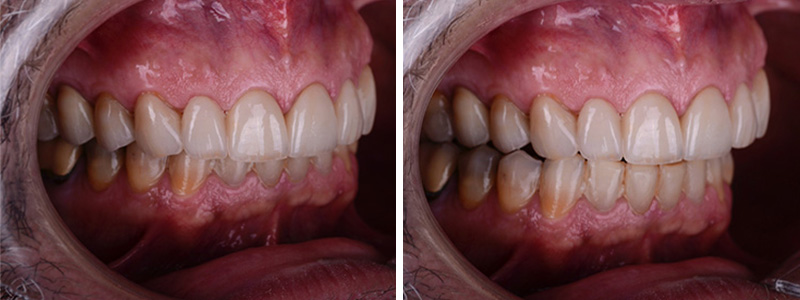
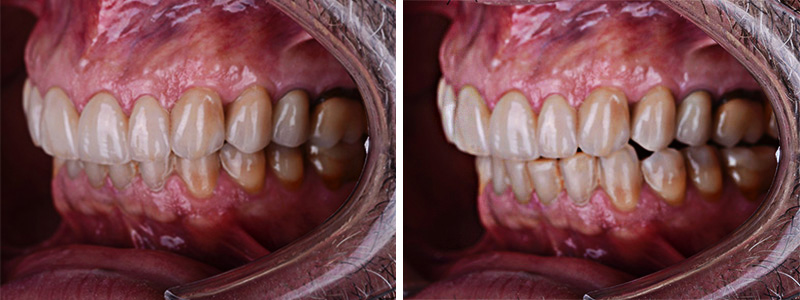 Fig. 16 :
Fig. 16 : 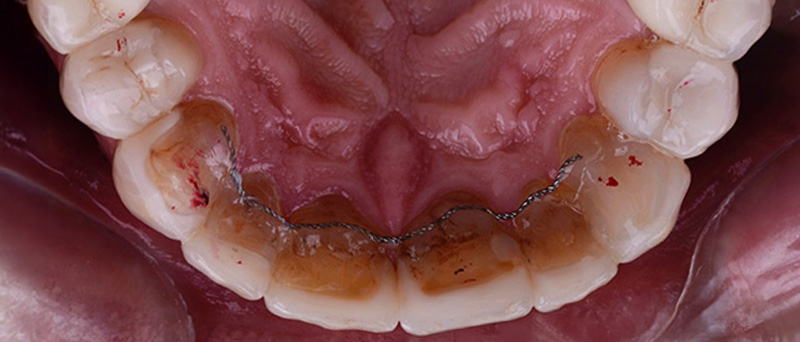 Fig. 17 :
Fig. 17 : 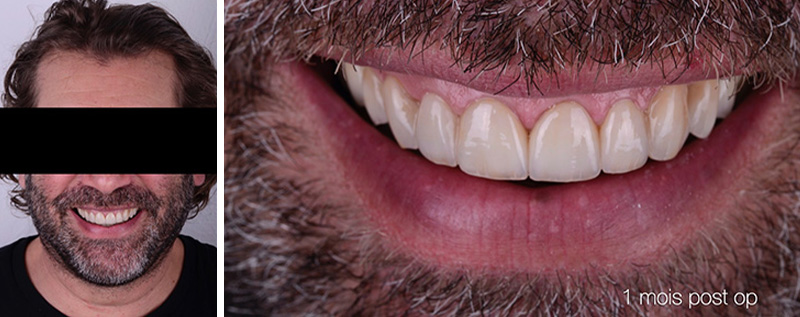 Fig. 18 :
Fig. 18 :