Comment traiter une fenestration muqueuse ?
Le traitement d’une fenestration muqueuse est plus délicat autour d’un implant que sur une dent naturelle : la vascularisation est moindre et l’aspect histologique évoque un tissu cicatriciel autour des implants. La décision entre greffer des tissus mous ou déposer l’implant doit considérer l’étendue du défaut, les attentes du patient et le positionnement implantaire.
Étiopathogénie
La pathogénèse des fenestrations muqueuses implantaires reste certes peu connue mais certains facteurs osseux et muqueux peuvent être identifiés(1).
Une stabilité à long terme insuffisante du volume osseux implantaire peut conduire à l’apparition d’une concavité en secteur esthétique. La gestion indispensable d’une alvéole d’extraction doit considérer les facteurs biologiques, anatomiques et esthétiques. Même si la littérature reste insuffisante pour définir un délai d’implantation(2) ou un biomatériau de référence, nous relevons une étude montrant une stabilité de l’os vestibulaire à plus de 5 ans(3). Les implants étaient posés 4 à 8 semaines après extraction, en association une régénération osseuse guidée avec de l’os minéral bovin déprotéinisé et une membrane collagénique. Un tel maintien du volume osseux mais également l’absence de récession n’ont pas été retrouvés à long terme avec des implants placés immédiatement et combinés au même biomatériau(4).
Une épaisseur de la muqueuse insuffisante peut faire apparaître l’implant ou le pilier par transparence et altérer le fondu colorimétrique. Les différences de couleur de muqueuses d’épaisseurs variées au niveau des piliers implantaires ont été étudiées : une altération était perçue quand la muqueuse présentait une épaisseur de 1,5 mm tandis qu’aucune dysharmonie n’était perçue avec une épaisseur minimale de 3 mm(5). Pour traiter un défaut lié à la finesse et à la transparence muqueuse, une greffe de conjonctif peut augmenter le volume et donner des résultats stables dans le temps(6).
Cas clinique de fenestration
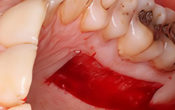
La patiente de 40 ans, non fumeuse, s’est présentée avec une fenestration muqueuse en vestibulaire de l’implant 21. Cette fenestration liée à un phénotype gingival fin et une perte osseuse vestibulaire n’était pas associée à une inflammation ou infection.
Neuf ans auparavant, le dentiste référent avait réalisé en 21 une extraction-implantation immédiate. Un biomatériau de substitution osseuse à caractéristiques biologiques peu connues et une membrane collagénique avaient été utilisés.
Une correction uniquement muqueuse du défaut a été choisie par la patiente en alternative à une dépose de l’implant impliquant de nouvelles augmentations osseuse et muqueuse.
Technique chirurgicale
Une technique de tunnelisation modifiée a été utilisée(7).
Après anesthésie locale, le sulcus est légèrement incisé à la lame 15c puis une tunnelisation d’épaisseur totale est réalisée à la curette de Gracey 11/12 jusqu’à la ligne de jonction muco-gingivale, en vestibulaire de 21 ainsi qu’en mésial et distal.
Le tunnel est ensuite mobilisé au-delà de la ligne de jonction muco-gingivale, en épaisseur partielle, à la curette de Gracey 11/12 et à la lame 15c. Aussi la base des papilles est désinsérée à la curette de Gracey 11/12.
La fenestration est fermée par un point simple (Polyglécaprone 6/0, Advantime®).
Un greffon tubérositaire est ensuite prélevé en distal de 27. Il présente une épaisseur d’environ 3 mm. Il est désépithélialisé, partiellement séparé en 2 parties puis étalé pour prendre une forme en ailes de papillon et une épaisseur de 1,5 mm.
Le conjonctif est inséré et fixé dans le tunnel par des points de matelassier mésial et distal (Polyglécaprone 5/0, Advantime®). Il est stabilisé au niveau de la limite de la couronne en 21.
Le lambeau est avancé coronairement et stabilisé par des points suspendus mésial et distal à la récession (Polyfluorure de vinylidène 5/0, Seralene®).
Nous avons prescrit des antibiotiques (Amoxicilline, 2 grammes par jour sur 7 jours) et un anti-inflammatoire (Ibuprofène si nécessaire, sur 2-3 jours). Le brossage du site chirurgical maxillaire antérieur est proscrit pendant 14 jours et un bain de bouche est préconisé 2 fois par jour durant cette période (Chlorhexidine à 0,12 %). À une semaine, les sutures du site donneur sont déposées et le brossage est repris sur ce secteur. Les sutures du site incisif sont déposées à 14 jours post-opératoires et un brossage avec une technique de rouleau et une brosse à dents à brins coniques doux (Inava Sensibilité®) est demandé.
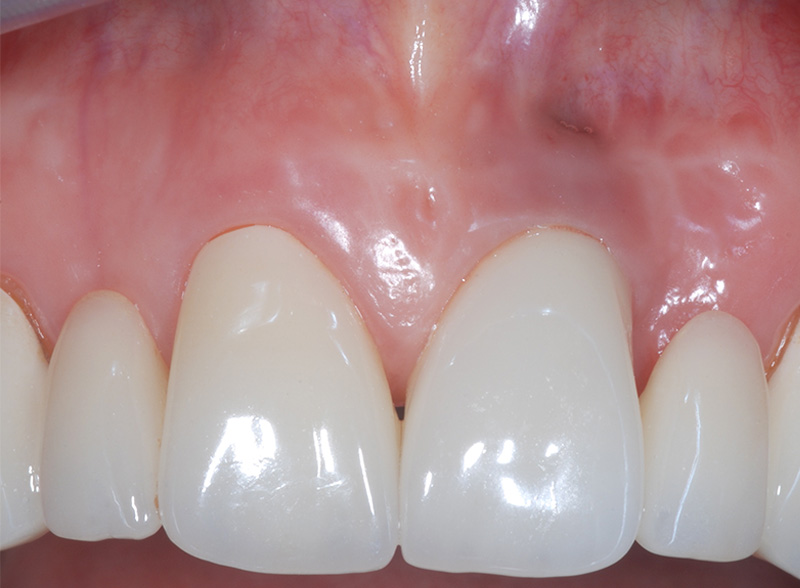 Fig. 01 : situation pré-opératoire. Fenestration muqueuse en vestibulaire de l’implant 21.
Fig. 01 : situation pré-opératoire. Fenestration muqueuse en vestibulaire de l’implant 21.
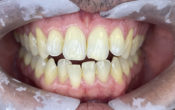
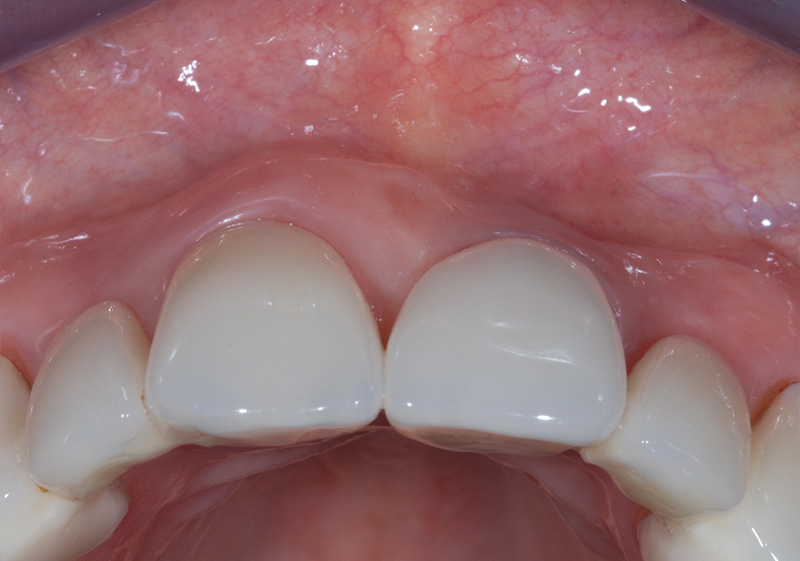 Fig. 02 : situation pré-opératoire. Phénotype gingival fin en 21 contrastant avec les sites 11 et 22.
Fig. 02 : situation pré-opératoire. Phénotype gingival fin en 21 contrastant avec les sites 11 et 22.
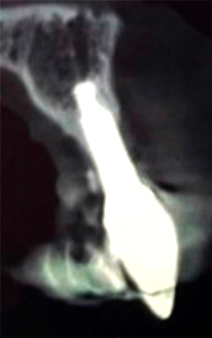
Fig. 03 : cône beam pré-opératoire. Résorption osseuse et du biomatériau conduisant à un défaut osseux vestibulaire important sur l’implant 21.
 Fig. 04 : tunnelisation muco-périostée.
Fig. 04 : tunnelisation muco-périostée.
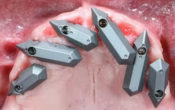
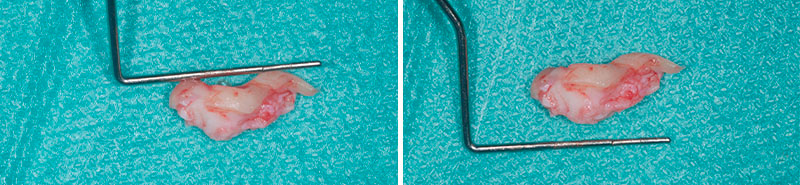 Fig. 05 : prélèvement tubérositaire.
Fig. 05 : prélèvement tubérositaire.
 Fig. 06 : prélèvement tubérositaire désépithélialisé, partiellement séparé en deux parties puis étalé. Il prend une forme de papillon.
Fig. 06 : prélèvement tubérositaire désépithélialisé, partiellement séparé en deux parties puis étalé. Il prend une forme de papillon.
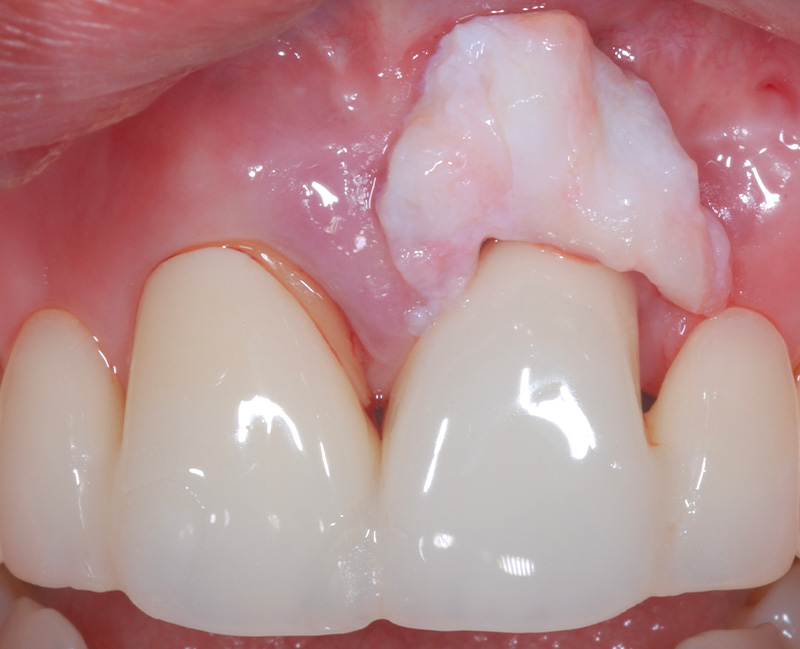 Fig. 07 : conjonctif à enfouir dans cette position. Au niveau du collet de la dent, avec des projections sous-papillaires.
Fig. 07 : conjonctif à enfouir dans cette position. Au niveau du collet de la dent, avec des projections sous-papillaires.
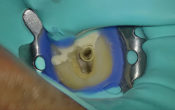
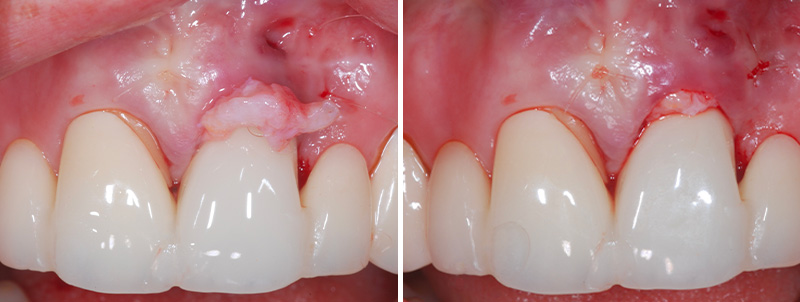 Fig. 08 : insertion et fixation du conjonctif par des points de matelassier distal et mésial.
Fig. 08 : insertion et fixation du conjonctif par des points de matelassier distal et mésial.
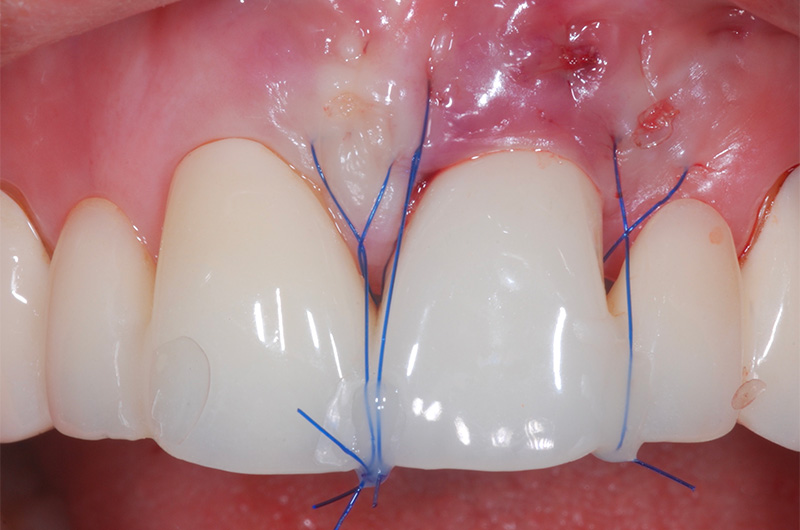 Fig. 09 : points simples sur la fenestration et points suspendus.
Fig. 09 : points simples sur la fenestration et points suspendus.
Résultats
La morbidité était faible tant au niveau du site greffé que du site donneur.
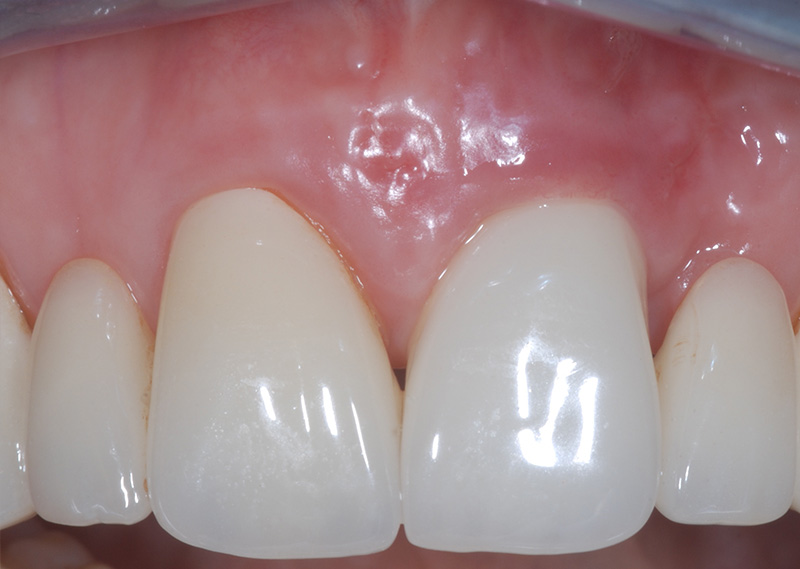 Fig. 10 : 15 jours post-opératoires, absence de fenestration.
Fig. 10 : 15 jours post-opératoires, absence de fenestration.
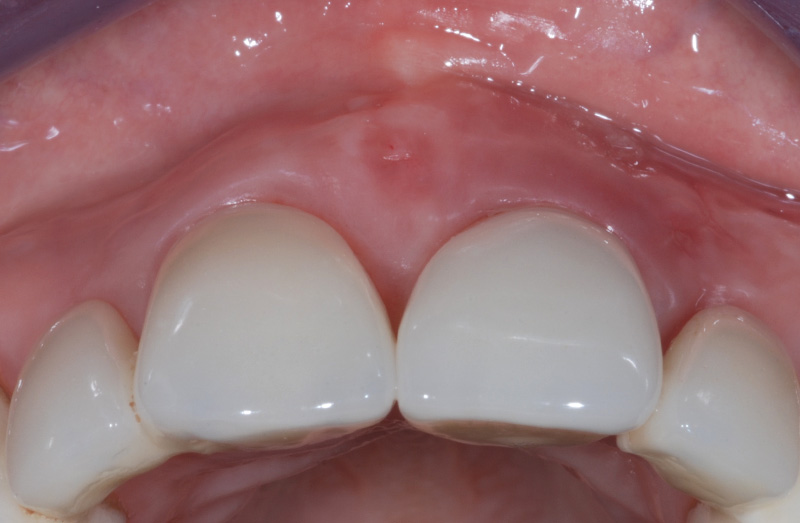 Fig. 11 : 15 jours post-opératoires, phénotype gingival épaissi en 21.
Fig. 11 : 15 jours post-opératoires, phénotype gingival épaissi en 21.
À 15 jours, la fenestration n’était plus visible et le phénotype gingival en 21 apparaissait épaissi. La technique de tunnelisation a permis un fondu tissulaire esthétique et sans cicatrice dès 15 jours post-opératoires.
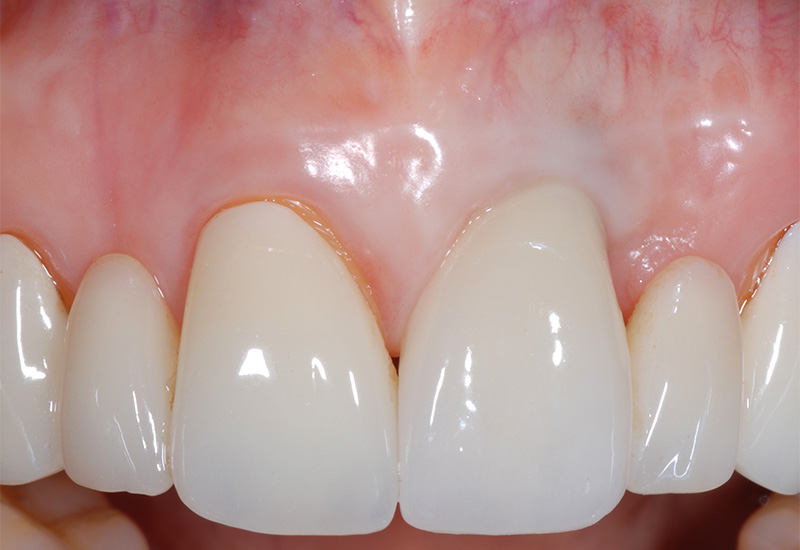 Fig. 12 : 1 an post-opératoire, aucune trace de fenestration.
Fig. 12 : 1 an post-opératoire, aucune trace de fenestration.
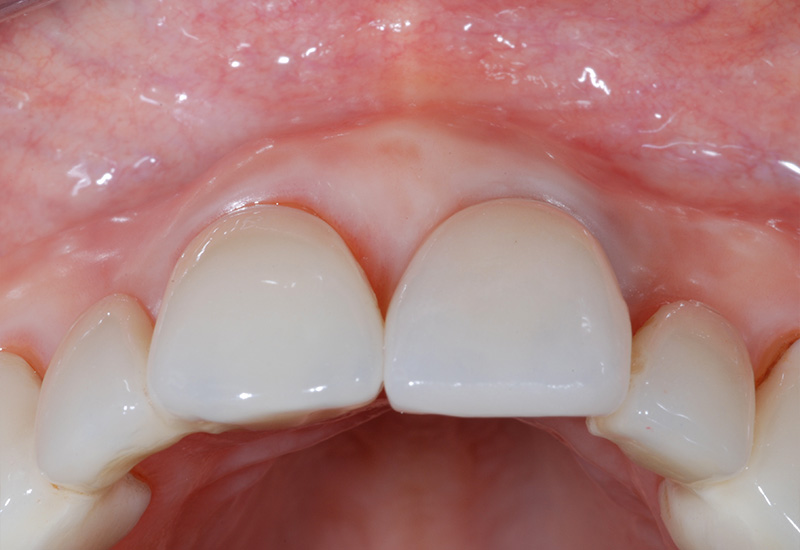 Fig. 13 : 1 an post-opératoire, épaisseur stable du phénotype gingival en 21.
Fig. 13 : 1 an post-opératoire, épaisseur stable du phénotype gingival en 21.
À 1 an post-opératoire, aucune récidive de fenestration n’était observée. Le gain d’épaisseur muqueuse s’avérait satisfaisant et stable en 21.
Discussion
Dans le cas présenté, la technique de tunnelisation modifiée a été choisie pour corriger la fenestration gingivale et augmenter l’épaisseur de muqueuse implantaire. Le nouvel environnement a pu améliorer l’esthétique tout en donnant une certaine résistance au trauma mécanique et à l’inflammation, de ce fait diminuant le risque d’une récidive.
Un des principaux avantages de la greffe de conjonctif sur d’autres techniques est sa capacité à survivre dans des zones où le lambeau de recouvrement est perforé, ou très fin avec un apport vasculaire limité. Le greffon doit ici sa survie à l’apport vasculaire du périoste sous-jacent, de l’os environnant, du lambeau mais aussi des papilles. À l’évidence, la dimension de la fenestration et la finesse des tissus ont une importance dans le risque de nécrose du lambeau et donc le pronostic.
Conclusion
La technique de tunnelisation modifiée, décrite pour le traitement de récessions sur dents naturelles, semble adaptée à ce type de défaut implantaire. L’absence d’incision de décharge ou papillaire et l’enfouissement complet du conjonctif sous le lambeau favorisent le fondu esthétique.
La gestion des tissus mous et durs pendant les phases chirurgicales joue un rôle majeur dans la prévention des défauts des tissus mous implantaires.
Références bibliographiques
(1) Livada R., Bland PS., Shiloah J. – Surgical Management of Implant-Associated Gingival Fenestrations.
J Mich Dent Assoc. 2016 Nov;98(11):40-4, 69. PMID: 30729768.
(2) Donos N., Asche NV., Akbar AN., Francisco H., Gonzales O., Gotfredsen K., Haas R., Happe A., Leow N., Navarro JM., Ornekol T., Payer M., Renouard F., Schliephake H. – Impact of timing of dental implant placement and loading: Summary and consensus statements of group 1-The 6th EAO Consensus Conference 2021.
Clin Oral Implants Res. 2021 Oct;32 Suppl 21:85-92. doi: 10.1111/clr.13809. PMID: 34642977.
(3) Buser D., Chappuis V., Bornstein MM., Wittneben JG., Frei M., Belser UC. – Long-term stability of contour augmentation with early implant placement following single tooth extraction in the esthetic zone: a prospective, cross-sectional study in 41 patients with a 5- to 9-year follow-up.
J Periodontol. 2013 Nov;84(11):1517-27. doi: 10.1902/jop.2013.120635. Epub 2013 Jan 24. PMID: 23347346.
(4) Seyssens L., Eghbali A., Cosyn J. – A 10-year prospective study on single immediate implants.
J Clin Periodontol. 2020 Oct;47(10):1248-1258. doi: 10.1111/jcpe.13352. Epub 2020 Sep 2. PMID: 32748983.
(5) Jung RE., Sailer I., Hämmerle CH., Attin T., Schmidlin P. – In vitro color changes of soft tissues caused by restorative materials.
Int J Periodontics Restorative Dent. 2007 Jun;27(3):251-7. PMID: 17694948.
(6) Eghbali A., Seyssens L., De Bruyckere T., Younes F., Cleymaet R., Cosyn J. – A 5-year prospective study on the clinical and aesthetic outcomes of alveolar ridge preservation and connective tissue graft at the buccal aspect of single implants.
J Clin Periodontol. 2018 Dec;45(12):1475-1484. doi: 10.1111/jcpe.13018. Epub 2018 Nov 5. PMID: 30290007.
(7) Azzi R., Etienne D. – Recouvrement radiculaire et reconstruction papillaire par greffon conjonctif enfoui sous un lambeau vestibulaire tunnelisé et tracté coronairement.
J Parodontol Implant Orale 1998 ; 17(1) : 71–77.