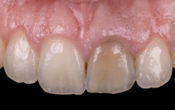
Aujourd’hui, la parodontite est plus souvent qu’autrement présentée comme une pathologie chronique. Pourtant, la littérature d’il y a plus d’une cinquantaine d’années évoquait clairement l’idée de guérir cette maladie (ref. : Barret 1914, Kofoid 1929). Difficile de trouver ce qui pourrait expliquer ce virage. Si d’entrée de jeu, j’ai d’abord adhéré à l’idée, le peu de résultat que j’obtenais en utilisant les méthodes traditionnelles de traitement auprès de mes patients m’a obligé à chercher ailleurs.
Inspiré par les textes de Trevor Lyons[1], probablement l’un des leaders à avoir développé et documenté un protocole de traitement lié à l’élimination des parasites, c’est le microscope qui m’a amené les premières réponses. Maintenant, je dirais que cet outil est indispensable. Il nous permet de visualiser l’écosystème buccal d’un patient et donc d’agir, en prévention ou en curatif. L’analyse du sulcus au fonds des poches parodontales d’un patient malade est révélatrice à tous coups.
[1] Voir Lyons T. (1989).
On y retrouve des bactéries, celles que l’on connait tous. Puis, des globules blancs, responsables de l’inflammation. Mais, la première chose qui nous saute aux yeux, ce sont les parasites, ces énormes masses mobiles, 1000 fois plus grosses que les bactéries. J’explique souvent que c’est comme avoir une fourmi dans la cuisine et un éléphant dans le salon ! Difficile de passer à côté de l’éléphant une fois qu’il est installé sur le canapé.
Passer le biofilm sous la lentille du microscope change inévitablement notre façon de voir la parodontite. Elle ne devient plus chronique, mais plutôt chronicisée parce qu’on n’arrive pas à la guérir d’une simpliste pathogénèse bactérienne. À mon avis, c’est une maladie négligée, comme l’ont été d’autres maladies à parasites par le passé.
La maladie parodontale ne va pas mieux qu’il y a 20 ou 30 ans. La prévalence demeure toujours la même. Parmi les facteurs de risques, l’âge est souvent évoqué comme l’un des premiers éléments. Mais, malheureusement, l’âge, on ne peut rien y faire. Nous vieillissons tous. En nous formalisant uniquement sur cette idée, il ne nous reste pas beaucoup de moyens !
L’ÉTIOLOGIE DE CETTE MALADIE
Dans presque tous les cas, les gens malades démarrent avec le complexe rouge et orange de Socransky. Cette observation est toutefois loin d’apporter toutes les réponses. Il y a clairement quelque chose qui s’associe aux bactéries, parce qu’à elles seules, elles ne peuvent pas causer la maladie !
La corrélation simple entre les bactéries et la maladie n’est pas claire. Toutes les espèces de bactéries que nous lions à la parodontite sont parfois présentes chez des patients parfaitement en santé. À contrario, certaines poches parodontales ne contiennent pas d’espèces bactériennes supposées pathogènes.
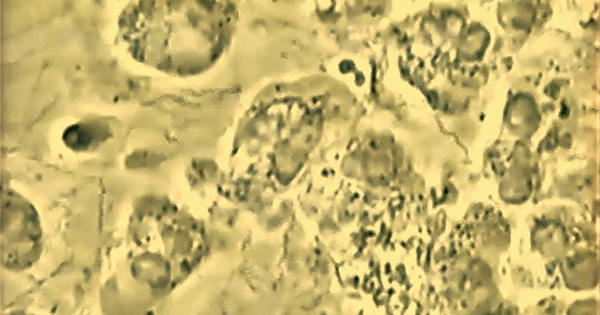
Les études approfondies et ma pratique m’ont permis de conclure avec force qu’il s’agit d’une maladie parasitaire superposée à une gingivite pré-existante. La parodontite est évolutive, avec une progression bactérienne continue, jusqu’à environ 10 % de la charge bactérienne pathogène. C’est à ce moment qu’arrive la réponse inflammatoire. Les spirochètes et les vibrions (complexe rouge) s’ajoutent graduellement, ce qui coïncide avec les signes courants de la gingivite, induite par la plaque (image 1) ou autre chose. Puis, arrive l’inflammation, facilement observable sur un échantillon de plaque de sulcus au microscope (neutrophiles, macrophages M1 ou M2 ou plasmocytes ou monocytes) (image 2). Quand on y pense, le volume des parasites dans le biofilm pathogène est énorme comparativement aux bactéries qui n’en forment souvent pas plus de un ou deux pour cent.
Gingivite naissante VS gingivite établie – Microscope à contraste de phase 1000x
J’introduis donc l’utilisation du microscope dans toutes les consultations, à chacune des visites, tant comme outils de diagnostic que comme outils de prévention. Je demande aux patients de ne pas brosser leurs dents 12 heures avant leur rendez-vous afin d’avoir un nombre suffisant de microbes à observer. Au rendez-vous, nous allons prendre un peu du sillon parodontal : un échantillon dans les 3 poches les plus profondes, à l’aide d’une sonde parodontale. On dépose ensuite le contenu sur une lame de verre sur laquelle on a placé, au préalable, la salive du patient. Il est impératif d’utiliser la salive du patient comme médium de montage, sinon les parasites et les globules blancs ont tendance à se déformer et deviennent plus difficiles à observer. Ensuite, on projette le contenu du biofilm sur grand écran. Magie.
– En gingivite, on observe d’abord les spirochètes et les vibrions et puis, les globules blancs : des neutrophiles. La flore est mobile, agitée, à l’inverse d’un biofilm de santé.
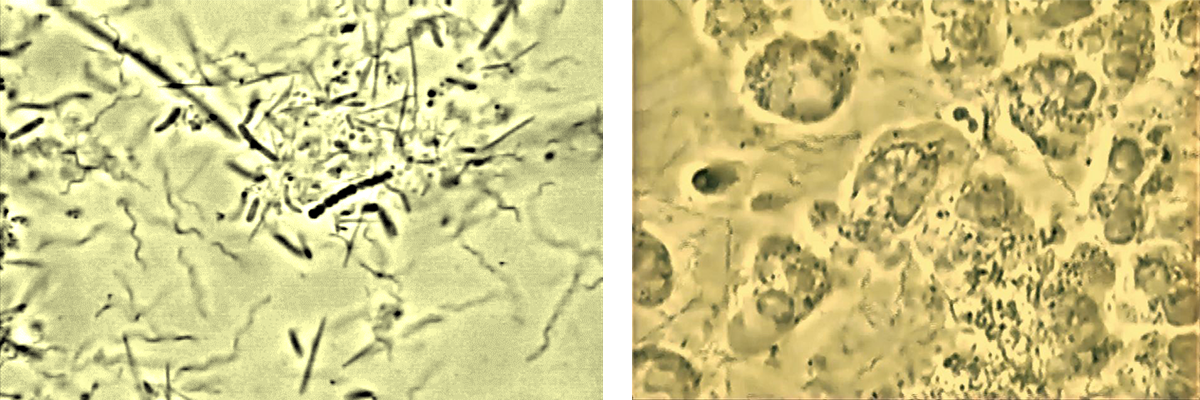
– En parodontite, dans tous les cas ou presque, on observe les amibes, entourées chacun d’une centaine de globules blancs. C’est Entamoeba gingivalis (image 3), connu depuis plus d’un siècle.
Les tests effectués avec le PCR ont démontré que dans les poches parodontales, on retrouve Entamoeba gingivalis, le parasite, pas un autre. Dans une étude récente, sur plus de 100 patients, dans 8 cabinets différents, Entamoeba gingivalis étaient présents dans plus de 80 % des cas au PCR et 86 % en microscopie (Bonner et al., 2014).
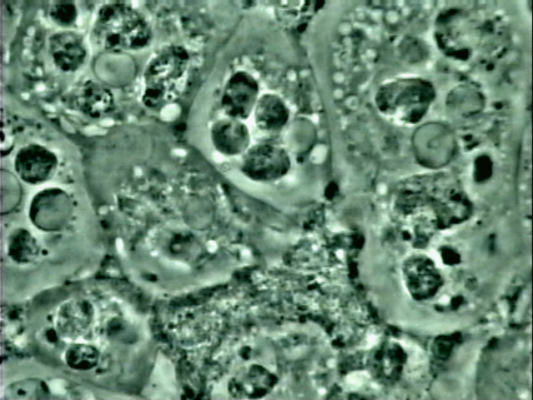
Microscope à contraste de phase 1000x
Il est clair que cette amibe est présente dans la vaste majorité des cas de maladie parodontale. À mon avis, il s’agirait certainement de l’agent qui permet de passer de la gingivite à la parodontite. Même phénomène dans les péri-implantites (Bonner, 2014).
Revenons à notre microscope. La visualisation à l’écran nous permet de faire, avec le patient, une forme de co-diagnostic, l’occasion de l’impliquer. Il s’agit probablement d’un des points clés vers la guérison : il en résulte presque toujours une forte prise en charge par celui-ci de sa maladie.
Une fois cela dit, il faut user de beaucoup de psychologie avec un patient malade qui voit pour la première fois son biofilm à la caméra. C’est bien entendu l’amibe, avec ses tentacules et entouré de globule blancs fantôme, qui suscite la réaction la plus vive. J’explique donc au patient qu’il s’agit d’un petit animal, un parasite, qui se balade dans le fonds de ses gencives, que 10 amibes font près d’un millimètre de long, et que surtout, nous allons lui donner les moyens de s’en débarrasser. En prenant des moyens simples, il sera facile d’éviter la réinfection. Les taux de succès actuel, de guérison, dépasse les 95 % (Bonner, 2013).
Pour simplifier, il y a donc 3 états principaux :
– Une flore de santé, des bonnes bactéries font des petits points, des filaments courts (complexe vert de Socransky). Bien entendu, le microscope ne nous permet pas d’avoir tous les noms, il faut faire un PCR, mais les signes sont clairs : aucun globule blanc, peu de mobilité, des cellules épithéliales.
– Une flore de gingivite, des neutrophiles, des globules blancs, des spiroquètes, quelques vibrions. Il y a donc de l’infection. Il faut alors expliquer au patient qu’il y a de l’infection sous sa gencive. C’est toutefois une situation que l’on corrige facilement : on enlève la plaque, le tartre s’il y en a. On élimine les facteurs locaux.
– Une flore de parodontite, des globules blancs, avec leurs noyaux trilobés et des petits granules qui donnent l’impression de danser, quelques fuso-bactéries, des spirochètes, des vibrions mais surtout, des amibes. Dans 20 % des cas, s’ajoute Trichomonas Tenax, un second protozoaire (image 4). La maladie est plus agressante.
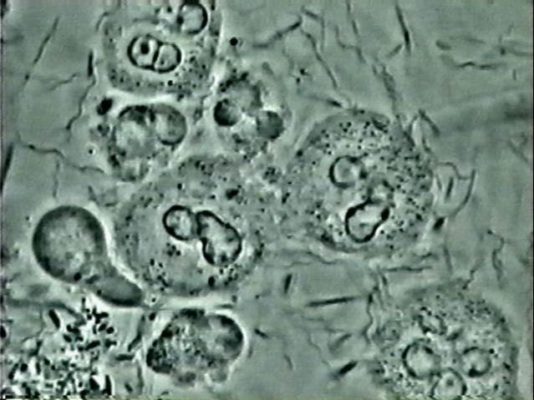
Trichominas Tenax, microscope à contraste de phase 1000x
EST-CE QUE L’AMIBE EST PRÉSENTE DANS LES PARODONTITES ?
Oui. Sans ce parasite, il n’y a que rarement des parodontites. La progression est sensiblement toujours la même. La gingivite qui résulte d’un traumatisme causé par un facteur local, la plaque ou les microbes. Puis, des cellules inflammatoires. Et sur son chemin, le patient est exposé aux parasites, que l’on retrouve dans l’eau, chez d’autres personnes infectées de parodontites, chez nos animaux de compagnie. Les sources sont multiples.
La gingivite est une porte d’entrée. On “attrape” donc des amibes qui se nourrissent de nos globules blancs et de nos globules rouges (phagocythose). Impossible de voir une quelconque comparaison avec une flore commensale. Impossible non plus de convaincre un patient de garder cela dans ses gencives une fois qu’il l’a observé lui-même.
Pour terminer, il faut rappeler qu’Entamoebas gingivalis est proche de beaucoup d’autres amibes (Bonner et al. 2018). Il n’y a qu’à penser à la dysenterie amibienne : maladie intestinale, abcès au foie, etc. L’introduction du métronidazole, en médecine, aura permis d’éliminer cette maladie dans 95 % des cas, mais pas la parodontite…
A réfléchir sérieusement !
RÉFÉRENCES
1. Barrett, M. (1914). The protozoa of the mouth in relation to pyorrhea alveolaris. Dent. Cosm. 56, 948–953.
2. Bonner, M. et al. (2013) Traitement antiparasitaire des maladies parodontales et péri-implantites : suivi multicentrique à 12 mois Actual. Odonto-Stomatol ;261:22-28 https://doi.org/10.1051/aos/2013104
3. Bonner, M. et al. (2018). Reassessing the Role of Entamoeba gingivalis in Periodontitis
Front. Cell. Infect. Microbiol., 29 October 2018 | https://doi.org/10.3389/fcimb.2018.00379
4. Bonner M, et al.(2014). Detection of the amoeba Entamoeba gingivalis in periodontal pockets. Parasite. 21:30. doi:10.1051/parasite/2014029. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4077299/
5. Keyes, P. H., and Rams, T. E. (1983). A rationale for management of periodontal diseases: rapid identification of microbial “therapeutic targets” with phase-contrast microscopy. J. Am. Dent. Assoc. 106, 803–812.
6. Kofoid, C.A., Hinshaw, H.C., Johnstone, H.G., (1929). Animal parasites of the mouth and their relation to dental disease. Journal of thenAmerican Dental Association 1436-145.
7. Lyons T. (1989). Introduction to protozoa and fungi in periodontal infections. Trevor Lyons publications, Ontario, Canada. ISBN 0-9693950-0-0