Réponses d’experts – Implantation immédiate en zone molaire
Par Claude AUTHELAIN, Laurent BLUCHE, Philippe KHAYAT le 15-02-2021
Merci à Michel Abbou de m’avoir fait l’honneur de solliciter ma participation à cette parole d’expert. Je suis très admiratif de ce qu’il organise et de son engagement pour la profession. Pour ce qui est de notre thématique, à savoir l’extraction – implantation – mise en fonction immédiate sur implant postérieur unitaire cela suscite les réflexions suivantes :
• Qu’appelle t-on secteur postérieur ?
Certains sourires « placent » les 2èmes Prémolaires en zone esthétique et il m’est arrivé de faire des Extractions Implantations Mise en Esthétique Immédiate au niveau d’une 25 ou 15 avec toutes les précautions inhérentes à l’occlusion.
• En dehors de cette indication, je ne mets jamais de provisoire immédiate en secteur molaire.
Par contre, l’approche d’extraction- implantation immédiate en secteur molaire soulève 2 questions majeures :
• Quel est l’avantage ?
L’avantage à la mandibule est limité. Au maxillaire, l’indication serait d’éviter une résorption en hauteur, ce qui nécessiterait, dans un second temps, un rehaussement du plancher sous sinusien. J’y vois là une bonne indication.
• Quelle est la faisabilité ?
Cette technique n’est possible qu’à deux conditions :
– Le volume osseux sous-sinusien est suffisant. En effet, certaines situations anatomiques où il existe une procidence du sinus entre les racines de la molaire contre-indiquent la technique.
– Le volume osseux transversal entre les racines doit être suffisant pour trouver un ancrage à l’implant.
• Quand au choix du pilier de cicatrisation, j’ai utilisé plusieurs fois la technique SSA, mais je la trouve chronophage. J’utilise maintenant des piliers de cicatrisation usinés larges qui me donnent satisfaction et qui font gagner du temps.
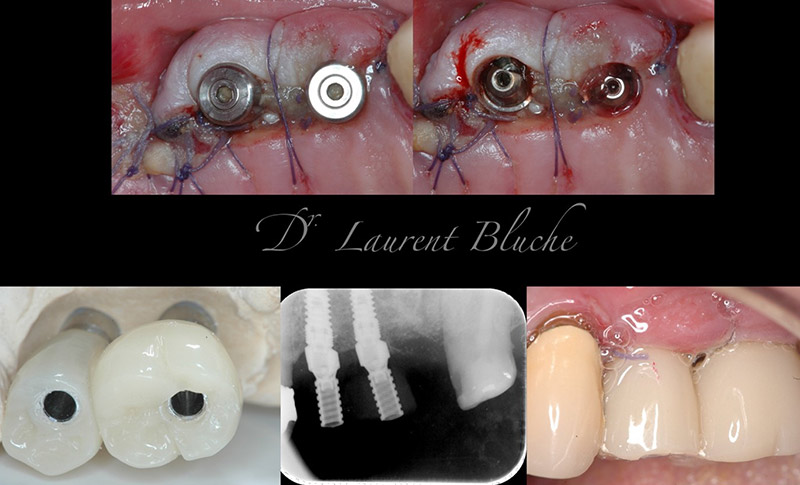
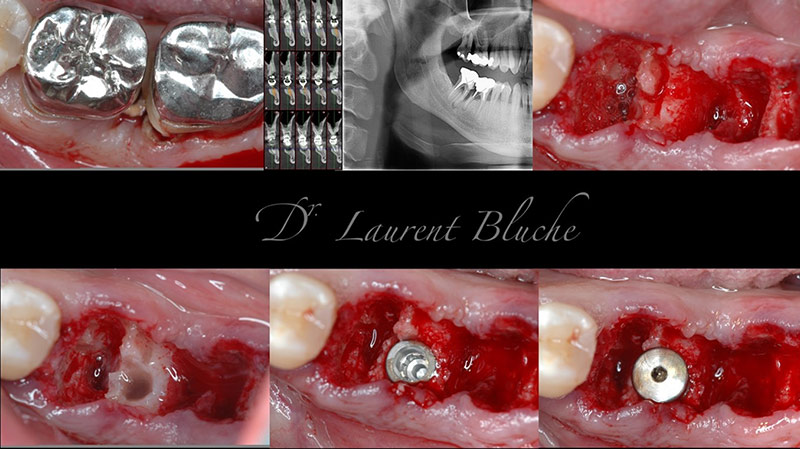
Illustration clinique :
La dent 16 est condamnée pour atteinte de la furcation, infection apicale non traitable et douleurs.
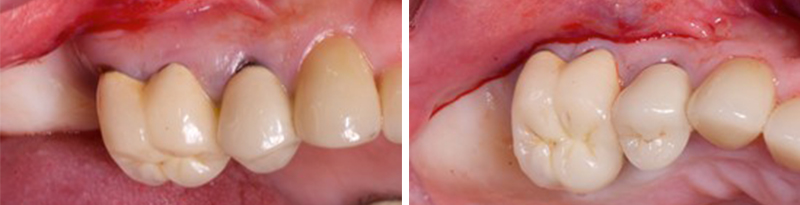
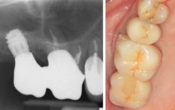
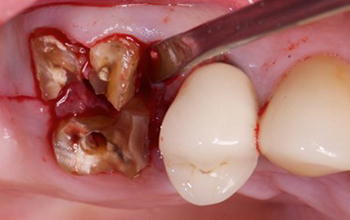
Fig. 1 : vues cliniques.
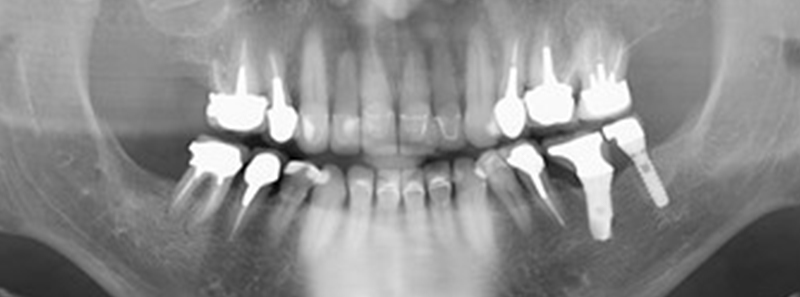
Fig. 2 : panoramique 2D.
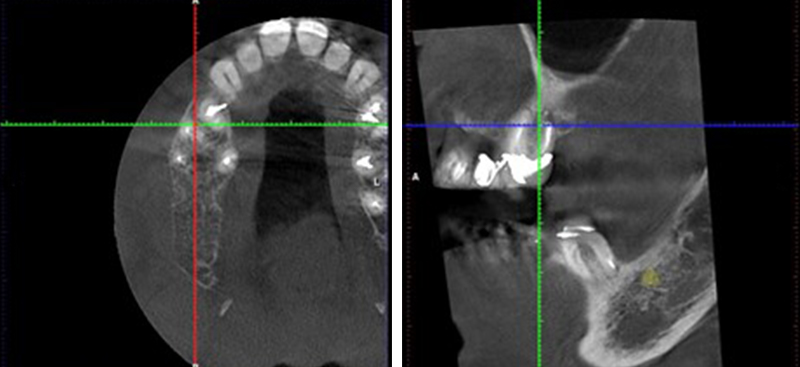
Fig. 3 : radiologie 3D.
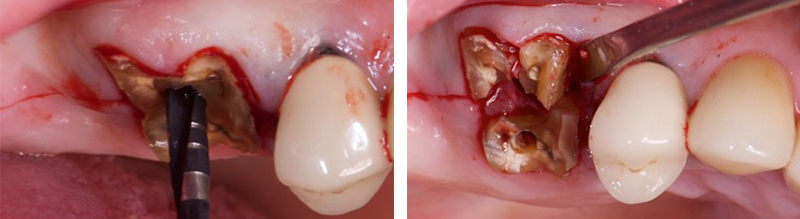
Fig. 4 : forage implantaire pour extraction délicate des racines.
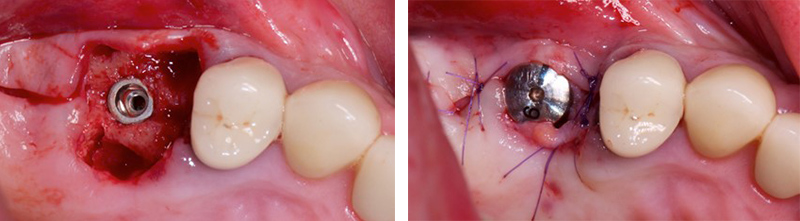
Fig. 5 : un implant est placé avec une excellente stabilité. On note que malgré le diamètre de l’implant, il persiste un important environnement osseux péri-implantaire. Un pilier de cicatrisation de 6 mm est placé avec un aménagement des tissus mous.
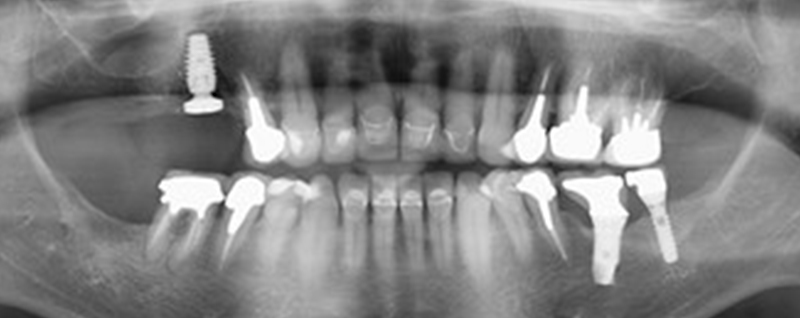
Fig. 6 : panoramique de contrôle. Le temps de cicatrisation sera de 5 mois avant la réalisation prothétique.

Avant de commencer mon propos, je tiens à remercier le Dr Abbou de me permettre de participer à cette réponse, sur ce sujet qui me tient à cœur : un sujet clinique et biologique intéressant et que nous rencontrons dans notre pratique quotidienne.
Introduction
Depuis le début de l’implantologie de type racine, développée principalement par le Dr. BRANEMARK, les méthodes se sont petit à petit éloignées de l’orthodoxie initiale. Au début de l’implantologie, quatre implants mandibulaires étaient utilisés pour augmenter la rétention des prothèses amovibles. Plus tard, les implants unitaires ont fait leur apparition, puis les implants post-extractionnels immédiats en secteurs antérieurs et postérieurs. Récemment, les mises en relation spatiales immédiates dans les secteurs antérieurs sont devenues pratique courante.
Que motive ce changement progressif ?
• Un gain de temps sur le traitement global
• Un maintien des tissus durs et mous dans une situation la plus conforme à celle avant l’extraction
• Une praticité pour le patient qui ne porte pas de prothèse amovible, pendant le temps d’ostéo-intégration
Quel est le degré de mise en charge des implants postérieurs en fonction de leur nombre et de leur localisation ?
• Pour une mise en charge immédiate vraie, elle ne peut être envisagée que lorsqu’une arche est solidarisée en un même temps, ce qui stabilise l’ensemble des implants. Ces réalisations sont donc à ranger dans les all on-X ;
• Pour les implants multiples ne représentant qu’un secteur ou une partie de secteur, la mise en charge n’est pas réelle : on parle de mise en situation prothétique provisoire non fonctionnelle, c’est-à-dire sans contact ;
• Pour les implants unitaires, la charge occlusale est bien trop importante, même si elle est partiellement réduite par la mise en sous occlusion vraie. Elle ne peut être dissipée et entre en conflit avec le processus d’ostéo-intégration, engendrant la perte précoce de l’implant. Lors d’acte d’extraction et implantation immédiate, un recours à une mise en charge partielle de l’implant est possible, en utilisant une vis de cicatrisation sur mesure que l’on appelle SSA (Socket Shield Abutment décrit par Gary Finelle). On peut également poser une vis de cicatrisation classique. Cette procédure ne peut être couronnée de succès que si la stabilité de l’implant initiale est forte et durable.
Nous allons au travers de trois cas cliniques, développer les deux derniers points énumérés :
• Une mise en situation spatiale prothétique immédiate sur deux implants postérieurs
• Une mise en charge partielle en utilisant une vis de cicatrisation sur mesure lors d’une Eii (Extraction implantation immédiate)
• Une Eii avec pose d’une vis de cicatrisation
1er cas clinique
Un patient de 85 ans, sans antécédent médical.
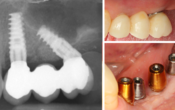
Positionnement de deux implants secteur première et deuxième prémolaire plus en distal, afin de réaliser dans le projet prothétique une prothèse solidarisée 24-26-X. Le cantilever n’ayant aucune dent opposée à la mandibule.
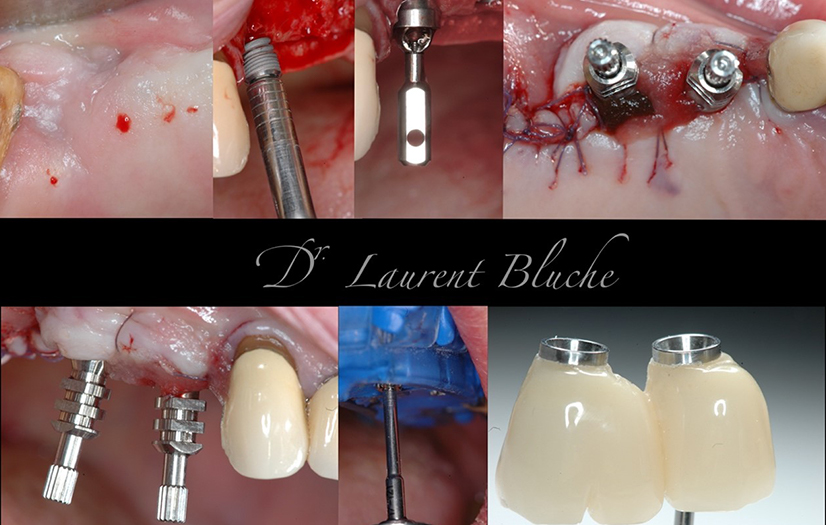
Dans ce cas, la pose des implants se fait sur une zone édentée. Il s’agit d’implant Frontier (GMI) 3,75X10mm. L’implant distal est légèrement angulé pour éviter la zone sinusienne. Des piliers MU sont placés et une empreinte réalisée le jour de l’intervention, afin de pouvoir poser le lendemain la prothèse provisoire trans-vissée en sous occlusion vraie.
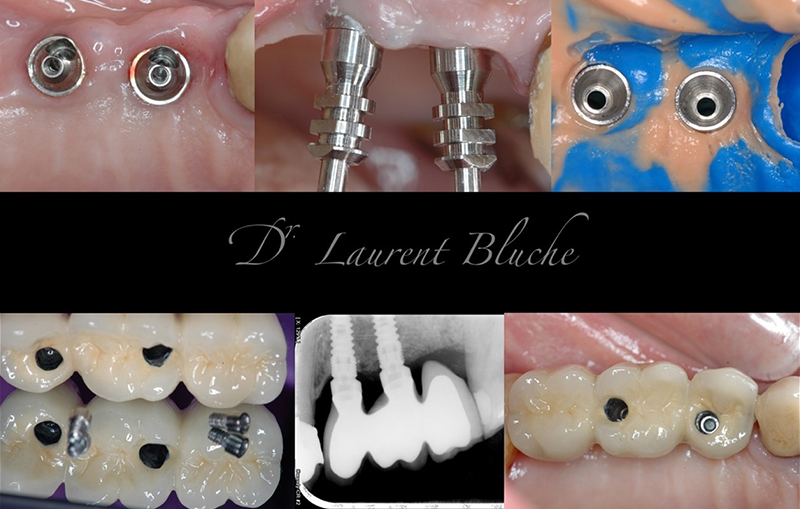
Six mois plus tard, l’empreinte définitive est réalisée et un bridge trois éléments placé.
Nous constatons que même si l’implant le plus postérieur est distalé, pour le transformer en molaire, nous restons dans une zone assez antérieure où les forces occlusales sont moindres, interférant peu avec l’ostéo-intégration. Il est également à noter que les piliers MU, grâce à leur forme conique, dissipent en partie les forces axiales et réduisent la mobilisation des implants. L’âge du patient intervient également sur l’intensité des forces masticatoires développées.
2è cas clinique de mise en charge partielle par SSA
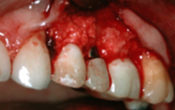
Patient de 67 ans, présentant une fracture longitudinale d’une 46, avec une lésion apicale associée.
L’extraction est pratiquée le plus délicatement possible, afin de préserver le septum interdentaire, support du positionnement de l’implant. Des forets spécifiques à rotation inverses (Versah*) sont utilisés pour créer l’expansion du septum et accroitre la stabilité primaire de l’implant. Ces forets ont la particularité de ne pas retirer d’os, mais de le tapisser tout le long de la paroi de la préparation. Une expansion du septum est réalisée, ce qui permet de positionner l’implant avec une stabilité primaire accrue. À noter également, un effet de contraction de la fraction élastique de l’expansion qui augmente la stabilité primaire finale (Effet « spring-back »). L’ISQ lors de la pose est de 70.
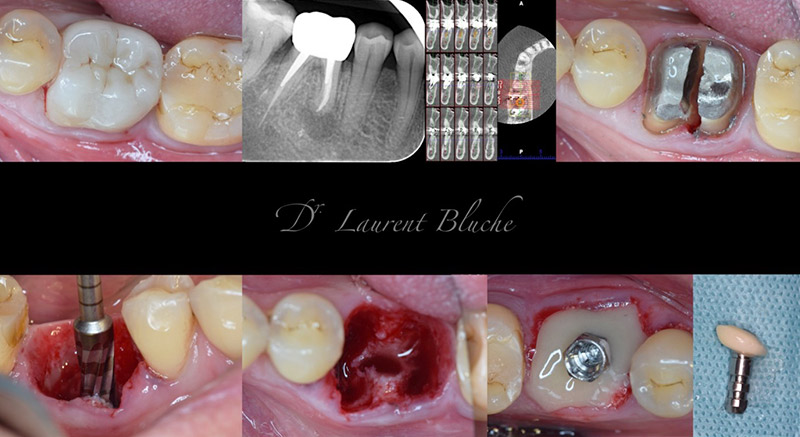
Positionnement d’un implant GMI* Avantgard* 3,75X10mm. Greffe de b-tcp dans toute la zone de l’alvéole déshabitée et utilisation du porte implant avec du composite fluide pour réaliser le SSA. Ce pilier sur mesure ainsi fabriqué, est poli, lustré avant d’être vissé sur la zone implantaire.
Au bout de quatre mois, avant le retour du patient vers le correspondant, le SSA est déposé et l’ISQ remesuré, a une valeur de 75.
Nous voyons au travers de ce cas clinique que l’implant est forcément soumis aux forces masticatoires dans le secteur postérieur, le SSA recevant une partie du bol alimentaire. La stabilité primaire importante de l’implant, due à l’utilisation de forets d’ostéodensification, permet de ne pas interférer avec le processus biologique d’ostéo-intégration. De plus, cette stabilité primaire est répartie sur l’ensemble de la zone osseuse implantaire, ce qui limite les pertes d’ostéo-intégration par l’élimination des zones les plus stabilisantes.
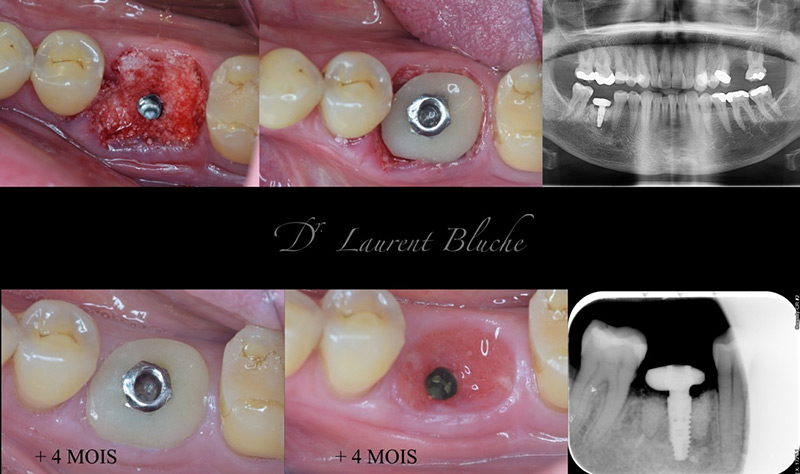
3è cas clinique de mise en charge partielle par vis de cicatrisation standard
Patient de 45 ans, sans antécédent médical, une 46 et une 47 cariées sans espoir de restauration.
Étant donné que la 17 doit être également extraite, le patient opte pour le positionnement d’un seul implant en 46, pour recréer le couple masticatoire 16-46. Dans ce cas, la restauration prévue est une couronne transvissée Co-Cr. Le surcoût d’un SSA n’est pas envisagé.
Les deux dents sont extraites délicatement et l’utilisation des forets Versah permet d’obtenir l’expansion du septum inter-radiculaire. L’implant posé est un Avantgard 3,75X08mm, uniquement dans de l’os natif. La forme générale de la mandibule ne permet pas de poser un implant plus long. Une vis de cicatrisation est posée, du b-TCP greffé tout autour. Une éponge hémostatique est suturée par-dessus pour préserver le greffon, les jours suivants.
Au bout de quatre mois, la prothèse est réalisée en Co-Cr sur pilier titane droit.
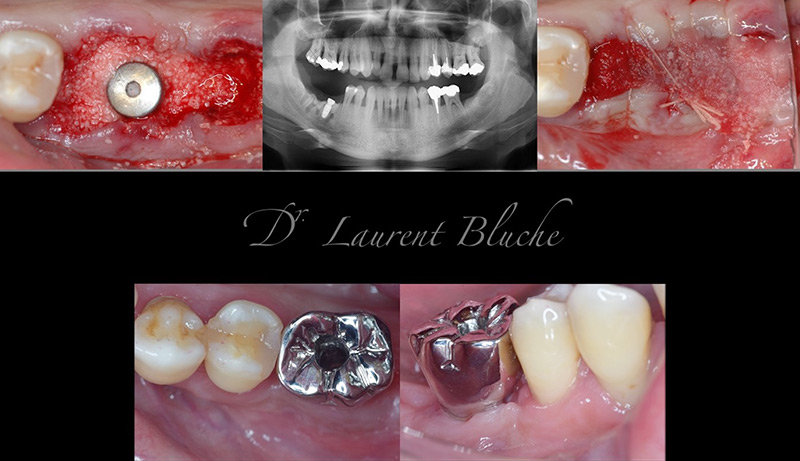
Dans ce cas, la mobilisation de l’implant par le pilier de cicatrisation est minime, surtout si le patient se garde bien de le mobiliser avec la langue. On peut parler d’une mise en charge très légère.
Conclusion
La mise en charge immédiate des secteurs postérieurs est un sujet intéressant, car il permet d’évaluer la possibilité de dispersion mécanique de la mastication, afin de ne pas interférer sur l’ostéo-intégration en la transformant en fibro-intégration. Nous pouvons conclure en trois points correspondant à l’intensité de mobilisation masticatoire des implants :
• La mise en charge réelle immédiate sur les secteurs postérieurs, ne peut être envisagée que pour une arche complète. Cette mise en charge réelle ne peut intervenir que lorsque l’on réalise des all-on X. Les forces transmises aux implants sont annulées par le design rigide et étendu de la prothèse d’usage ;
• La mise en situation spatiale prothétique sur un secteur postérieur, ne peut s’envisager qu’avec plusieurs implants sur un même secteur. La prothèse provisoire est alors en sous occlusion. Le fait que les implants ne soient pas exactement alignés, crée un tripode de stabilisation, tel que rencontré en architecture de bâtiments avec l’utilisation des micro-piliers de fondation. La surface développée par cette structure réduit en grande partie les forces masticatoires partielles que reçoivent les implants.
• La mise en charge réduite s’applique aux implants unitaires postérieurs qui doivent avoir une mobilisation extrêmement modérée. Cette mise en charge faible doit s’accompagner d’une stabilité primaire maximale de l’implant posé. Il est judicieux d’utiliser tous les moyens possibles pour augmenter cette stabilisation, par exemple le choix de forets d’ostéodensification que propose la firme Versah*. Suivant les cas et les désirs esthétiques, la pose d’un SSA ou d’une vis de cicatrisation sera choisie.
Nous pouvons dire qu’il n’existe pas une méthode unique, mais bien de nombreuses combinaisons possibles suivant le cas clinique concerné. Pour toute raison clinique, si la stabilité primaire est trop faible, la chirurgie en deux temps sera le seul recours efficace.
Références bibliographiques
(1) P.A. Fugazzotto, J. Periodontol – Implant placement at the time of mandibular molar extraction
Description of technique and preliminary results of 341 cases, 79 (2008), p. 737.
(2) P.A. Fugazzotto, J. Periodontol – Implant placement at the time of maxillary molar extraction
Treatment protocols and report of results 79 (2008), p. 216.
(3) F. Zuffetti, M. Capelli, F. Galli, M. Del Fabbro, Testori T. – Post-extraction implant placement into infected versus non infected sites: A multicenter retrospective clinical study.
Clin Implant Dent Relat Res. 2017 Oct ; 19 (5) : 833-840. doi : 10.1111/cid.12523.
(4) G. Finelle, A. Popelut – Pilier de cicatrisation anatomique par CFAO directe (SSA)
Réhabilitation molaire par traitement d’extraction et implantation immédiate. A Titane 2016 & 2018.
(5) G. Finelle, A. Popelut – Protocole d’extraction implantation immédiate : Intérêt de l’utilisation de piliers de cicatrisation anatomique conçus par CFAO.
A. JPIO 2016.
(6) S. Huwais, E.G. Meyer – A Novel Osseous Densification Approach in Implant Osteotomy Preparation to Increase Biomechanical Primary Stability, Bone Mineral Density, and Bone-to-Implant Contact.
Int J Oral Maxillofac Implants. 2017 Jan/Feb ; 32 (1) :27-36.
(7) T. Koutouzis, S. Huwais, F. Hasan, W. Trahan, T. Waldrop, R. Neiva – Alveolar Ridge Expansion by Osseodensification-Mediated Plastic Deformation and Compaction Autografting: A Multicenter Retrospective Study.
Implant Dent. 2019 Aug ; 28 (4) : 349-355.

Extraction-implantation immédiate et remplacement d’une molaire unitaire : cette association a-t-elle du sens ?
Pourquoi pas, s’il s’agit de remplacer une molaire maxillaire chez un patient qui a de très fortes exigences esthétiques. Mais les contraintes anatomiques sont importantes :
• Le sinus maxillaire s’invagine très fréquemment entre les racines(1-3)
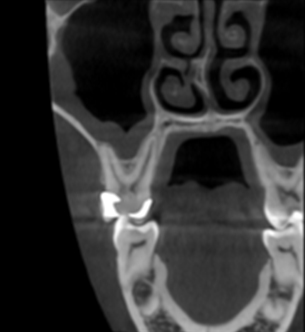
Fig. 1 : invagination sinusienne en regard de la dent 16.
• La hauteur d’os disponible dans la zone de la furcation est le plus souvent réduite (2 à 5 mm)
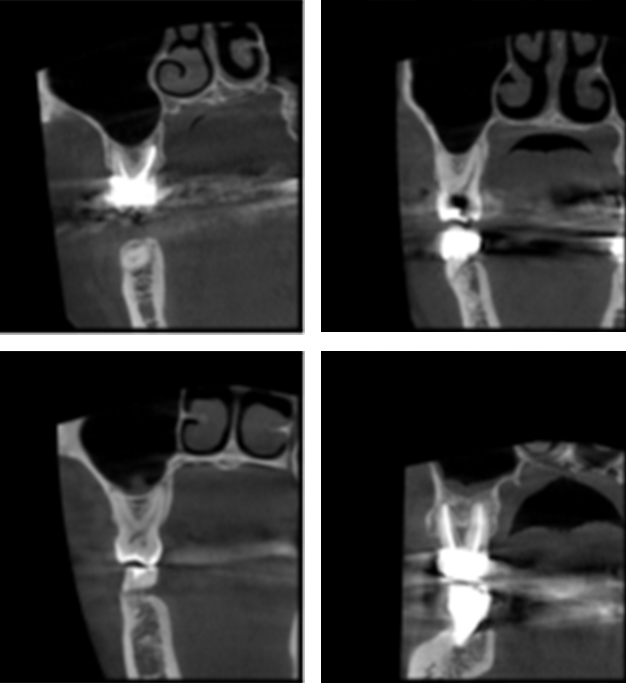
Fig. 2 : objectivation des hauteurs d’os en zones molaires supérieures.
• Un éventuel implant placé dans cette zone serait entouré par les trois alvéoles résiduelles et sa stabilité insuffisante pour envisager sereinement la pose d’une couronne provisoire.
Il existe évidemment des cas favorables mais il faut reconnaître qu’ils sont très rares. En pratique quotidienne, le patient exigeant au plan esthétique reçoit le plus souvent une petite prothèse amovible provisoire unilatérale en acétal.
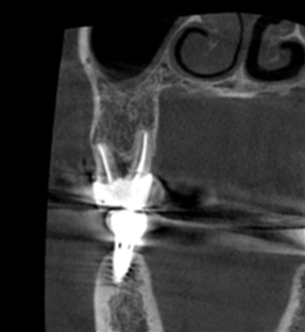
Fig. 3 : volume osseux exceptionnellement favorable (pour pose immédiate d’implant) en regard de la molaire à extraire.
À la mandibule, l’absence de la première molaire n’est pas un problème au plan esthétique. Le patient s’en inquiète évidemment, mais il est aisé de lui montrer que ce petit édentement postérieur reste invisible notamment lors du sourire.
Bien que l’anatomie soit moins contraignante, une implantation immédiate est une implantation dans le septum. Il existe un risque de voir l’implant se déplacer vers l’une des alvéoles et ne pas être centré. Cette technique impose souvent l’utilisation d’un guide de forage. Nous préférons travailler par étape : extraction et comblement puis pose de l’implant quatre à six mois plus tard. La résorption osseuse est, en général, peu marquée et l’implant est posé dans de très bonnes conditions. Cette façon de procéder permet de bien centrer l’implant sans pour autant utiliser un guide de forage.
On observe qu’il est souvent nécessaire d’éliminer une petite couche de biomatériau non colonisé par du tissu osseux et que l’épaisseur de cette couche est variable. Après élimination de ces granules libres et confirmation du niveau de la cicatrisation osseuse, le positionnement vertical de l’implant peut être assuré avec précision.
Conclusion
En conclusion et dans le cadre du remplacement d’une molaire unitaire, je n’utilise presque jamais les techniques d’extraction-implantation ou d’extraction-implantation-couronne provisoire immédiates.
Références bibliographiques
(1) A. Shokri, S. Lari, F. Yousef, L. Hashemi – Assessment of the relationship between the maxillary sinus floor and maxillary posterior teeth roots using cone beam computed tomography.
J Contemp Dent Pract. 2014 Sep 1 ; 15 (5) : 618-22. doi : 10.5005/jp-journals-10024-1589. PMID : 25707836.
(2) Y. Gu, C. Sun, D. Wu, Q. Zhu, D. Leng, Y. Zhou – Evaluation of the relationship between maxillary posterior teeth and the maxillary sinus floor using cone-beam computed tomography.
BMC Oral Health. 2018 Oct 3 ; 18 (1) : 164. doi : 10.1186/s12903-018-0626-z. PMID : 30285721; PMCID : PMC6171126.
(3) L.M.L. Makris, K.L. Devito, P.S.S. D’Addazio, C.O. Lima, C.N. Campos – Relationship of maxillary posterior roots to the maxillary sinus and cortical bone: a cone beam computed tomographic study.
Gen Dent. 2020 Mar-Apr ; 68 (2) : e1-e4. PMID : 32105233.
Pour relire le billet d’introduction de Michel Abbou, rendez-vous ici.

Michel Abbou
– Exercice privé à Paris 75008
– Fondateur et directeur scientifique de SICTmieux depuis 2013.
Cet espace est aussi le vôtre, alors n’hésitez pas à commenter ou poser vos questions !