Réponses d’experts – La minimale invasive attitude – 3/3
Par Franck LASRY, Pascal KARSENTI le 10-11-2020
L’attitude « minimale invasive » en implantologie : concept ou technique ?
Pour répondre à l’excellent article de Michel Abbou, j’aimerais tenter d’expliciter et approfondir ce que nous avons pris comme nouvelle habitude de nommer « minimale invasive attitude ».
Une chirurgie est forcément invasive car « c’est une méthode d’exploration ou de soins médicaux nécessitant une lésion de l’organisme pouvant aller jusqu’à la mutilation » (Larousse).
N’est-ce pas là le fondement de l’implantologie ? La résection d’os sain par forage pour loger un implant métallique. Nous verrons plus loin qu’il existe une solution de forage « a minima » pour réduire la mutilation.
Ainsi que Michel Abbou le fait justement remarquer, les progrès formidables de l’imagerie diagnostique(1,2) et l’arrivée de la vision en 3D, ont permis de connaître le terrain avant même l’ouverture du champ opératoire ; de là le vieux paradigme : « à grand chirurgien, grande incision » n’a plus vraiment lieu d’être, sauf parfois pour l’ego de certains praticiens…
Avant même de concevoir l’information qui sera donnée au patient(3,4) il faudra se poser la question : est-ce la technique, le concept ou un mix des deux qui doit être « minimal invasif » ? Le concept et les techniques qui en dérivent sont abordés par toutes les spécialités chirurgicales pour le mieux-être des patients quels qu’ils soient.
La technique
Décriée à ses débuts, mais depuis, sécurisée par une prévisualisation et même un guidage physique, la technique « flapless » permet, d’éviter de lever un lambeau de pleine épaisseur réduisant l’agression muqueuse, une exposition osseuse délétère et des temps opératoires longs avec risques de blessures ou déchirures(5,6,7).
Un punch au bistouri circulaire excise une pastille fibro- muqueuse permettant de passer tous les instruments et forets ainsi que l’implant lui-même à travers l’ouverture.
Au positif : morbidité moindre, rapidité d’exécution, pas de sutures avec cortèges bactériens.
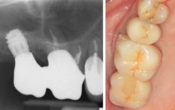
On peut aller encore moins loin dans l’agression par l’utilisation d’implants particuliers ne nécessitant pas ou peu de mutilation osseuse : le Magix Drill-Less by Cortex° (Fig. 01 et 02) : par ses possibilités d‘auto-forage il suffit d’utiliser le simple foret pointeur pour assurer l’azimut(10,11,12) ; dans la même philosophie, le système écologique par condensation tel Densah by Versah° permet d’améliorer un site sans résection de capital osseux.
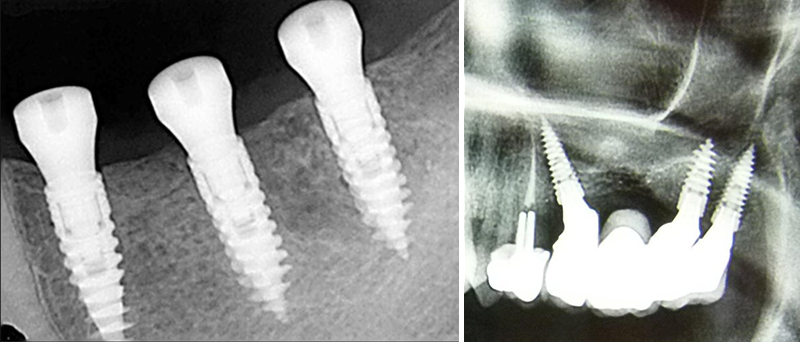
Fig. 01 et 02 : à gauche, implants auto-forant Magix by Cortex° ; à droite, réalisation prothétique (implants Magix by Cortex).
Cette technique est depuis largement utilisée dans le concept nouveau de la « navigation informatique » initiée avec les logiciels Nobel guide° et Simplant°, aboutissant à une chirurgie guidée, permettant la mise en place d’implants en condition parfaite de sécurité, de rapidité en évitant des ouvertures larges de champs opératoires (Fig. 03, 04, 05, 06).
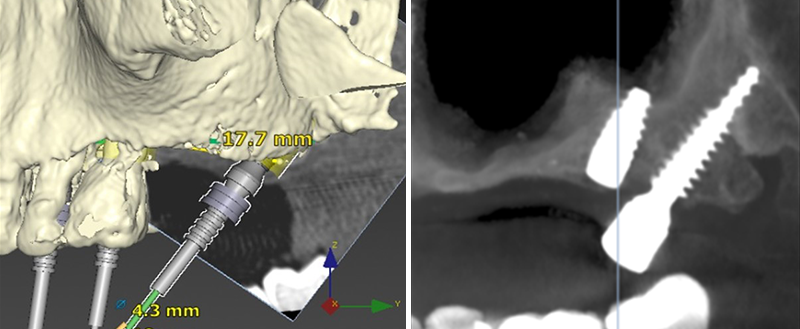
Fig. 03 et 04 : étude informatique et résultat post-opératoire.
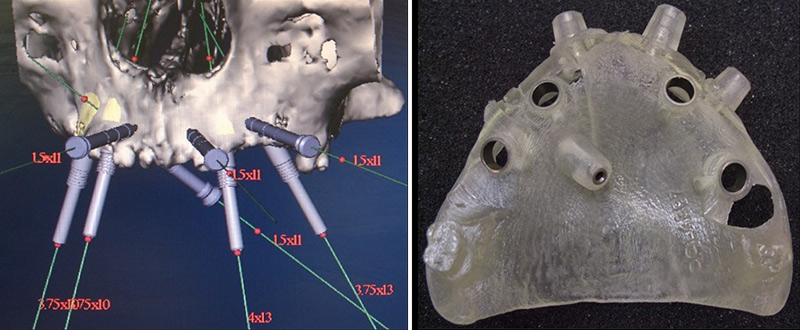
Fig. 05 et 06 : étude informatique et guide chirurgical.
Le concept
Il est de notre devoir de praticien d’évaluer à chaque fois le ratio risque-bénéfice pour nos patients dans le choix d’une technique opératoire pour répondre à un besoin de réhabilitation. Il faut savoir se démarquer des concepts stipulant qu’il faut de l’os là où un implant doit remplacer une dent et donc en recréer s’il n’y en a pas (greffe osseuse). Aller plutôt vers l’utilisation de l’os là où il se situe pour y mettre un implant et rattraper le positionnement par un artifice prothétique (le plus souvent un pilier multi unit angulé) afin d’éviter au patient une cascade d’interventions avec souvent plusieurs sites opératoires.
Avec toutefois les limitations d’un sérieux chirurgical, on peut se dire qu’un déficit d’épaisseur osseuse sous sinusien peut être compensé par une technique de Summers moins invasive qu’un abord par volet osseux latéral (Fig. 07 et 08)(8). De même, le concept d’implants courts (Fig. 09 et 10)(9) ou angulés (Fig. 11 et 12) le long du bord antérieur de ce même sinus ainsi que l’utilisation du massif tubéro-ptérygoïdien (Fig. 13, 03 et 04) offrira au patient une restauration à moindre invasivité, plus rapide et sans les risques inhérents à une greffe osseuse(13,14).

Fig. 07 et 08 : champs opératoires d’un abord latéral et greffe osseuse sous sinusienne classique.
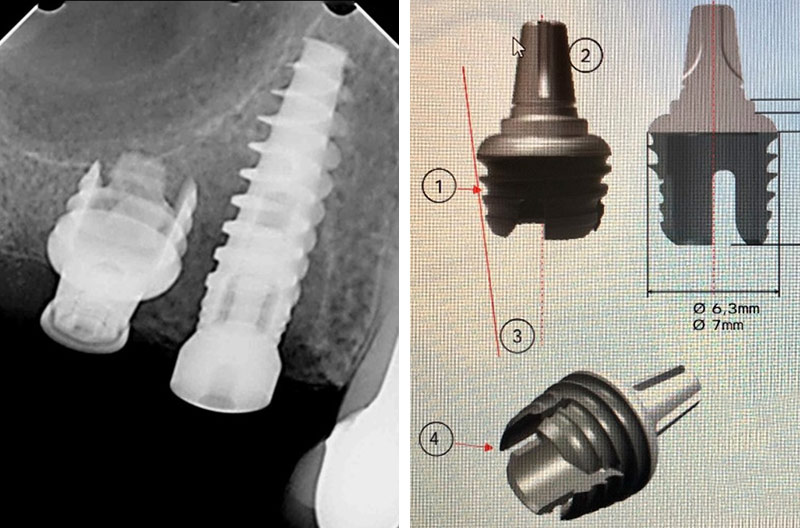
Fig. 09 et 10 : implant court sous sinusien by Trinon°.
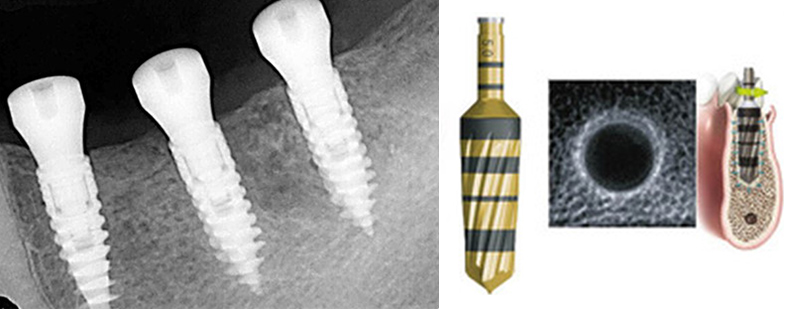
Fig. 11 et 12 : implants auto-forant Magix by Cortex° et le système Densah-Versah°.
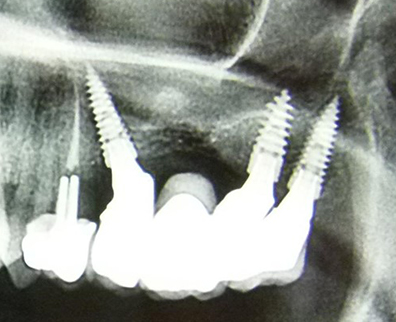
Fig. 13 : réalisation prothétique (implants Magix by Cortex).
Au maxillaire inférieur, le risque de lésion dramatique obère souvent les restaurations postérieures dans les cas de déficit de volume osseux disponible. Une attitude « minimale invasive » permettrait d’éviter les risques et l’abord lourd d’une greffe osseuse (Fig.14 et 15), d’une distraction alvéolaire horizontale (Fig.16 et 17) ou verticale en cherchant un système implantaire de petit diamètre pour les crêtes fines ou ultra court (Système Trinon© Fig. 09 et 10) pour le déficit de hauteur et qui, de plus protège le massif osseux en réduisant l’ostéotomie(15). Le système hybride Hengg(16) by Roott© (Fig. 18 et 19) permet l’utilisation de vis de 4mm de longueur pour fixer une plaque insérée latéralement.

Fig. 14 et 15 : greffon osseux stabilisé par vis d’ostéosynthèse et deuxième site opératoire nécessaire.
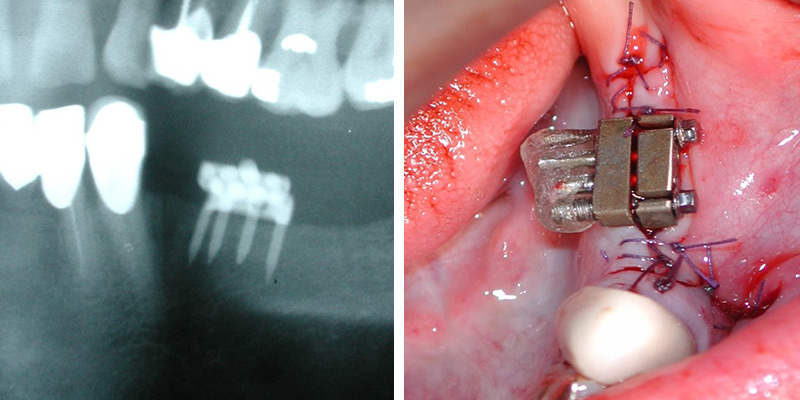
Fig. 16 et 17 : distracteur transversal et distracteur en place.

Fig. 18 et 19 : implant Hengg et implant Hengg by Roott° en situation.
On aura toujours intérêt à explorer toutes les possibilités matérielles existantes et chercher des solutions moins mutilantes pour nos patients. Quelques-uns d’entre nous se doivent d’ouvrir de nouvelles voies dans le respect des considérations physiologiques et déontologiques pour éviter les expérimentations « in vivo ».
Citations commerciales
Nobel guide° est devenu depuis DTX Studio.
Simplant° : marque déposée Dentsply-Sirona.
Cortex°
Trinon°
Densah-Versah°
Roott° : Trate dental implants.
Références bibliographiques
(1) N. Bellaiche, Comment et pourquoi utiliser le cône beam.
Éditions CDP.FR, janv. 2017.
(2) M. Abbou, N. Bellaiche, Ce que la 2D ne montre pas.
Le fil dentaire n°146, janv. 2019.
(3) M. Abbou, Nos trompeuses convictions professionnelles.
Dentalespace, paroles d’experts 12/12/2019.
(4) M. Abbou, La motivation praticien-patient, une histoire d’œuf et de poule.
Dentalespace, paroles d’experts 10/03/2020.
(5) M. Andreasi- Bassi, A. Andreasini, S. Lico, F. Silvestre, M. Gargari, C. Arcuri, Increasing volume of vestibular soft tissues in flapless implant surgery through a modified connective punch technique.
Oral&Implantology – anno IX- 3/2016.
(6) D.P. Laverty, J. Burglass and A. Patel, Flapless dental implant surgery and use of CBCT guided surgery.
British dental Journal/Advance Online publication April 2018.
(7) F. Javelon, La technique flapless : intêrets et limites de la chirurgie sans lambeau.
Thèse Bordeaux 2015.
(8) H. Bouchet, Th. Fortin, Gestion de l’atrophie osseuse sous-sinusienne; alternatives aux greffes osseuses.
(9) R. Marcelat, Les implants courts au maxillaire postérieur : une alternative fiable et peu invasive.
Stratégie prothétique, 2015 ; 15(5) : 305-310.
(10) P. Trisi, A. Falco, M. Bernardini, Single drilling implant :an in vivo pilot study.
Int J Implant Dent,2020;6.
(11) P. Trisi, M. Berardini A. Falco, M. Vulpiani, M. Podaliri, L. Masciotra, Effect of 50 to 60°C Heating on Osseointegration of Dental Implants in Dense Bone.
An In Vivo Histological Study.
(12) M. Berardini, P. Trisi, A. Falco, Implant geometry, micromotion (secondary stability) and bone to implant contact (%BIC). Are they correlated?
(13) M. Martins Curi, C. Lopes Cardoso, K. de Cássia Braga Ribeiro, Retrospective study of pterygoid implants in the atrophic posterior maxilla: implant and prosthesis survival rates up to 3 years.
Int J Oral Maxillofac Implants Mar-Apr 2015;378-383.
(14) J.O. Agbaje, J. Meeus, L. Vrielinck and H. Diederich, Rehabilitation of atrophic Maxilla using Pterygoid Implants.
Case report ; Lupine Publishers : ISSN 2637-4692.
(15) J. Gomes, A. Vivas-Rojo, Reabilitacao Implantologica em atrofias severas.
Congres Lisbonne 16/06/2010.
(16) H. Diederich, A. Junquera-Marques, L. Guimaraes Soares, Immediate loading of an atrophied maxilla using the principle of Cortically fixed titanium hybrid plates.
Junipers Publishers, Advances in Dentistry& Oral health Jan 2017.

Michel Abbou a eu la bonne idée de proposer à un certain nombre d’implantologues de rédiger un article sur le thème « minimale invasive attitude en implantologie ». Je le remercie de sa sollicitation et vais donc tenter d’apporter à mon tour ma contribution à cette rubrique qu’il anime collégialement avec talent.
Évidemment tout implantologue se préoccupe des suites opératoires occasionnées par son acte chirurgical et cherche au travers de ses protocoles à minimiser les complications, œdèmes, hématomes ou suites hémorragiques ; le concept mini-invasif a comme premier objectif de limiter les douleurs post-opératoires et de permettre une cicatrisation plus rapide.
De même tout implantologue cherche à limiter le nombre d’interventions pour aboutir à un résultat et cherche aussi à minimiser les différents temps de cicatrisation dans la limite des règles de la biologie.
La trilogie gagnante du concept mini-invasif en implantologie consiste donc à réduire les temps opératoires, réduire le volume des voies d’accès en réduisant le nombre d’incisions, à réduire le nombre d’implants et leur volume intra-osseux, mais aussi à optimiser nos plans de traitement par le regroupement de plusieurs actes chirurgicaux en une seule séance (par exemple, quand le cas est favorable, la greffe osseuse et conjonctive seront réalisées dans le même temps que la pose de l’implant) et enfin, consiste à choisir l’option thérapeutique la moins mutilante dans la mesure où cette option garantit un succès implantaire pérenne.
La mise en esthétique immédiate permet de rétablir dans le même temps l’esthétique et la fonction et, en cela, prend largement sa place dans l’arsenal du mini-invasif.
La situation mini-invasive par excellence reste la pose implantaire post-extractionnelle sans soulever de lambeau pour préserver la vascularisation liée au périoste et au final sans réaliser de suture ; cette situation suppose un contour osseux intact de l’alvéole fraîchement extraite et un biotype parodontal initial épais avec du tissu kératinisé en vestibulaire. Elle peut s’envisager en secteur postérieur par exemple pour une molaire(4,5) ou bien en secteur antérieur où elle s’accompagne très fréquemment d’une mise en esthétique immédiate pour guider la maturation tissulaire(9).
Sur un site cicatrisé, les implants posés en flapless , quand l’épaisseur de crête osseuse le permet et quand les conditions tissulaires sont favorables (tissu kératinisé important), s’inscrivent aussi dans la démarche mini-invasive : en effet, posés en chirurgie guidée ou à main levée, les implants flapless occasionnent des suites postopératoires quasi inexistantes et une cicatrisation accélérée(1,2,3).
L’implantologie en secteur esthétique nous a tous poussés à adopter une attitude mini-invasive afin de limiter les brides cicatricielles en secteur incisif et donc de limiter voire supprimer les incisions verticales de décharge.
Nous avons aussi bénéficié des connaissances apportées par la chirurgie muco-gingivale, ce qui nous a orientés vers des techniques de préservation de papilles et des techniques de tunnelisation lors des remaniements de tissus mous autour des implants.
Le faible nombre d’implants pour les réhabilitations implantaires complètes s’inscrit aussi dans la démarche mini-invasive avec initialement 8 à 10 implants, puis 6 et maintenant 4 implants pour le concept « all on four » en extraction implantation immédiate mise en esthétique immédiate en secteur mandibulaire.
Moins il y aura d’implants, moins les tissus souffriront, moins l’os sera traumatisé… et plus la cicatrisation et les suites immédiates seront simples, avec des restaurations dont la conception facilitera l’accès à l’hygiène garante d’une bonne pérennité implantaire.
L’usage des implants courts peut dans certaines situations éviter de grosses greffes plus invasives : ils permettent par exemple d’éviter un relevé de sinus au maxillaire ou bien d’éviter des greffes d’augmentation verticale sur des mandibules résorbées.
L’usage des mini-implants posés flapless à la mandibule pour par exemple stabiliser une prothèse amovible est une thérapeutique mini-invasive adaptée au traitement des patients très âgés.
D’une manière générale, l’utilisation d’implants de plus faibles diamètres (< 4mm) et plutôt courts (8mm) permet de mieux s’inscrire dans les volumes osseux résiduels et ainsi de s’inscrire dans une démarche mini-invasive.
La chirurgie guidée, planifiée par conception issue de l’imagerie numérique 3D permettant en post-extractionnel de poser les implants et la prothèse conçue avant la chirurgie, entre parfaitement dans l’arsenal thérapeutique mini-invasif en implantologie(6,7,8).
La chirurgie pré-implantaire elle aussi a été influencée par les concepts mini-invasifs en posant par exemple autant que possible les implants dans le même temps que le relevé de sinus. Ces implants n’ayant plus la nécessité d’être longs : on utilise le plus souvent des implants de 8 à 10mm de longueur dans ces cas-là. En effet peu de situations aujourd’hui empêchent de réaliser le sinus-lift combiné à la pose implantaire en un seul temps… ainsi on diminue considérablement l’addition des souffrances postopératoires endurées par plusieurs interventions !(10,11,12,16)
La piezochirurgie a elle aussi grandement facilité la pratique chirurgicale et permet de réaliser des actes moins invasifs plus contrôlés et avec souvent des suites opératoires diminuées pour la chirurgie osseuse mais aussi pour la pose des implants(13,14).
Aujourd’hui la tendance est à la diminution des temps de cicatrisation qui étaient autrefois de 9 mois puis de 6 mois puis de 4 mois et avec parfois 3 mois avec le sticky-bone ou I PRF pour une réentrée implantaire. Les techniques, les protocoles mais aussi l’évolution et les progrès des biomatériaux et de la bio-ingénierie tissulaire ont permis de minimiser les prélèvements autogènes (aussi bien du mou que du dur) et de s’inscrire dans une démarche mini-invasive avec un seul site chirurgical ; le site de prélèvement n’étant plus systématique.
Enfin la biocompatibilité tissulaire des implants a aussi son rôle dans le concept mini-invasif…
Étant moi-même un utilisateur inconditionnel des implants non enfouis Tissue Level SLA active ROXOLID, je constate le plus souvent la cicatrisation osseuse et gingivale des profils d’émergence péri-implantaires en un seul temps chirurgical à 6 semaines à la mandibule et à 8 semaines au maxillaire et prends un certain plaisir à observer le confort postopératoire de mes patients s’étonnant de l’absence ou de la quasi-inexistante de suites post-opératoires obtenues avec les implants non enfouis.
L’évolution des états de surface des implants et l’évolution vers les implants en céramique ou zircone peuvent aussi être considérés comme une thérapeutique mini-invasive de par leur excellente biocompatibilité permettant d’obtenir des profils d’émergence péri-implantaires en un délai court du fait de l’excellent comportement de la gencive autour de la zircone(19,20). Enfin la gestion mini-invasive d’une péri-implantite permet d’éviter la dépose implantaire en utilisant des techniques moins mutilantes et plus respectueuses de l’architecture prothétique(18).
L’usage des lasers CO2 et Er:Yag permet également de faciliter l’approche mini-invasive lors du traitement des péri-implantites en favorisant la ré-ostéointégration(17).
Les attentes croissantes de nos patients désireux de peu ou ne pas souffrir (… et on les comprend !) de retrouver rapidement une mastication en un minimum de séances (… ils sont toujours pressés !) avec des implants supports de dents, fera constamment évoluer l’implantologie de demain vers la conjonction de ces nombreux concepts mini-invasifs.
Pour conclure sur une vision parodonto-consciente, l’approche la plus mini-invasive reste encore la conservation de la dent rendue possible par toutes les techniques parodontales mises à notre disposition de préservation ou de régénération de l’organe dentaire et de son tissu de soutien…
On l’oublie souvent, la prévention bucco-dentaire reste encore l’acte le plus mini-invasif de la dentisterie qui permet, sans aucune intervention et en seulement 45 minutes de la vie de nos patients d’éviter le recours aux techniques implantaires de reconstruction de l’architecture péri-implantaire indispensables lors de la perte prématurée des dents et de l’os sous-jacent.
Premier cas clinique
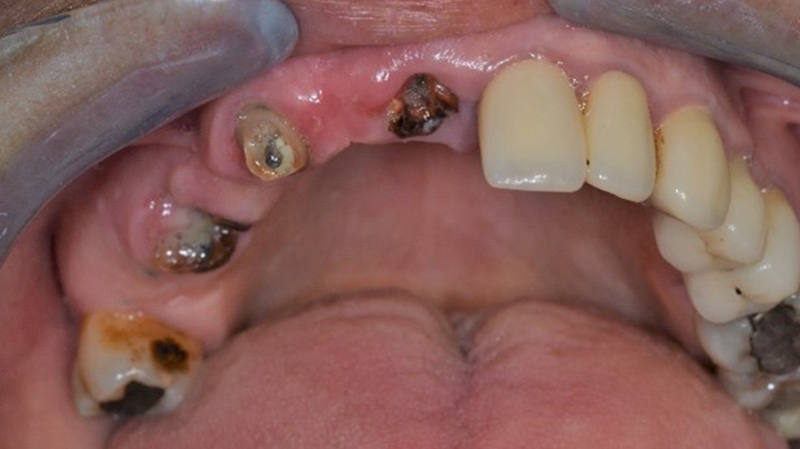
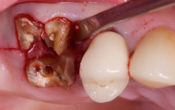
Fig. 01 : situation initiale, incisives fracturées, canine et prémolaires caries juxta-osseuses.
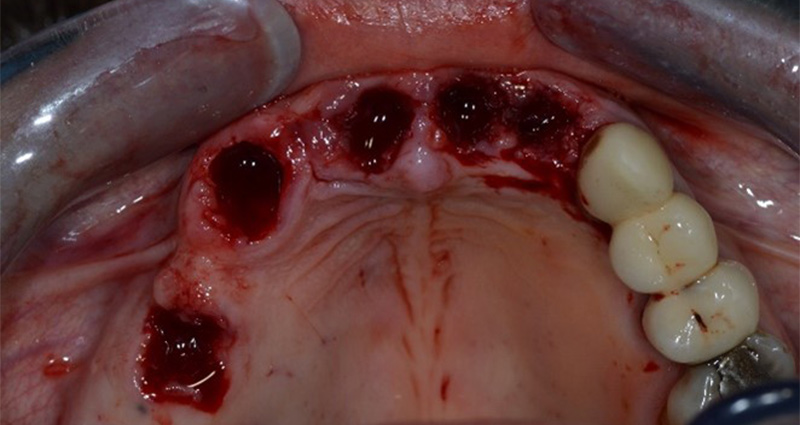
Fig. 02 : extractions sans lambeau avec préservation des profils d’émergence.
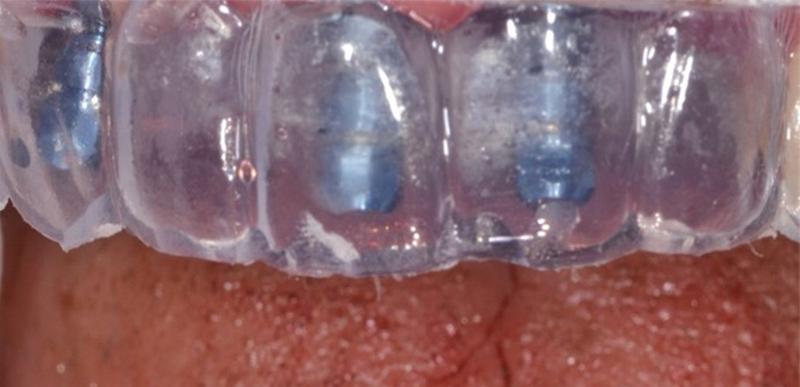
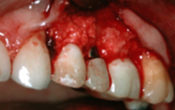
Fig. 03 : pose des implants postextractionnels avec guide de positionnement.

Fig. 04 : pose des piliers transitoires anatomiques en PEEK et GGL de préservation de crête sur la 22.
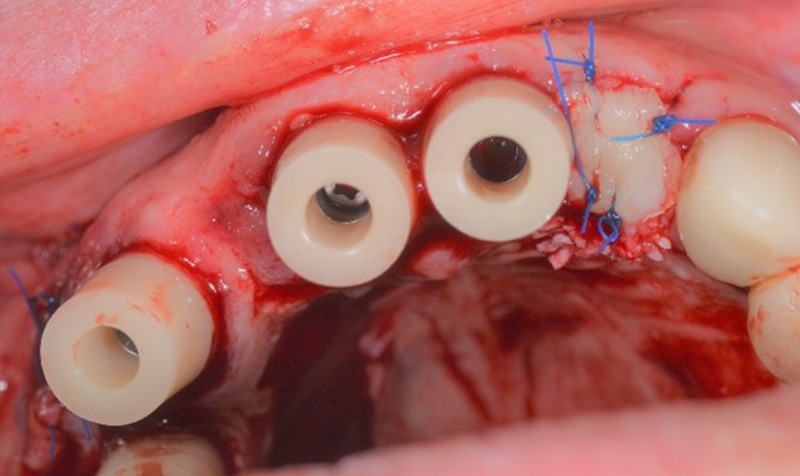
Fig. 05 : vue supérieure objectivant les piliers avant taille, le prélèvement palatin et la GGL au-dessus du matériau de comblement (MP3 d’ostéobiol : xénogreffe porcine).
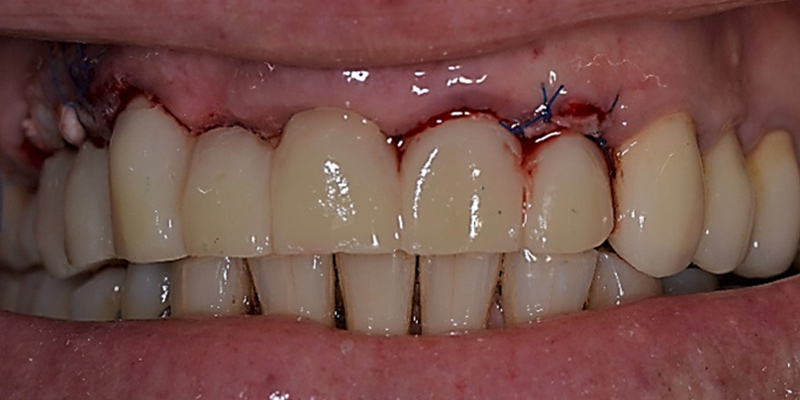
Fig. 06 : vue du bridge provisoire en place le jour de la pose des implants : mise en esthétique immédiate une fois les piliers transitoires taillés comme des dents naturelles.
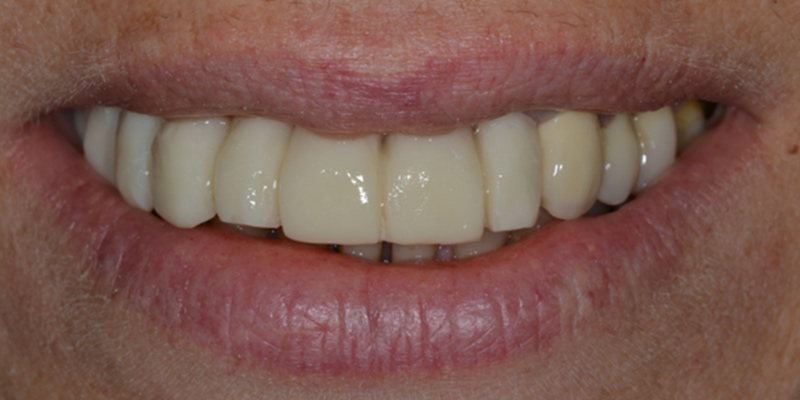
Fig. 07 : bridge provisoire de seconde génération à 2 mois.
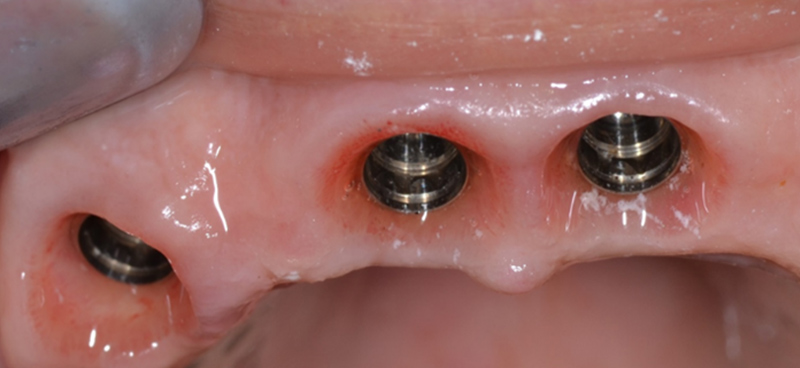
Fig. 08 : vue intrabuccale des profils d’émergence et des festons péri-implantaires après cicatrisation à 3 mois.
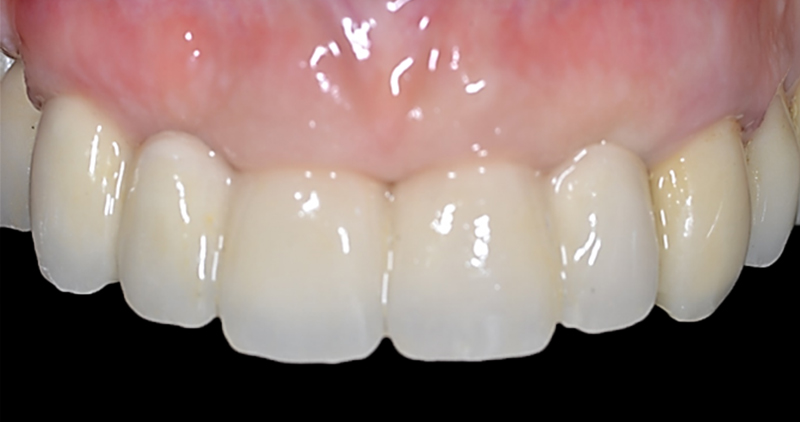
Fig. 09 : vue intrabuccale du bridge en céramique définitif à 4 mois.
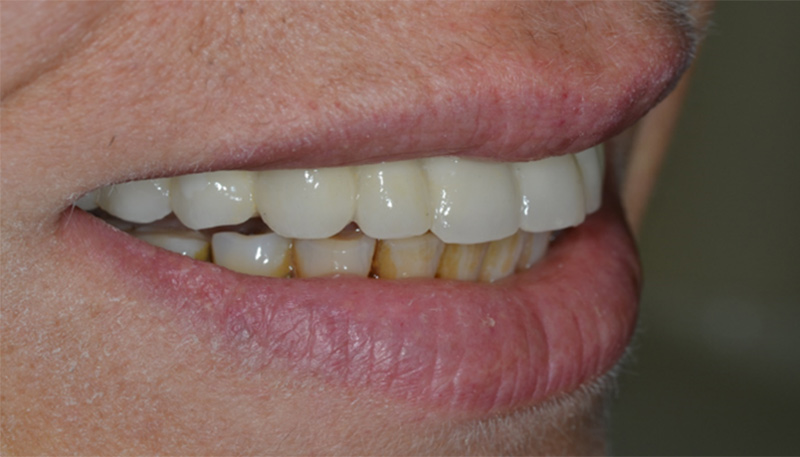
Fig. 10 : vue du bridge maxillaire lors du sourire.
Deuxième cas clinique
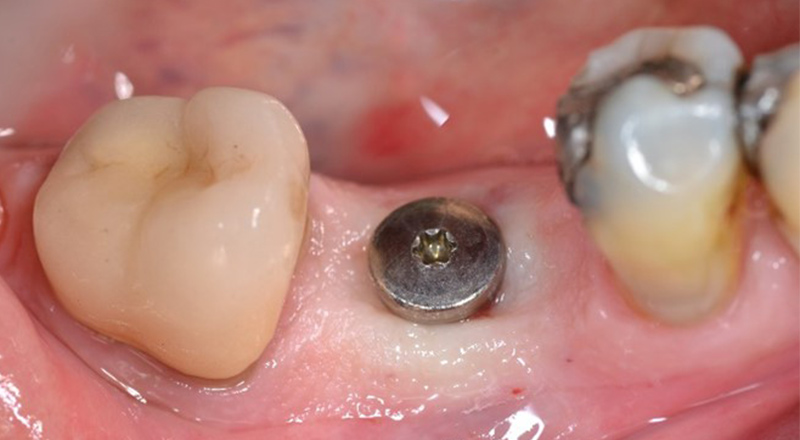
Fig. 11 : pose d’un implant Tissue Level en flapless à la mandibule.

Fig. 12 : pose d’un implant TL tappered effect avec lambeau mini-invasif à incision décalée en palatin et roller technique au maxillaire afin de renforcer les tissus mous en vestibulaire et guider la cicatrisation autour de l’implant.
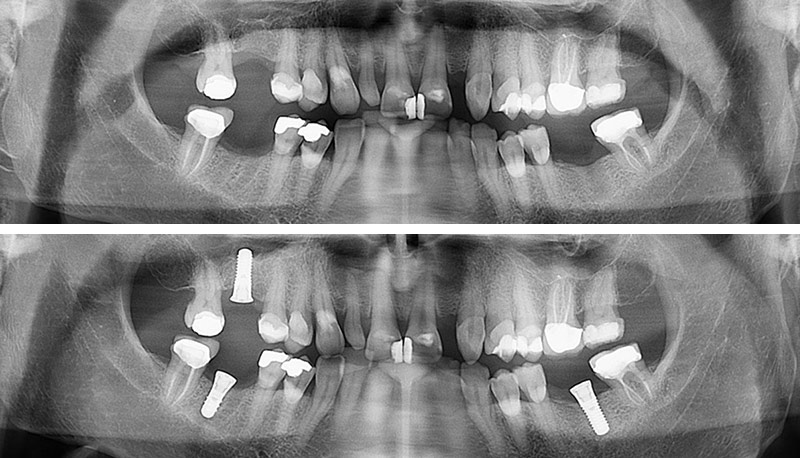
Fig. 13 : radiographies panoramiques avant et après la pose.
Troisième cas clinique
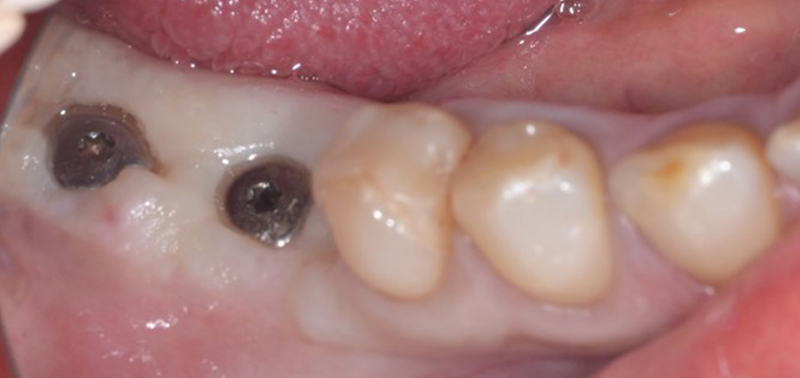
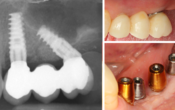
Fig. 14 : vue intra buccale le jour de la pose de 2 Implants contigus mandibulaires TL posés en flapless secteur 3.

Fig. 15 : radiographie panoramique une fois la mise en charge avec des céramiques solidarisées.
Quatrième cas clinique


Extractions implantations immédiates mises en esthétique immédiate sans lever de lambeau ni décoller le périoste au niveau d’une canine maxillaire gauche fracturée.
Références bibliographiques
(1) E. Jané-Salas, et al. Open flap versus flapless placement of dental implants. A randomized controlled pilot trial.
Odontology, 2018.
(2) F. Wang, et al. Minimally invasive flapless vs. flap approach for single implant placement: a 2 year randomized controlled clinical trial.
Clin oral Implants Res, 2017.
(3) P. Jesch, et al. An up to 17 year follow-up retrospective analysis of a minimally invasive, flapless approach: 18945 implants in 7783 patients.
Clin implant Dent Relat Res, 2018.
(4) G.-M. Ragucci et al. Immediate implant placement in molar extraction sockets: a systematic review and meta-analysis.
Int J Implant Dent, 2020.
(5) M. Esposito et al. Timing of implant placement after tooth extraction: immediate, immediate-delayed or delayed implants? A Cochrane systematic review.
Eur J Oral Implantolol, 2010.
(6) M. Frascaria et al. Digital implant planning for a minimally invasive surgery approach: a case letter of a full-arch rehabilitation.
J Oral Implantol, 2015.
(7) D. Van Steenberghe et al. A computed tomographic scan-derived custimized surgical template and fixed prosthesis for flapless surgery and immediate loading of implants in fully edentulous maxillae: a prospective multicenter study.
Clin Implant Dent Relat Res, 2005.
(8) J. Azari et al. Flapless implant surgery: review of the literature and report of 2 cases with computer-guided surgical approach.
J Oral Maxollofac Surg, 2008.
(9) Ritesh Garg et al. Implant Survival between endo_osseous Dental Implants in Immediate Loading, and Basal Immediate Loading Dental Implants a 3 year follow-up.
Ann Maxillofac Surg, 2017.
(10) A. Dasmah, et al. Marginal bone-Level alterations at implants installed in lock versus particulate onlay bone grafts mixed with platelet-rich plasma in atrophic maxilla. A prospective 5 year follow-up study of 15 patients.
Clin Implant Dent Relat Res, 2013.
(11) F. Khoury, Augmentation of the sinus floor with mandibular bone block and simultaneous implantation. A 6 year clinical investigation.
Int J Oral Maxillofac Implants, 1999.
(12) S. Taschieri et al. Mini-invasive osteotome sinus elevation in partially edentous atrophic maxilla using reduced length dental implants: interim results of a prospective study.
Clin Implant Dent Relat Res, 2014.
(13) M. Maglione et al. Observational study on the preparation of the implant site with piezosurgery vs drill: comparison between the two methods in term of postoperative pain, surgical times, and operational advantages.
Biomed Res Int, 2019.
(14) F. Bassi et al. Piezoelectric bone surgery compared with conventional rotary instruments in oral surgery and implantology : summary and consensus statements of the international piezoelectric surgery academy consensus conference 2019.
Int J Oral Implantol, 2020.
(15) F. Tengfei et al. Short Implants (5 to 8mm) versus longer implants (>8mm) with sinus lifting in atrophic posterior maxilla: a meta-analysis of randomized clinical trials.
Clin Implant Dent Relat Res, 2017.
(16) V.-B. Khyshov et al. Long-term results of hemostatic sponge use by sinus-lift with simultaneous dental implantation.
Stomatologiia, 2013.
(17) M. Madi et al. Re-osseointegration of dental implants after periimplantitis treatments: a systematic review. Implant Dent, 2018.
(18) F. Mercado et al. Regenerative surgical therapy for peri-implantitis using deproteinized bovine bone mineral with 10% collagen, enamel matrix derivative and doxycycline- A prospective 3 year cohort study.
Clin Oral Implants Res, 2018.
(19) A.-E. Rodriguez et al. Zirconia dental implants : a clinical and radiographic evaluation.
J Esthet Dent, 2018.
(20) H. Nishihara et al. Current status of zirconia implants in dentistry: preclinical tests.
J Prosthodont Res, 2019.
Pour relire le billet d’introduction de Michel Abbou, rendez-vous ici.
Cet espace est aussi le vôtre, alors n’hésitez pas à commenter ou poser vos questions !

Michel Abbou
– Exercice privé à Paris 75008
– Fondateur et directeur scientifique de SICTmieux depuis 2013.