Introduction
Le carcinome épidermoïde oral constitue à lui seul 90% des tumeurs malignes de la cavité orale. Ces dernières étaient principalement les tumeurs malignes des glandes salivaires accessoires, les mélanomes et les lymphomes. Le carcinome épidermoïde de la cavité buccale donne souvent naissance à des nodules métastasiques. La diffusion lymphatique est intimement liée au stade T, à la profondeur de l’infiltration et à l’épaisseur de la tumeur. Ce cancer, qui occupe la 6è place mondiale par ordre de prévalence, est souvent mal diagnostiqué.
Cette revue vise à rappeler les bonnes pratiques pour un diagnostic précoce de ces lésions.
Facteurs de risque du carcinome épidermoïde oral
Les facteurs de risque les plus rapportés dans la littérature sont(1-4) :
• une forte consommation de tabac
• le tabac chiqué
• la consommation d’alcool
• les inflammations chroniques de la muqueuse orale
• une haute prévalence de cancers oraux et/ou oropharyngés associés à l’HPV
• les traumatismes chroniques de la muqueuse orale par les dents et/ou les restaurations prothétiques
• des pathologies génétiques telles que la Xérodermie Pigmentosum, l’anémie de Fanconi et l’ataxie-télangiectasie dû à un déficit des mécanismes de réparation de l’ADN
• des déficiences immunitaires
• une hygiène orale défaillante
Les symptômes les plus observés
Les sièges de prédilection des carcinomes épidermoïdes par ordre de prévalence sont le plancher oral, suivi par les 2/3 antérieurs de la langue, la gencive mandibulaire, la gencive maxillaire, la muqueuse buccale et le palais(1,2) .
Le symptôme le plus fréquent d’une lésion néoplasique est l’apparition d’une ulcération au niveau de la cavité orale, l’induration du fond de la lésion et l’adhésion au plan sous-jacent. La lésion peut présenter un écoulement sanglant et/ou purulant et peut même contenir des zones nécrotiques.
Les symptômes accompagnateurs dépendent du stade de la tumeur. Les résultats des études décrivent une corrélation entre le stade de développement de la tumeur et le nombre de symptômes accompagnateurs qui apparaissent chez le patient atteint à savoir : le trismus, l’atteinte de la mobilité linguale et la paresthésie du nerf mandibulaire.
Dans 8,2% des cas, d’autres lésions muqueuses pathologiques coexistent dans la cavité buccale mise à part la lésion néoplasique telles que les leucoplasies, les dysplasies, les lésions papulaires hyperplasiques, le lichen plan et les stomatites prothétiques.
Le diagnostic précoce du carcinome épidermoïde buccal
Le diagnostic précoce du carcinome épidermoïde buccal commence par la détection des Lésions Potentiellement Malignes de la Muqueuse Buccale (LPMB)(1,2,4). Ce sont des lésions orales suspectes qui précèdent le déclanchement d’un processus malin. il faut noter que la majorité de ces lésions ne se transforment pas en lésions malignes.
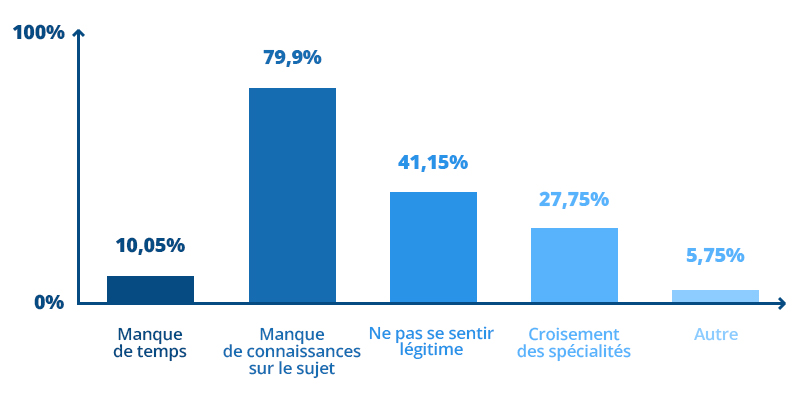
La détection précoce de ces lésions rentre dans le cadre de la prévention secondaire du cancer de la bouche. L’examen clinique reste la méthode conventionnelle pour les identifier mais les reconnaître cliniquement peut constituer un challenge pour la majorité des praticiens.
Les différentes LPMB
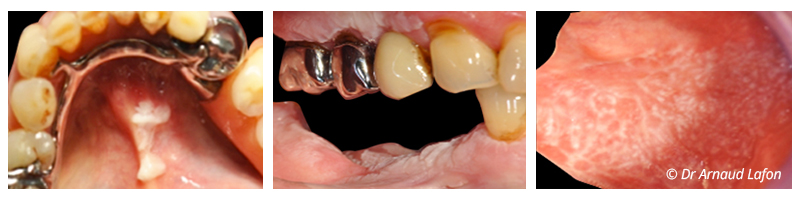
Les leucoplasies :
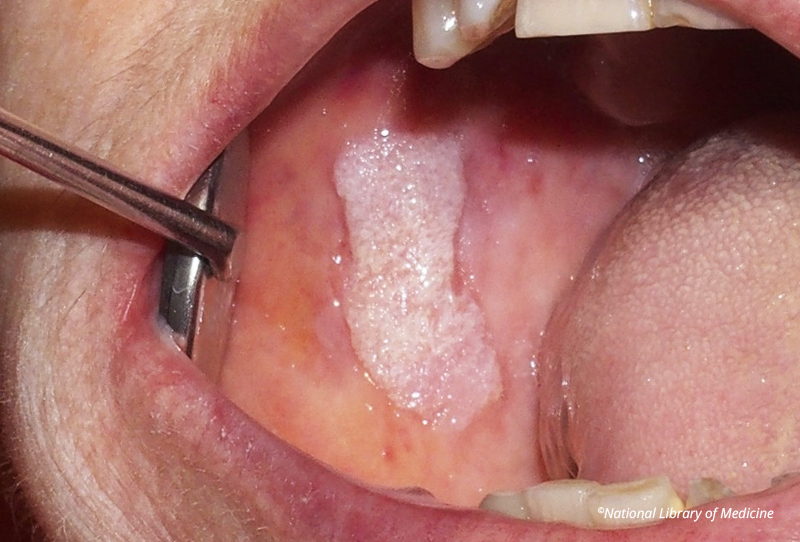
Fig. 01 : leucoplasie verruqueuse sur la surface buccale droite. Source : ©National Library of Medicine.
La leucoplasie est une lésion essentiellement idiopathique définie par l’OMS comme étant « une plaque ou un placard blanc qui ne peut être défini, cliniquement ou pathologiquement, comme étant une autre maladie ». Elle n’implique pas la présence ou l’absence d’une dysplasie épithéliale. Le diagnostic différentiel se fait avec toute lésion blanche de la muqueuse buccale dont la cause peut être définie telles que les lésions traumatiques locales, les candidoses, le lichen plan…
Elles sont classées en lésions homogènes (généralement bénignes) et non-homogènes (plates avec des zones proéminentes, rouges et blanches, nodulaires, exophytiques papulaires/verruqueuses).
La Leucoplasie Proliférative Verruqueuse (LPV) est rare mais à de très haut risque de transformation maligne décrite de 60% à 100%.
Il est primordial de savoir la reconnaître via les critères suivants :
• lésion leucoplasique présente sur plus de 2 sites buccaux, le plus fréquemment sur la gencive, les procès alvéolaires et le palais
• présence d’une zone verruqueuse
• lésions qui se sont étendues ou agrandies au cours de l’évolution de la maladie
• récurrence dans une zone précédemment traitée
• exclusion de l’existence d’un carcinome épidermoïde invasif par biopsie
Les érythroplasies :
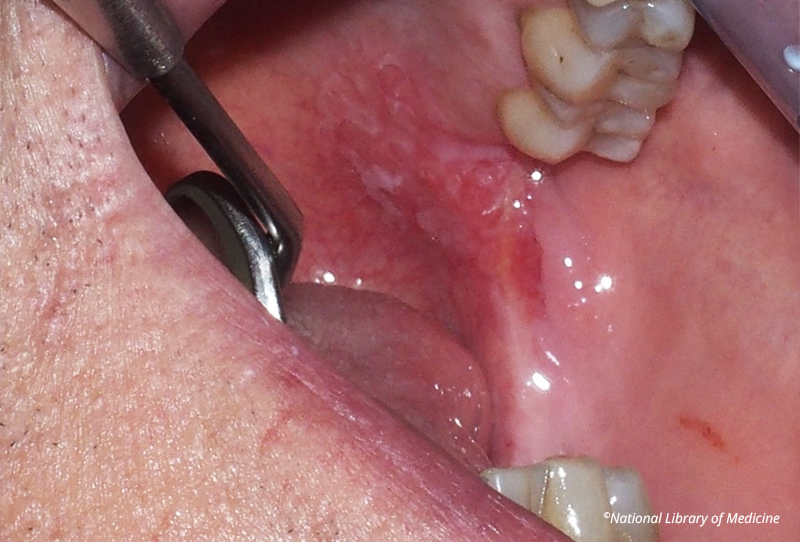
Fig. 02 : zone érythroplasique située à l’arrière du palais dur, révélant une dysplasie sévère et un carcinome in situ lors de l’examen histopathologique. Source : ©National Library of Medicine.
Elles se présentent sous forme de lésions rouges bien définies avec une texture veloutée et de façon beaucoup moins fréquente, la lésion peut présenter des zones blanches pour prendre le nom d’une leucoérythroplasie.
Le diagnostic différentiel se fait avec les candidoses, le lichen plan, les mucosites et le lupus érythémateux systémique. Le site de prédilection est le palais mou suivi par la face ventrale de la langue, le plancher oral et le pilier amygdalien. Il s’agit dans la plupart des cas d’une seule lésion accompagnée d’une sensation de brûlure/douleur.
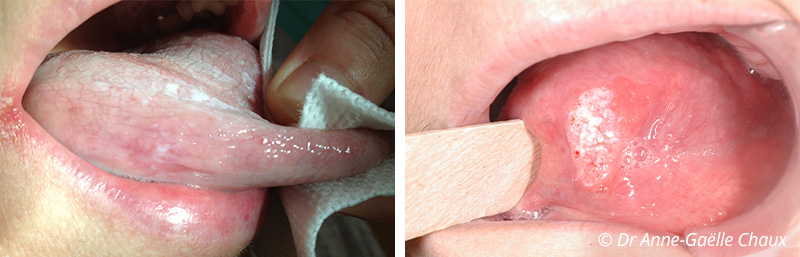
Le lichen plan oral :
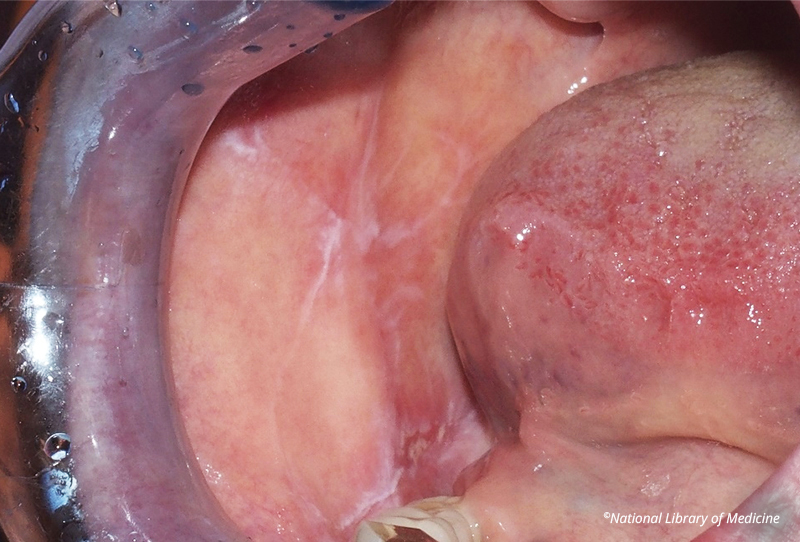 Fig. 03 : stries réticulaires blanches sur la muqueuse de la joue droite chez un patient atteint de lichen plan buccal confirmé histopathologiquement. Source : ©National Library of Medicine.
Fig. 03 : stries réticulaires blanches sur la muqueuse de la joue droite chez un patient atteint de lichen plan buccal confirmé histopathologiquement. Source : ©National Library of Medicine.
Le lichen plan est une maladie inflammatoire chronique immunologique qui affecte surtout les femmes entre 30 et 60 ans.
Il peut se manifester de différentes manières et les sous-types peuvent être classés comme suit :
• réticulaire, le plus courant, caractérisé par des stries de Wickham et des plaques ou papules hyperkératosiques,
• papulaire, en plaque, atrophique, érosif avec des zones d’ulcération associées à des stries blanches kératosiques, et bulleux, avec des bulles qui peuvent se rompre et entraîner une ulcération.
La forme en plaque est souvent confondue avec la leucoplasie ce qui souligne l’importance de la biopsie.
La fibrose sous-muqueuse :
 Fig. 04 : zone de leucoplasie située sur la bordure droite de la langue avec une dysplasie sévère confirmée histologiquement. Source : ©National Library of Medicine.
Fig. 04 : zone de leucoplasie située sur la bordure droite de la langue avec une dysplasie sévère confirmée histologiquement. Source : ©National Library of Medicine.
La fibrose sous-muqueuse est une lésion fibrotique chronique de la muqueuse buccale. Elle est probablement l’expression d’une cicatrisation excessive en réponse à des agressions chroniques de la muqueuse, qu’elles soient mécaniques ou chimiques.
Cette lésion est largement reconnue comme ayant un potentiel malin, avec un taux de transformation estimé à 9%. La fibrose sous-muqueuse se caractérise par la perte d’élasticité dans les tissus affectés, entraînant la formation de bandes fibreuses palpables pouvant affecter la mobilité de la langue et limiter l’ouverture de la bouche.
L’inflammation chronique :
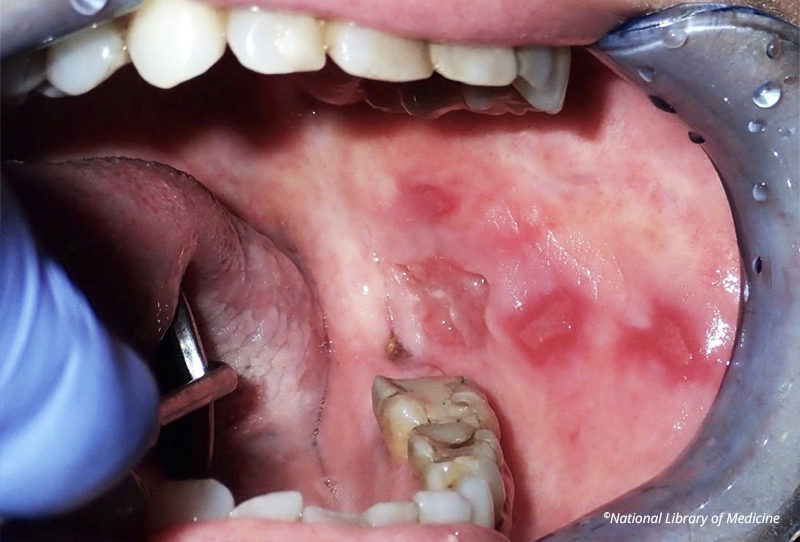 Fig. 04 : multiples zones d’érythroplasie avec ulcération dans la muqueuse buccale gauche ; diagnostic d’un carcinome épidermoïde invasif, provenant d’un ulcère traumatique chronique causé par la morsure de soi. National Source : ©National Library of Medicine.
Fig. 04 : multiples zones d’érythroplasie avec ulcération dans la muqueuse buccale gauche ; diagnostic d’un carcinome épidermoïde invasif, provenant d’un ulcère traumatique chronique causé par la morsure de soi. National Source : ©National Library of Medicine.
L’irritation chronique de la muqueuse est reconnue comme facteur étiologique du cancer buccal. L’inflammation chronique associée entraîne la libération de médiateurs tels que les cytokines, conduisant à un stress oxydatif et à des dommages ultérieurs à l’ADN cellulaire, ce qui entraîne un processus cancérogène.
La flore orale et le cancer :
Il est bien établi que l’hygiène bucco-dentaire est souvent particulièrement déficiente chez les patients atteints de cancer buccal. Des preuves récentes montrent qu’il existe plusieurs associations entre les bactéries buccales, principalement issues de biofilms pathogènes et la carcinogenèse buccale.
Les interactions biologiques entre les activités des bactéries des biofilms buccaux, telles que fusobacterium nucleatum et porphyromonas gingivalis et les cellules épithéliales sont impliquées dans cette association.
Autres lésions potentiellement malignes :
D’autres lésions prémalignes possibles de la muqueuse buccale comprennent le lupus érythémateux discoïde, la kératose actinique (limitée au cancer des lèvres), des affections héréditaires telles que la dyskératose congénitale et l’épidermolyse bulleuse, ainsi que les infections chroniques à Candida.
Signes à chercher pour un diagnostic précoce
Les signes et symptômes les plus courants du cancer de la muqueuse buccale comprennent :
• les ulcères buccaux persistants et/ou une douleur
• les modifications localisées de l’apparence de la muqueuse buccale
• les modifications localisées de la consistance de la muqueuse buccale
• une tache persistante blanche, rouge ou mixte (blanche et rouge) sur la muqueuse buccale
• l’élévation ou plaque dans la muqueuse buccale
• une masse ou croissance persistante dans la muqueuse buccale
• une zone de saignement localisée dans la muqueuse buccale
Guide du praticien pour le diagnostic précoce du cancer oral :
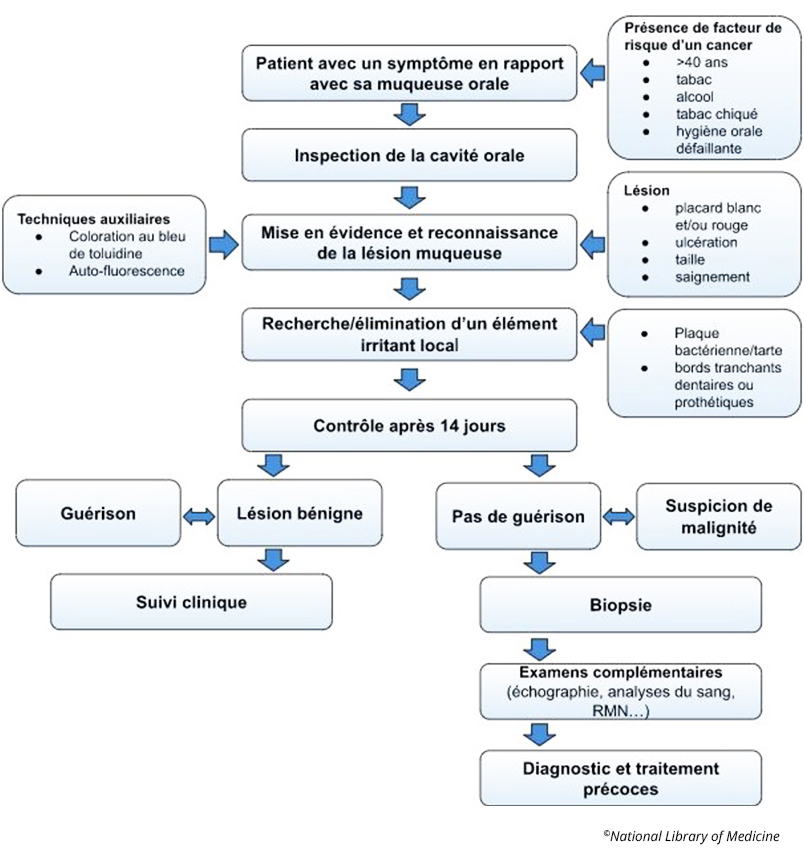
Fig. 05 : schéma clinique permettant d’aider le praticien à anticiper le diagnostic du cancer de la bouche et d’autres maladies et affections de la muqueuse. Source : ©National Library of Medicine.
Le carcinome épidermoÏde chez les jeunes non-fumeurs
Une étude publiée dans le journal « Oral Oncology » (volume 127, avril 2022), met en lumière une révélation qui brise les normes en rapport avec le cancer épidermoïde oral chez les jeunes patients non-fumeurs(5).
Le principal facteur de risque de développement du Carcinome Épidermoïde de la Cavité Buccale (CECB) est le tabagisme. Le CECB survient généralement chez les patients de plus de 40 ans, avec une prédominance chez les hommes.
Cependant, des études épidémiologiques montrent maintenant une augmentation du CECB chez les patients jeunes, de sexe féminin, qui ne déclarent aucun antécédent de tabagisme (Jeunes Non-Fumeurs ; JNF). L’étiologie et le comportement biologique chez ces JNF ne sont pas bien définis. Le pronostic oncologique est perçu comme étant plus mauvais chez les JNF atteints de CECB.
Les JNF atteints de CECB présentent une survie plus faible que leurs homologues jeunes fumeurs en raison d’une incidence plus élevée de récidives régionales et à distance.
Un système immunitaire affaibli pourrait être en partie responsable du développement du CECB et des résultats moins favorables chez les JNF, bien que des études supplémentaires soient nécessaires pour confirmer cette hypothèse.
Références bibliographiques
(1) Abati.S et al – Oral Cancer and Precancer: A Narrative Review on the Relevance of Early Diagnosis
International Journal of Environmental Research and Public Health, Décembre 2020.
(2) Rutkowska.M et al – Oral cancer: The first symptoms and reasons for delaying correct diagnosis and appropriate treatment
Advances in Clinical end Experimental Medicine.2020;29(6):735-743.
(3) Bouaoud.J et al – Unmet Needs and Perspectives in Oral Cancer Prevention
Cancers.Apr 2;14(7):1815. Avril 2022.
(4) Adeola.H.A et al – The Practicality of the Use of Liquid Biopsy in Early Diagnosisand Treatment Monitoring of Oral Cancer in Resource-Limited Settings
Cancers.Feb.23;14(5):1139. Février 2022.
(5) Valero.C et al – Young non-smokers with oral cancer: What are we missing and why?
Oral Oncology,Volume 127,105803,Avril 2022.
Cet article vous est proposé par l’équipe Dentalespace.


















 Marie Dacquin vous propose une classe virtuelle sur le thème de « L’Éducation Fonctionnelle par l’omnipraticien : une prise en charge globale des fonctions orales, essentielle dès le plus jeune âge » le 2 décembre 2022 de 9h à 17h30. Pour vous inscrire,
Marie Dacquin vous propose une classe virtuelle sur le thème de « L’Éducation Fonctionnelle par l’omnipraticien : une prise en charge globale des fonctions orales, essentielle dès le plus jeune âge » le 2 décembre 2022 de 9h à 17h30. Pour vous inscrire,