Bridge ou implant : la réponse des experts !
Par Patrick SIMONET, Guillaume GARDON-MOLLARD, Corinne TOUBOUL le 11-01-2017Vous avez lu le billet d’introduction de Michel Abbou : Bridge ou implant ? Comme annoncé, nous avons le plaisir de vous faire part de l’avis d’autres experts en la matière afin qu’ils partagent avec vous leur vision sur la question.
 La réponse de Patrick SIMONET
La réponse de Patrick SIMONET
Membre associé de l’Académie Nationale de Chirurgie Dentaire
Expert près la Cour d’Appel de Paris
Vice-Président de la Compagnie Nationale des Experts Judiciaires en Odonto-Stomatologie
Le billet d’introduction de Michel Abbou sur le remplacement d’une dent absente (bridge conventionnel ou implant), appelle sur le plan médico-légal quelques précisions sur trois points essentiels qui ont été évoqués :
1- Les obligations du praticien en matière de réalisation prothétique
2- Le devoir d’information
3- Les recommandations de bonnes pratiques de réalisation
1- Les obligations du praticien et plus précisément en matière de réalisation prothétique
De manière générale, dans son exercice, le praticien est tenu à une obligation de moyens. Il doit mettre au service de son patient les moyens les plus adaptés à son état, compte tenu des connaissances médicales au moment des soins. En conséquence, le praticien n’a pas l’obligation de guérir son patient, mais de tout mettre en oeuvre pour y aboutir, et ce pour une raison évidente : le caractère aléatoire par essence de l’acte médical. Dans le cadre de son obligation de moyens, le praticien a une obligation de prudence et de diligence : l’abstention est la règle si le praticien juge la réalisation thérapeutique trop difficile ou d’un pronostic limité. De même, il faut refuser les exigences du patient qui vont à l’encontre de la réussite du traitement. Une décharge de responsabilité signée par le patient n’a aucune valeur juridique et aggraverait même la situation du praticien devant les tribunaux : le praticien possédant la connaissance médicale, il est seul juge de ce qu’il convient de faire pour mener à bien le traitement de son patient. Le praticien peut refuser de donner des soins en dehors de toute urgence (Article R.4127-232 du CSP) et à l’évidence doit respecter le secret professionnel. Ceci posé, en matière de réalisation prothétique, deux situations peuvent se rencontrer qui engendrent des responsabilités différentes :
A. Si le praticien fabrique au sein de son cabinet la prothèse (laboratoire de prothèse dont il est l’exploitant ou avec un dispositif d’usinage par CFAO), il est soumis à une obligation de sécurité résultat quant au matériel prothétique fourni. En effet, il devient alors fabricant d’un dispositif médical sur mesure (Article R.5211-4).
B. Si le praticien a recours aux services d’un laboratoire de prothèse extérieur, situation la plus habituelle, il adapte à la bouche de son patient un dispositif médical fabriqué par le prothésiste dentaire, ce qui ne lui confère pas la qualité de fabricant. Il n’est soumis alors qu’à une obligation de moyens.
2- Le devoir d’information
Depuis un arrêt de la Cour de cassation de février 1997, c’est au praticien d’apporter la preuve qu’il a bien donné les informations nécessaires à son patient. C’est ce que l’on a appelé le renversement de la charge de la preuve. Cette solution jurisprudentielle a été consacrée par la loi du 4 mars 2002, au sein de l’article L1111-2 du Code de la santé publique. Conséquences pratiques : l’information doit-être systématique, libre et éclairé en dehors de toute contrainte et permettre au patient d’opter pour la solution thérapeutique de son choix dès lors qu’elle est conforme aux règles de l’art. Il ne peut être délégué à un tiers (assistante dentaire ou secrétaire). Elle doit-être adaptée au degré de maturité ou à la faculté de discernement du patient.
L’information doit s’établir à différents niveaux : sur le diagnostic, le choix des modes d’investigation et sur l’indication thérapeutique, sur la nature exacte et les conséquences des actes proposés, sur les risques inhérents au traitement, sur les risques en l’absence de traitement. Elle doit être donnée préalablement aux soins (résultats de l’examen clinique, les alternatives possibles et leur utilité, risques, incidents possibles et suites prévisibles), éventuellement de manière concomitante (modifications du plan de traitement, tous changements apportés aux décisions médicales initialement prises avec l’accord du patient) mais aussi postérieurement aux soins si des risques nouveaux sont identifiés (toxicité avéré d’un matériau utilisé).
L’information peut porter sur les risques mineurs et les risques majeurs. Seuls sont évoqués dans la loi du 4 mars 2002, les risques fréquents ou graves normalement prévisibles. La preuve peut être apportée par tout moyen par le praticien « faisceau de présomptions » :le nombre de rendez-vous consignés dans le dossier médical pour analyser et étudier le cas avant de proposer le plan de traitement, la consignation dans la fiche médicale du patient des éléments d’information dispensés sur le traitement proposé et sur les éventuelles autres thérapeutiques possibles, les photographies numérisées de la situation clinique avant traitement, les courriers des correspondants éventuels qui auraient adressé le patient pour un traitement spécifique, les courriers aux correspondants rendant compte de la consultation et du traitement réalisé. A ce propos, il est utile, dans le corps du courrier, de mentionner que l’information quant au traitement a bien été donnée selon une formulation de type « … comme j’en ai informé notre patient(e)… » et enfin, le devis détaillé et chiffré pour le traitement. En résumé, l’écrit n’est pas obligatoire mais préférable.
3- Les recommandations de bonnes pratiques (RBP) de réalisation
Elles sont apparues en France dans les années 1990, dans le cadre du mouvement en faveur d’une « Médecine Basée sur les Preuves » (Evidence-Based Medicine). Créée par la loi du 13 août 2004 relative à l’assurance-maladie, la Haute Autorité de Santé (HAS), qui est une autorité publique indépendante, est le principal organisme public chargé d’élaborer des RBP. D’autres organismes publics, comme l’Agence Nationale de Sécurité du Médicament et des Produits de Santé (ANSM), ainsi que les sociétés savantes élaborent de telles recommandations. Les RBP élaborées par la Haute Autorité de Santé ont pour objet de guider les professionnels de santé dans la définition et la mise en oeuvre des stratégies de soins à visée préventive, diagnostique ou thérapeutique les plus appropriées, sur la base des connaissances médicales avérées à la date de leur édiction.
Les RBP font-elles force de loi ? La réponse est oui. Leur non-respect peut être sanctionné en raison d’un manquement aux obligations déontologiques de délivrer des soins en conformité avec l’évolution des connaissances scientifiques. Elles proposent des principes issus des données actuelles et acquises de la science et il n’est pas recommandé de s’en affranchir. En effet, si celles-ci ne constituent pas une réglementation (ce ne sont que des recommandations), leur non-respect peut entraîner des conséquences juridiques. Par ailleurs, elles jouent un rôle important dans la prévention des risques professionnels. Les RBP peuvent constituer un argument indéniable lorsqu’un conflit patient/praticien s’installe devant les tribunaux : le praticien pourra utilement invoquer, pour sa défense, ces recommandations qu’il aura respectées. À l’inverse, si un praticien y contrevient, sa responsabilité pourrait être engagée s’il ne pouvait pas justifier sa dérogation dans le cas particulier.
Référence bibliographique :
Anticiper et gérer la contestation – Recommandations de bonnes pratiques en odonto-stomatologie
Patrick Simonet, Patrick Missika, Philippe Pommarède
 La réponse de Guillaume GARDON-MOLLARD
La réponse de Guillaume GARDON-MOLLARD
Exercice libéral à Tours
Auteur du blog www.thedentalist.fr
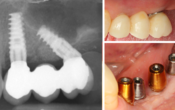
Bien que les implants permettent désormais de limiter, voire supprimer les écueils des prothèses dites « conventionnelles » (prothèses amovibles et bridges), ils ne constituent certainement pas une panacée. A l’inverse, faire un bridge, lorsqu’il est indiqué et accepté par le patient, ne doit pas être considéré comme un crime. Le billet de Michel Abbou nous prouve d’ailleurs qu’un bridge bien réalisé vaut bien mieux qu’un implant mal positionné.
La question du choix de la solution prothétique ne peut pas se solutionner que sur des bases réglementaires, juridiques ou encore émotionnelles.
C’est avant tout l’analyse clinique et le dialogue avec le patient qui vont permettre de déterminer :
• Les avantages et les inconvénients de chaque solution
• Le rapport bénéfice / risque de chaque solution.
Autre problématique : la pérennité de la restauration. Bien que les taux de succès implantaires soient très favorables sur le long-terme, les taux de complications (et donc de ré-intervention) biologiques et prothétiques sont loin d’être négligeables.
A la question « Combien de temps dure un bridge ? » il n’y a pas de réponse simple et c’est encore une fois dans l’analyse des facteurs de risque propres à chaque patient que l’on pourra estimer le pronostic de la restauration :
• Etat de santé général (âge, facteurs de risques)
• Qualité du support parodontal (général, local, pronostic)
• Structures résiduelles et répartition des dents piliers
• Contexte fonctionnel (intensité des forces, parafonctions)
• Intégration esthétique (ligne du sourire, exigences individuelles)
Par exemple, les bridges peuvent constituer une très bonne alternative aux implants dans les cas où l’utilisation de ces derniers nécessiterait d’avoir recours à de lourdes procédures chirurgicales telles que des greffes osseuses et gingivales d’autant plus étendues qu’elles en seraient aléatoires. Bien que des restaurations unitaires soient, de manière générale, toujours préférables, l’option du bridge peut, dans certaines situations cliniques sélectionnées, jouer simultanément plusieurs rôles : remplacement de la/les dent(s) manquante(s), restauration des dents adjacentes et contention parodontale.
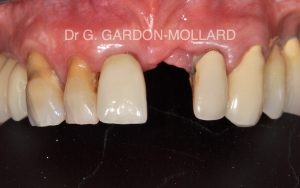
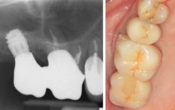
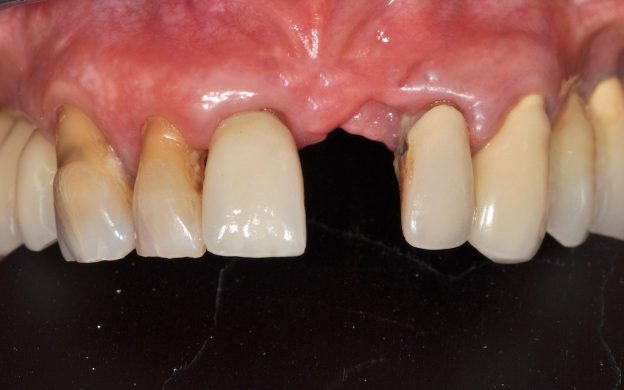
Fig. 1 : situation clinique d’une patiente de 65 ans ayant refusé l’option implantaire jugée trop longue, trop complexe et trop coûteuse.
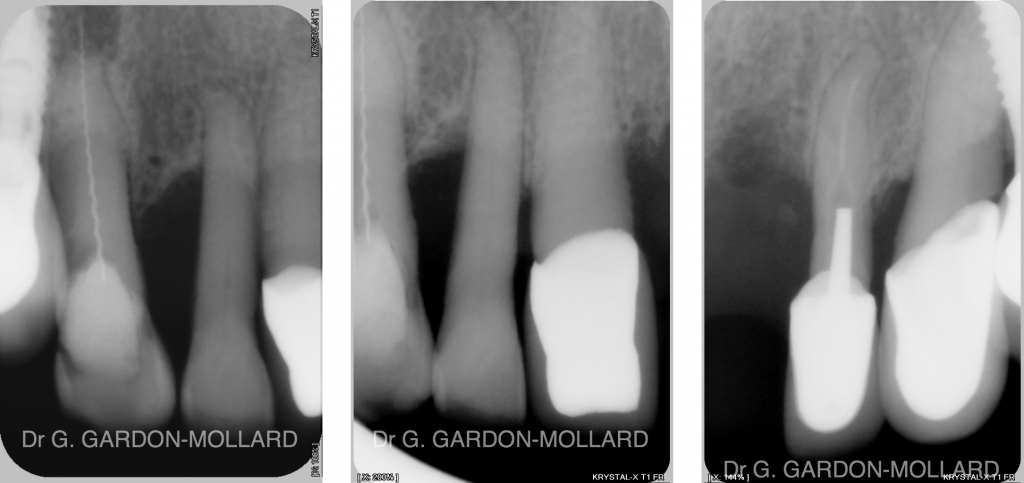
Fig. 2 : Radiographies des dents antérieures maxillaires restantes.
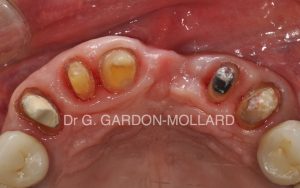
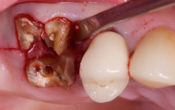
Fig. 3 : préparations dentaires en vue d’un bridge de 6 éléments après assainissements endodontique et parodontal.
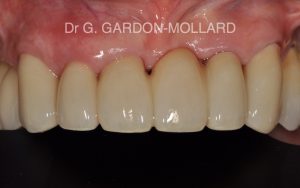
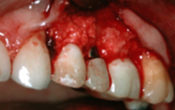
Fig. 4 : résultat final où le bridge sert à la fois de moyen de remplacement de la dent manquante, de restauration des dents voisines et de contention parodontale.
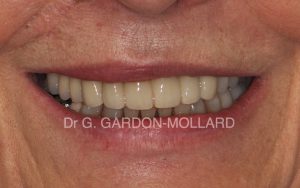
Fig. 5 : niveau de la ligne du sourire.
Lectures conseillées :
– Becker et al. Long-term evaluation of 282 implants in maxillary and mandibular molar positions : A prospective study. J Periodontol. 1999;70(8)896-901.
– Nedir R et al. Prosthetic complications with dental implants : from an up-to-8-year experience in private practice. Int J Oral Maxillofac Implants. 2006;21(6) :919-28.
– De Backer et al. A 20-year retrospective study of fixed partial dentures. Int J Prosthodont. 2006 Mar-Apr;19(2):143-53
– Holm et al. Longevity and quality of fixed partial dentures : a retrospective study of restorations 30, 20 and 10 yeras after insertion. Int J Prosthodont. 2003;16(3) :283-9.
– Treatment history of teeth in relation to the longevity of the teeth and their restorations : outcomes of teeth treated and maintained for 15 years. J Prosthet Dent. 2007;97(3) :150-6.
La réponse de Corinne TOUBOUL
Vice-présidente de la SOP
Expert près la Cour d’Appel de Paris
Le billet d’introduction de Michel Abbou implique des précisions concernant 3 aspects :
• Le devoir d’information
• L’obligation de moyens
• L’obligation de résultat
Le devoir d’information est à la charge du praticien, il concerne tous nos actes surtout s’ils comportent des risques majeurs, il est obligatoire, et le praticien doit pouvoir en faire la preuve. En ce sens, les informations consignées dans le dossier du patient, le nombre de rendez-vous, les photographies, les courriers échangés entre confrères, sont très précieux. Il est évidemment recommandé de présenter un devis et un plan de traitement détaillé et chronologique. Le livre de Patrick Simonet, Patrick Missika, Philippe Pommarède, « Recommandations de bonnes pratiques en odonto-stomatologie » est un document dans lequel les omnipraticiens trouveront une foule de conseils très précieux . (1)
En matière de prothèse les praticiens ne sont tenus qu’à une obligation de moyens. Il est vrai qu’en 2004 une jurisprudence imposait une obligation de résultat. Depuis, d’autres arrêts de la Cour de cassation en 2012 et en mars 2013 (2) replacent le praticien dans une obligation de moyen, en tant que professionnel de santé mettant en place un dispositif médical sur mesure réalisé dans un laboratoire extérieur. Il existe des controverses dans les analyses de ces arrêts selon les avocats (3) ou les assureurs (4). En cas de litige les experts devront donc être très attentifs dans la formulation de leurs conclusions.
En revanche, un praticien qui assure lui-même la fabrication de la prothèse (en CFAO par exemple) est considéré comme un fabricant de dispositif médical sur mesure. Il est donc soumis à une obligation de résultat.
Donc pour revenir à notre sujet, bridge ou implant, il conviendra avant tout, d’informer notre patient sur chacune des 2 solutions : avantages et inconvénients, modalités de traitement, risques de chaque traitement, risques en cas de non traitement.
Il conviendra de réaliser le traitement dans le respect des données médicales actuelles. Les soins devront être attentifs et diligents. Conserver toutes les données de traçabilité. Ne pas hésiter à tout consigner dans son dossier médical y compris un appel téléphonique, ou des échanges de mail, qui seront autant de faisceaux pour apporter la preuve du respect de nos obligations.
(1). Patrick Simonet, Patrick Missika, Philippe Pommarède : Recommandations de bonnes pratiques en odonto-stomatologie. Editions id.
(2). Dalloz.actualité. Utilité attendue d’une prothèse dentaire : obligation de moyens le 3 avril 2013
(3). Mathieu Schell – La double obligation de moyen et de résultat du chirurgien-dentiste
Alliance Juris Media, Droit de la santé – 16/04-2013
(4). Catherine Lamblot, Traitements prothétiques : l’obligation de moyens est confirmée par la Cour de cassation