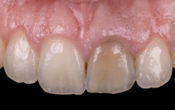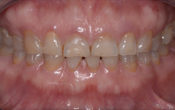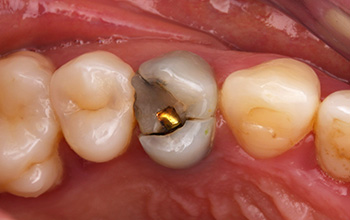
La capacité d’obtenir, dans le secteur antérieur maxillaire, une prothèse unitaire implanto-portée en harmonie avec les dents et le parodonte adjacent est un véritable challenge.
Cet article propose une approche globale et conservatrice, basée sur la préservation tissulaire dans le but d’optimiser les résultats fonctionnels et esthétiques des protocoles d’extraction/implantation immédiate unitaire. Les étapes chirurgicales, techniques et prothétiques sont illustrées par un cas clinique.
Introduction
L’implantation immédiate se définit comme toute intervention durant laquelle l’extraction dentaire et la mise en place d’un implant sont réalisées dans un même temps opératoire.
Les événements biologiques qui ont lieu lors de la cicatrisation osseuse après une extraction, en particulier le remodelage de la corticale vestibulaire, expliquent que de nombreux implants placés immédiatement dans les secteurs antérieurs présentaient une déhiscence osseuse coronaire qui se traduisait cliniquement par des résultats esthétiques désastreux.
Après extraction, l’implantation immédiate ne permet pas, à elle seule, de préserver le volume tissulaire initial.
Comment anticiper cette perte tissulaire et prévenir l’apparition de récessions vestibulaires inesthétiques ? Comment permettre une intégration esthétique, biologique et fonctionnelle des couronnes unitaires sur implants ?
Cas clinique
Une patient de 41 ans, consulte au cabinet pour une gêne esthétique et une douleur à la mastication en regard de 14.
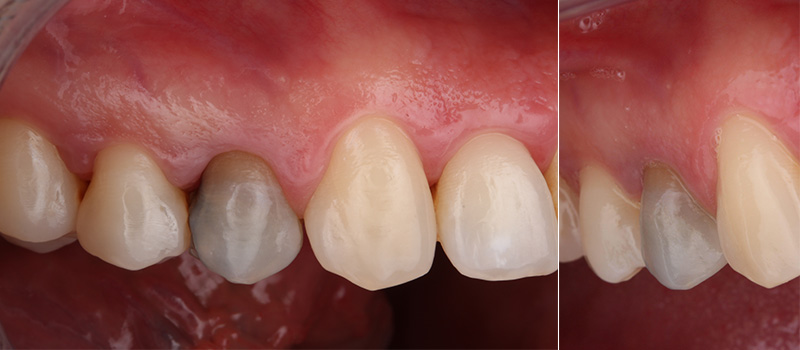
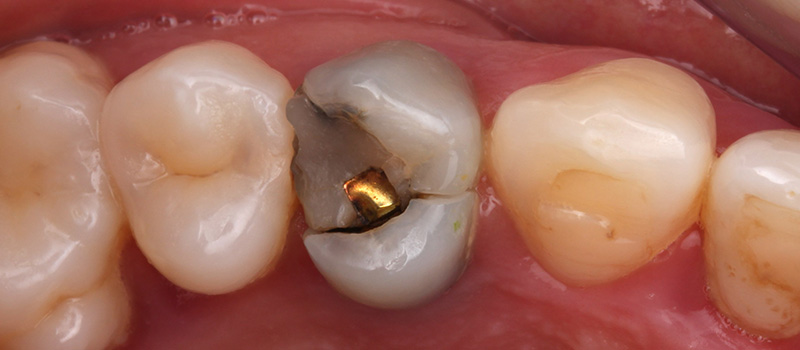
Fig. 01 : situation clinique initiale vue vestibulaire, vue latérale et vue occlusale mettant en évidence la fracture du pan palatin de la 14.
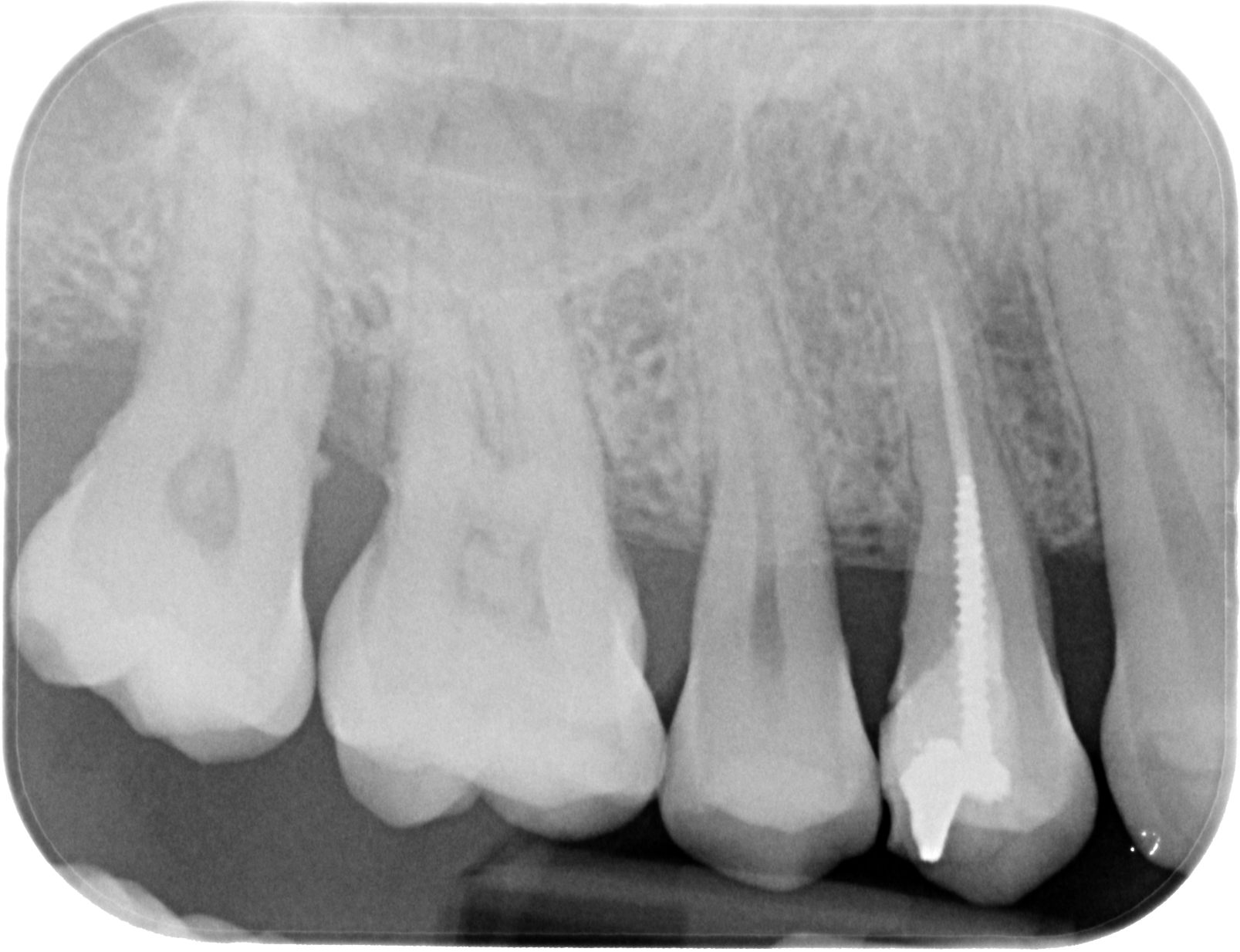
Fig. 02 : radiographie rétro-alvéolaire.
1. L’implantation immédiate ou implantation de Type 1
Les principaux avantages de l’implantation de Type 1 sont :
- réduire le temps de traitement, impactant significativement le niveau de satisfaction et d’acceptation des patients ;
- éviter d’autres interventions chirurgicales améliorant l’expérience patient ;
- offrir une solution fixe peu de temps après l’extraction quand la mise en esthétique immédiate est possible.
Après l’extraction, la résorption de l’os alvéolaire débute directement influencée par la distance entre la partie externe de la corticale vestibulaire et le col implantaire : plus cette distance est grande, plus le contact os/implant est maintenu coronairement ; plus la corticale est fine et l’implant placé près de celle-ci, plus le risque de déhiscence osseuse et donc de récession gingivale augmente (Araújo et al., 2006)¹. C’est ici que naît la principale critique de l’implantation immédiate : des résultats esthétiques mauvais du fait d’une exposition de l’implant par une résorption de l’os alvéolaire imprévisible. Or, un implant posé dans une alvéole fraîchement déshabitée ne se pose pas comme dans une crête cicatrisée. Pour anticiper la perte tissulaire l’implantation immédiate doit être impérativement associée à un positionnement tridimensionnel idéal de l’implant.
2. Positionnement tridimensionnel de l’implant dans l’alvéole d’extraction

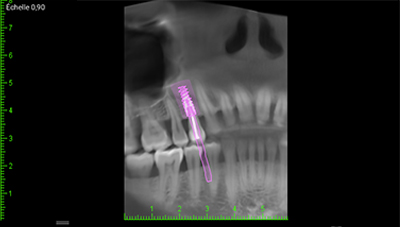
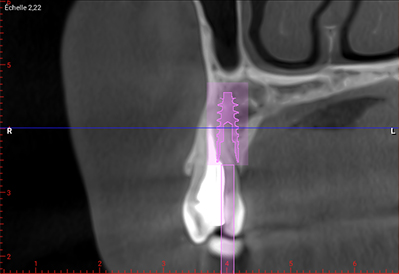
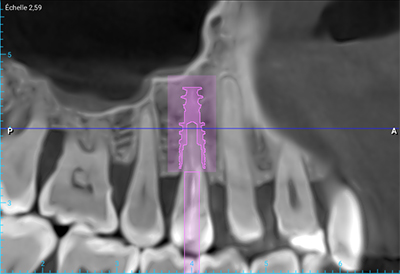
Fig. 03 : CBCT et planification implantaire (Nobel Active 3,5×13).
L’implant doit être placé de manière optimale dans les trois dimensions de l’espace :
- 3 à 4 mm en dessous de la gencive marginale vestibulaire ou de la jonction émail-cément des dents adjacentes ;
- 2 à 3 mm des dents adjacentes dans le respect de l’espace biologique péri-implantaire ;
- 3 à 4 mm à partir du rebord externe de la corticale vestibulaire créant ainsi un hiatus péri-implantaire.
3. La stabilité primaire
La mise en esthétique immédiate d’un implant est entièrement conditionnée par sa stabilité primaire : un couple de serrage minimal de 35 N.cm doit être atteint lors de l’enfouissement de l’implant. L’obtention de ce couple de serrage dépend directement de la densité osseuse, du protocole de forage, et de la forme de l’implant.
La stabilité mécanique et l’intégration précoce des implants, dans un os de faible densité, sont améliorées par un forage successif étagé ou « pyramidal », la conicité de l’implant et une réduction du pas de vis de ce même implant.
4. Comblement du « gap » vestibulaire
L’espace créé entre la corticale vestibulaire et le col implantaire en position palatine doit être comblé par un biomatériau très peu résorbable (Bio-Oss®, Geistlich) dans le but d’augmenter le pourcentage de contact os/implant et de préserver au maximum le volume osseux initial.
Malgré un respect strict de l’ensemble des étapes chirurgicales décrites jusqu’ici, une résorption osseuse horizontale et verticale persiste. Roe et al. quantifient une perte osseuse horizontale moyenne de 1,23 mm (1,23 ± 0,75 mm) en regard du col implantaire et une perte osseuse verticale moyenne de 0,82 mm (0,82 ± 0,64 mm) à 1 an post-opératoire (Roe et al., 2012)².
5. Greffe de conjonctif enfouie (GCE)
Le phénotype parodontal doit être systématiquement évalué : lorsqu’il est fin et festonné, il plus enclin à la récession. Le manque de tissu kératinisé en hauteur et/ou en épaisseur doit être systématiquement corrigé par une greffe de tissu conjonctif prélevé ici à la tubérosité selon la technique HOT (Harvesting-Oblique-Tuberosity) (Cortasse et al., 2025)³. Conçue pour être accessible à un large éventail de cliniciens, cette approche simplifie et rationalise le prélèvement de greffons de tissu conjonctif au niveau de la tubérosité maxillaire.
6. Mise en esthétique immédiate
La phase prothétique transitoire est, sans aucun doute, l’étape la plus cruciale de la restauration implantaire.
Elle répond à deux objectifs :
- esthétique : mise en place d’un élément cosmétique,
- thérapeutique : maturation/modelage des tissus mous péri-implantaire.
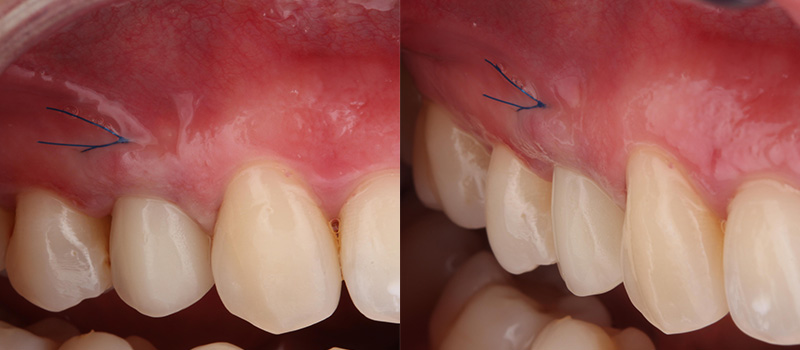
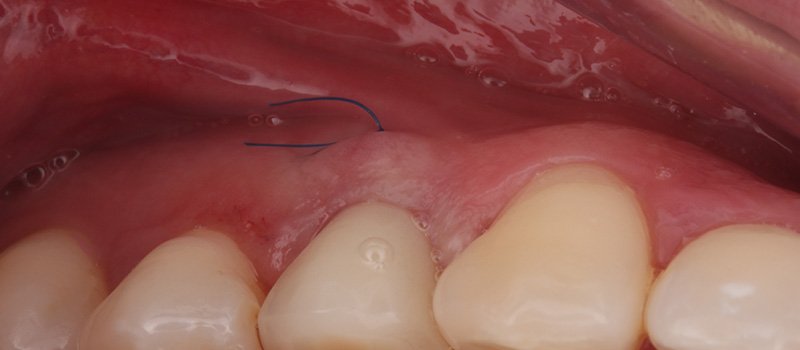
Fig. 04 : situation clinique à J0 (lors de la pose de la couronne provisoire transvissée) vue vestibulaire, vue latérale et vue occlusale.
Le profil d’émergence est préparé et poli pour favoriser un espace biologique sans compression excessive de la gencive (profil concave ou en « aile de mouette »). La réalisation d’un profil d’émergence progressif doit permettre une stabilité ou un positionnement plus coronaire de la gencive marginale. L’occlusion est ajustée afin qu’il n’y ait aucun contact en occlusion statique et dynamique.
La mise en esthétique immédiate permet ainsi le maintien des papilles interproximales et guide la cicatrisation vers une amélioration du phénotype (épaisseur des tissus mous en vestibulaire).
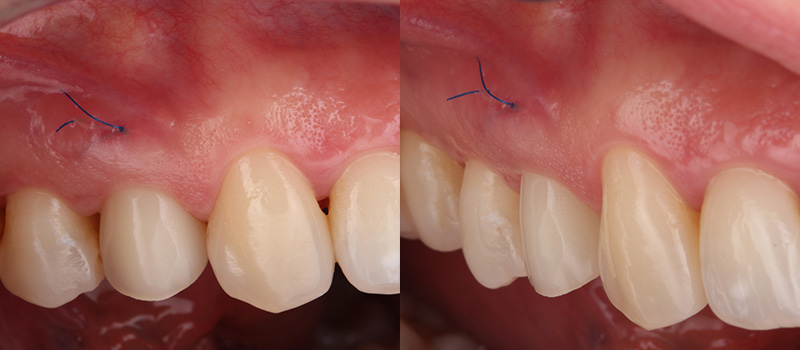
Fig. 05 : situation clinique à J10 (avant la dépose de la suture en 6.0 monofilament) vue latérale et vue vestibulaire.
7. La couronne d’usage
Après 4 mois de cicatrisation, la couronne d’usage transvissée avec une armature zircone peut alors être réalisée.
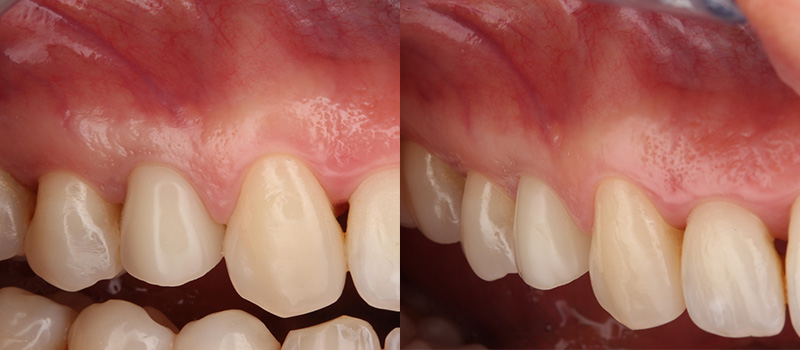
Fig. 06 : situation clinique à 4 mois de cicatrisation vue vestibulaire et vue latérale.
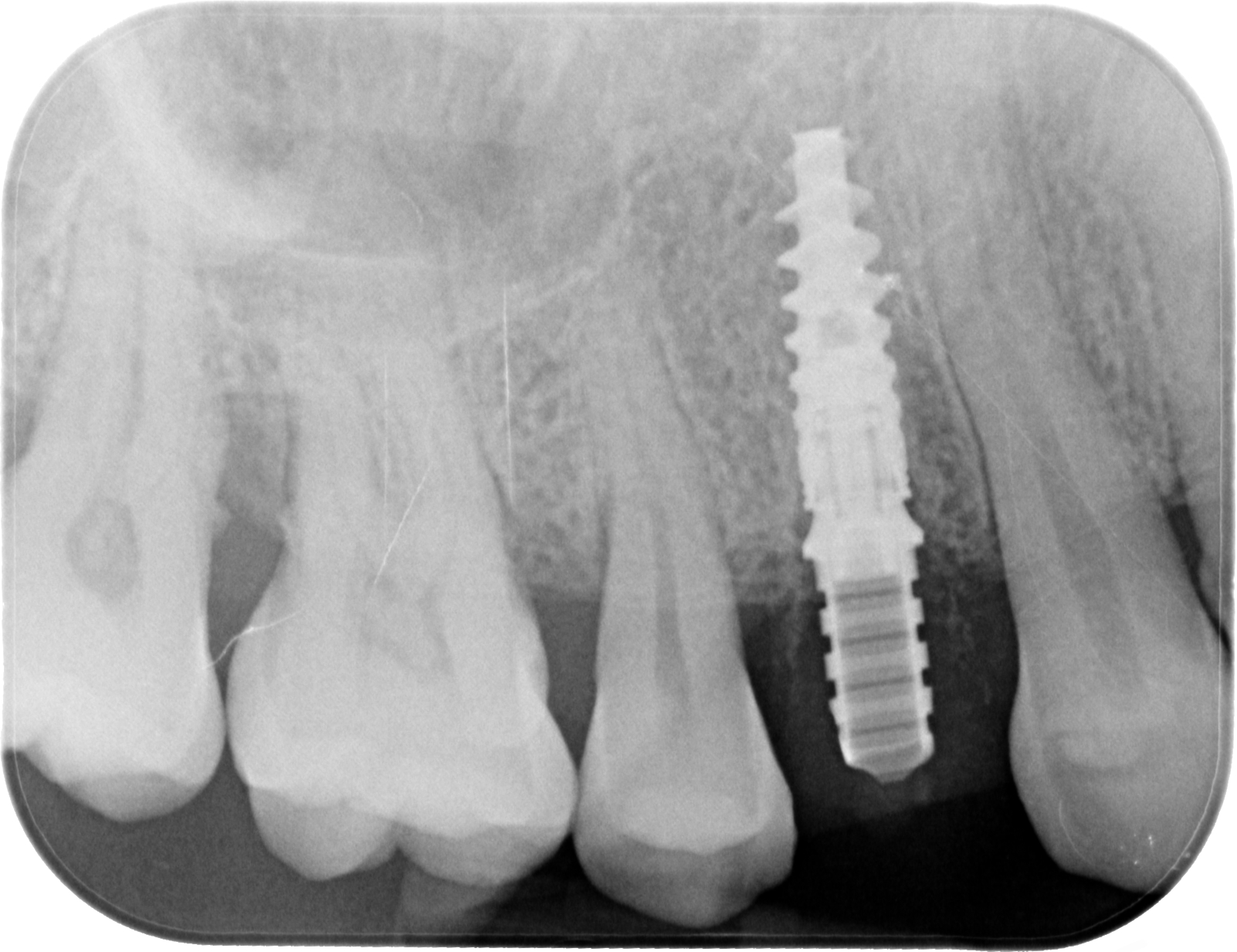
Fig. 07 : radiographie rétro-alvéolaire de contrôle après 4 mois de cicatrisation.
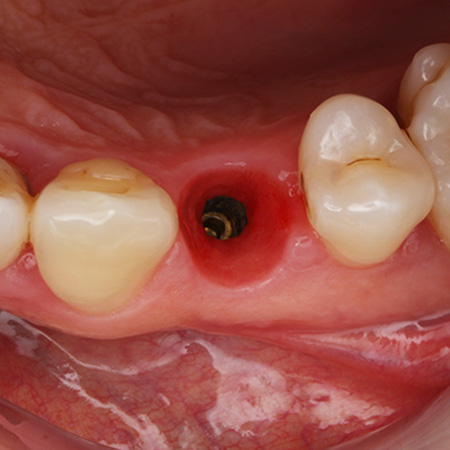
Fig. 08 : gestion des tissus mous péri-implantaires.
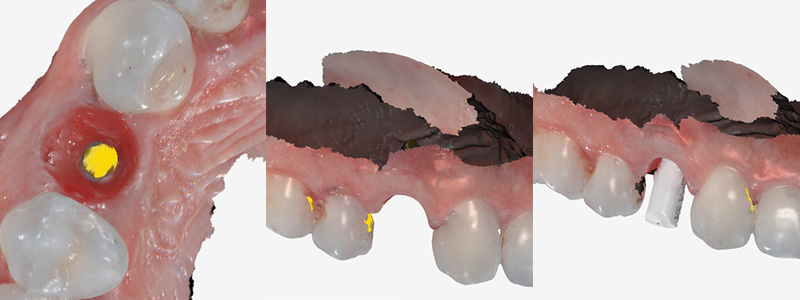
Fig. 09 : empreinte numérique par scanner intra-oral CS 3800 vue occlusale, vue vestibulaire et Scan Body.
Ce type de réalisation présente de nombreux avantages : biocompatibilité de la zircone (meilleur comportement que le titane au niveau des tissus mous), absence de ciment de scellement (favorise les manipulations, évite l’inflammation des tissus périphériques et diminue le risque de péri-implantite), qui offrent ainsi des résultats esthétiques, biologiques et stables sur le long terme.
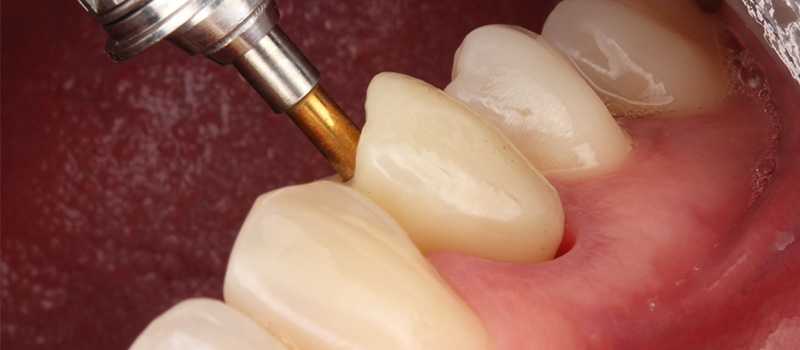
Fig. 10 : insertion de la couronne d’usage transvissée : pilier ASC et armature usinée Procéra.
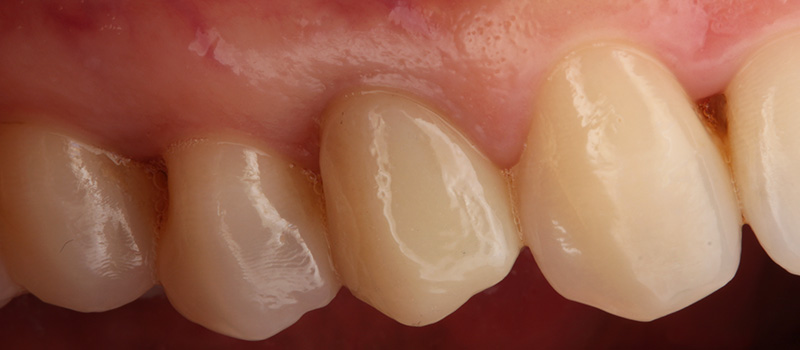
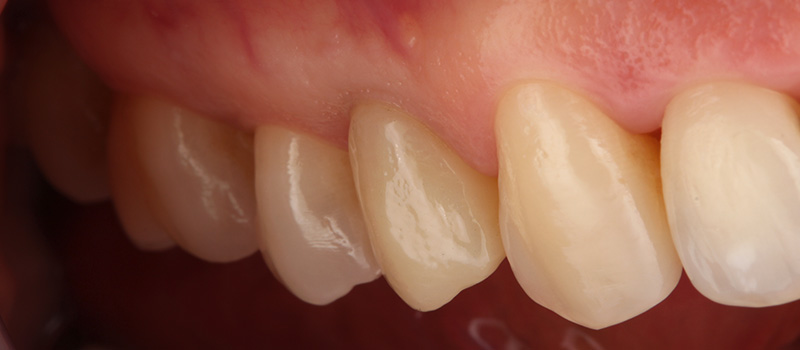
Fig. 11a & 11b : contrôle clinique à 3 ans post-opératoire vue vestibulaire et vue latérale.
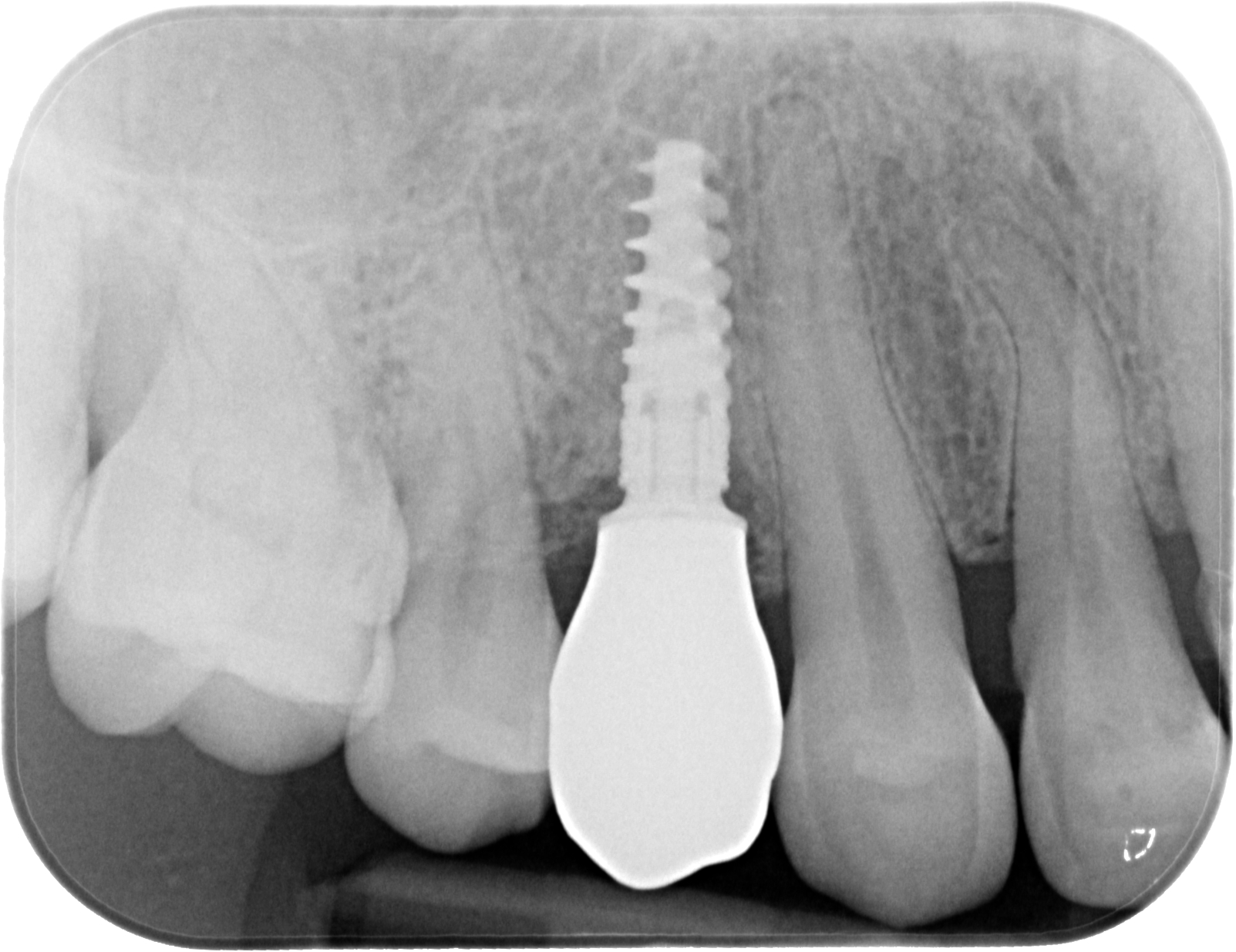
Fig.12 : contrôle radiologique à 3 ans post-opératoire rétro-alvéolaire.
Conclusion
Pour obtenir un résultat esthétique et la satisfaction de nos patients, la pose d’implant exige une compréhension approfondie des principes anatomiques, biologiques, chirurgicaux et prothétiques. La capacité d’obtenir une prothèse en harmonie avec les dents et le parodonte adjacent est un véritable challenge. La pose d’implants dans la zone esthétique est une procédure complexe qui laisse peu de place au hasard.
Les points clés :
1- Analyser l’alvéole d’extraction : récession gingivale ? déhiscence ou fenestration ?
2- Positionner idéalement l’implant dans les 3 dimensions de l’espace.
3- Obtenir la stabilité primaire de l’implant.
4- Combler le gap vestibulaire avec un matériau très peu, voire non résorbable.
5- Adjoindre une greffe de tissu conjonctif.
6- Gérer le profil d’émergence de la couronne provisoire (concavité vestibulaire).
7- Utiliser des matériaux biocompatibles lors de le réalisation de la prothèse d’usage : zircone en transgingivale polie et non glacée.
Bibliographie
¹ Araujo MG, Sukekava F, Wennstrom JL, Lindhe J. Tissue modeling following implant placement in fresh extraction sockets. Clin Oral Implants Res 2006; 17: 615-624.
² Roe P, Kan JY, Rungcharassaeng K, Caruso JM, Zimmerman G, Mesquida J. Horizontal and vertical dimensional changes of peri-implant facial bone following immediate placement and provisionalization of maxillary anterior single implants: a 1-year cone beam computed tomography study. Int J Oral Maxillofac Implants 2012; 27: 393-400.
³ Cortasse B, De Greef A, Vigouroux F, Mourlaas J, Stankov V, Giordani G, Dooren EV. Harvesting-Oblique-Tuberosity (HOT): A Simplified Clinical Approach for Standardized Connective Tissue Graft Retrieval. Int J Periodontics Restorative Dent. 2025 May 28;0(0).
Cette patiente a été traité en 2023 par le Dr Nicolas HENNER : exercice exclusif en Parodontologie et Implantologie au 8 Square de la Bouquerie, 30000 Nîmes.