L’outil numérique a révolutionné l’art dentaire depuis les années 90 : que ce soit par l’imagerie ou par la conception et fabrication assistée par ordinateur (CFAO), nous pouvons maintenant nous appuyer sur des informations radiographiques de haute résolution ainsi que sur des guides qui vont pouvoir augmenter la précision du geste du praticien.
Lors de nos prises en charge globales, nous sommes amenés à guider nos patients à travers les différentes disciplines de notre profession (parodontologie, endodontie, implantologie…) afin d’augmenter la pérennité de leurs traitements. Il est ainsi fréquent qu’un traitement implantaire nécessite au préalable un assainissement parodontal, qu’un traitement prothétique implique un retraitement endodontique, etc.
Nous allons dans cet article évoquer le cas où cette fois-ci, c’est l’implantologie qui mène à la chirurgie endodontique guidée.
Présentation du cas
Mme B. se présente au cabinet avec comme souhait d’augmenter la stabilité de sa prothèse partielle mandibulaire. La solution implantaire est rapidement évoquée et collecte l’adhésion de la patiente.
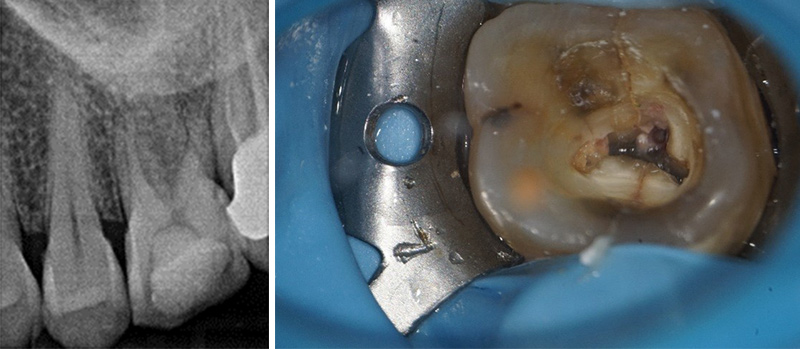
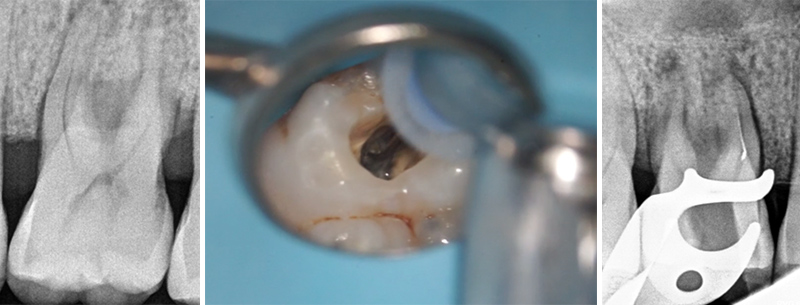
Lors du bilan pré-opératoire, on constate une lésion inflammatoire péri-apicale d’origine endodontique au niveau de la dent bordant l’un des futurs sites implantaires (45).
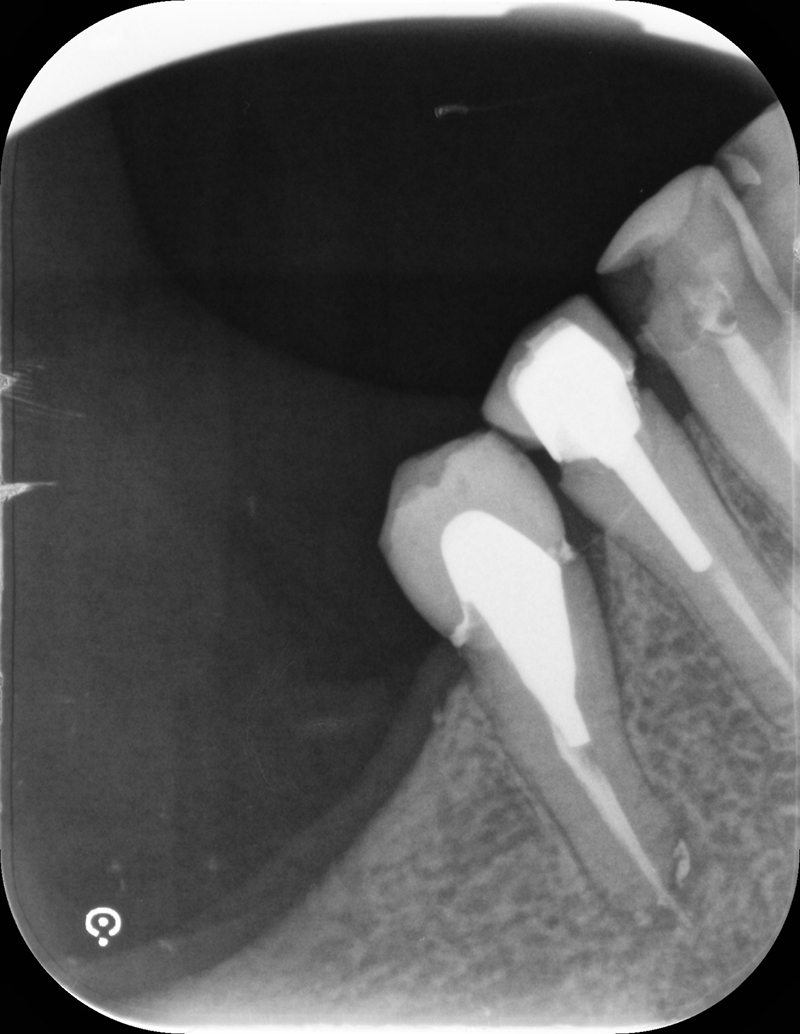
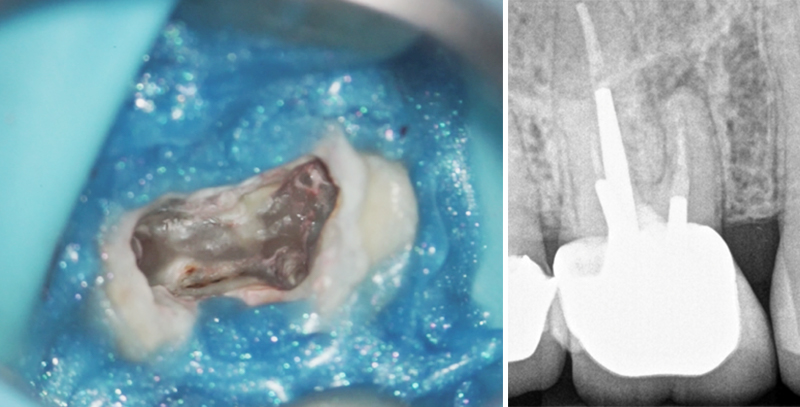
Fig. 01 : radiographie rétro-alvéolaire objectivant du dépassement apical au niveau de la 45.
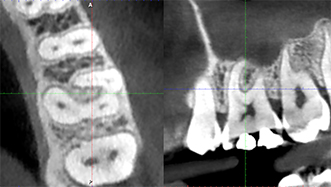
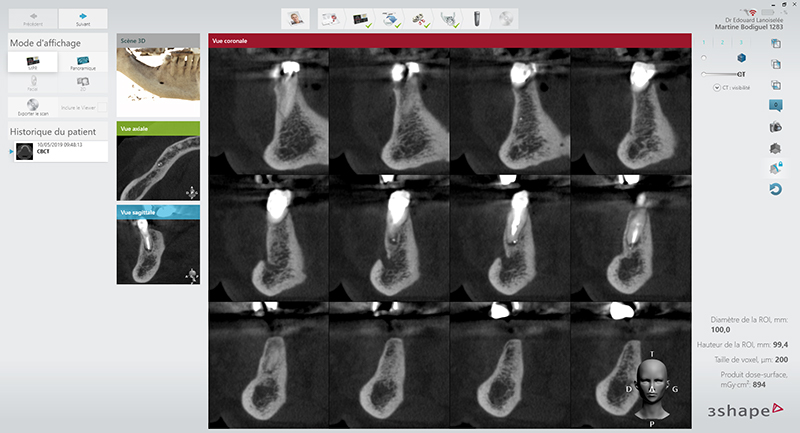
Ce site est alors investigué via un Cone Beam qui donne les informations suivantes :
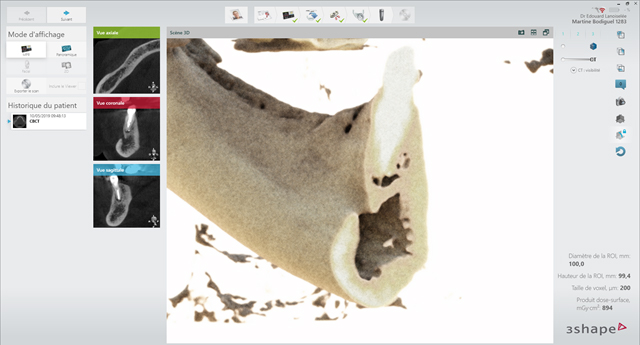
Fig. 02 : vue tridimensionnelle de la zone d’intérêt avec le Cone beam.
• Le volume de la lésion apicale est relativement restreint (2mm3). Cette lésion est une séquelle du retraitement de cette dent réalisé il y a 1 an. Le dépassement de gutta percha observé peut expliquer le défaut de cicatrisation du site. L’absence de cicatrisation un an après le retraitement endodontique n’augure plus d’une possible rémission de la lésion.
• La présence ou non d’une fenestration : la corticale est intacte ce qui lors d’une chirurgie endodontique complique la localisation de la lésion à cureter.
• La proximité des obstacles anatomiques : le foramen mentonnier et l’émergence du pédicule mandibulaire sont ici très proches du site opératoire. Leur lésion peut être responsable d’une paresthésie transitoire, d’une anesthésie voire des dysesthésies ou douleurs neuropathiques.Primum non nocere, il sera donc capital de ne pas léser ces structures nobles.
Puisqu’une thérapeutique implantaire est programmée, il est aussi primordial de préserver au mieux les volumes osseux si précieux.
C’est dans ce genre de situation que l’outil numérique est une aide précieuse pour le praticien : le Cone Beam va préciser l’anatomie de la lésion (diminution du risque de délabrement) et le guide de chirurgie endodontique va affiner le geste de l’opérateur (diminution du risque de comorbidités impliquées par la lésion du pédicule mandibulaire et optimisation de la localisation de la lésion).
La difficulté que nous avons actuellement est qu’il n’existe pas de logiciel de planification pour la chirurgie endodontique, néanmoins certains logiciels de planification implantaire nous permettent de gentiment les détourner pour arriver à notre fin. Nous allons vous en montrer le pas à pas.
1 • Collecte des données
Réalisation d’une empreinte numérique et intégration de l’examen tomographique (ici via le logiciel de planification implantaire Implant Studio de 3Shape®).
2 • Délimitation de la zone d’intérêt
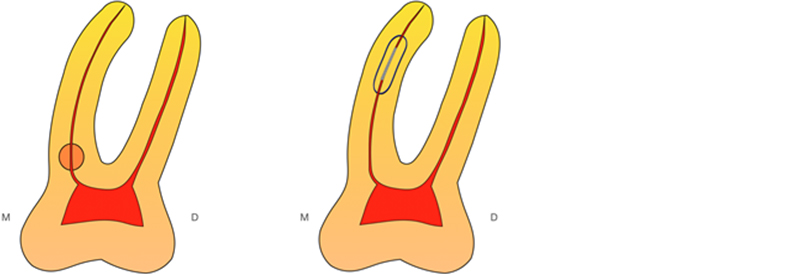
Un mini-implant (Bone Level X Roxolid® SLActive® Straumann de diamètre 2,4mm) nous servira de pointe de centrage. Selon les logiciels de planification et les bibliothèques disponibles, on choisira une clavette ou un mini-implant correspondant au diamètre du défaut (ici 2mm3) afin d’éviter tout délabrement supplémentaire et suffisamment longue pour que la clavette accède au défaut apical.
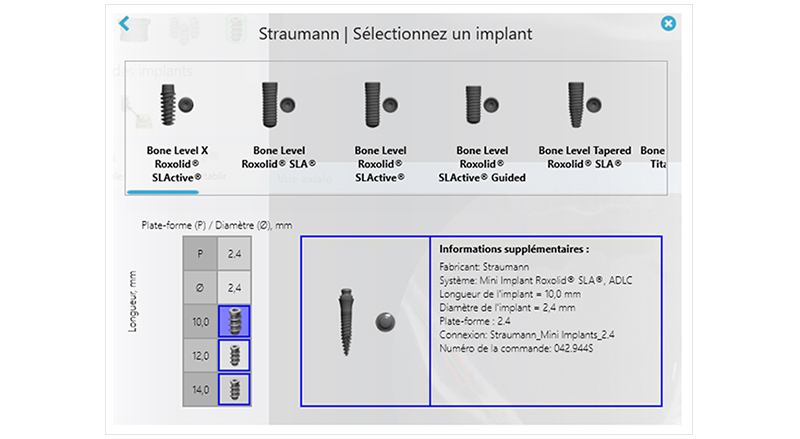
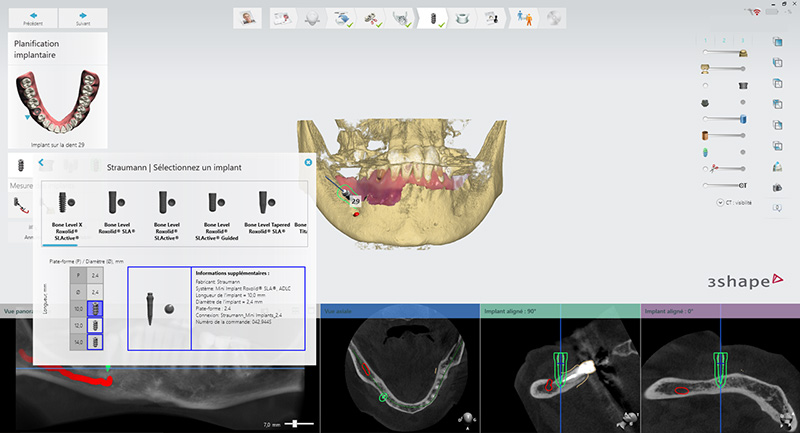
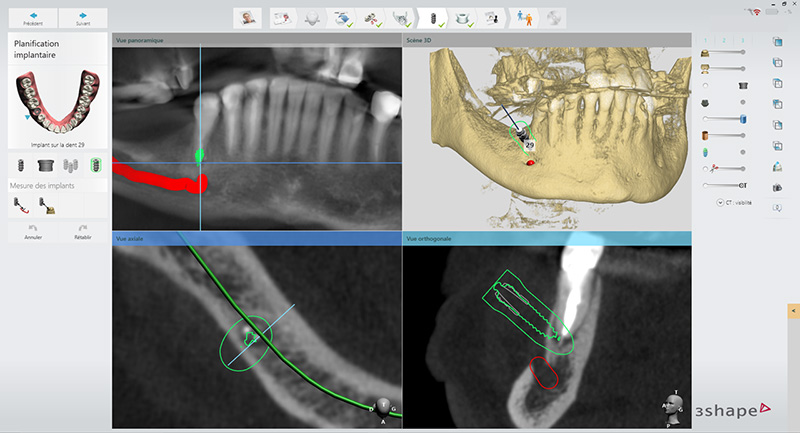
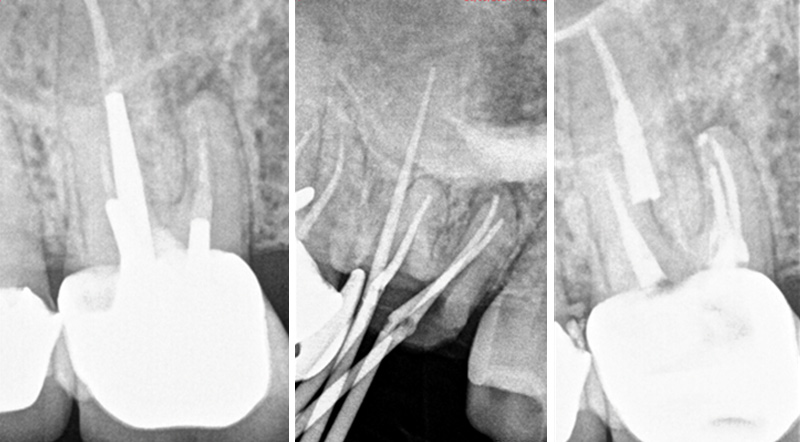
Fig. 03 : le mini-implant est positionné afin que sa pointe accède à la lésion apicale. Il est important de donner une angulation pour que la joue de la patiente n’interfère pas lors de la mise en place du foret implantaire.
3 • Design du guide
À l’instar des guides de chirurgie implantaire, la clé de cette planification est la précision. Cette précision pourra être entachée à diverses étapes : lors du paramétrage machine, du design du guide, du post traitement de la résine, de son conditionnement …
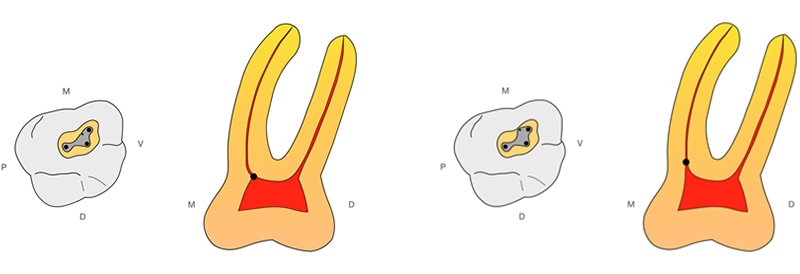
Une des difficultés du guide de chirurgie endodontique est que le point d’émergence du foret est décalé par rapport au plan d’occlusion. Il est donc nécessaire dans un premier temps de lier l’axe d’émergence du foret au reste du guide mais aussi de le sécuriser via des barres de renfort. De plus, les forces exercées sur le guide endodontique guidé ne sont pas axiales mais obliques, il faudra donc faire attention aux forces de cisaillement ou de bascule en surveillant bien tout au long de l’intervention la bonne insertion du guide via les fenêtres d’inspection.
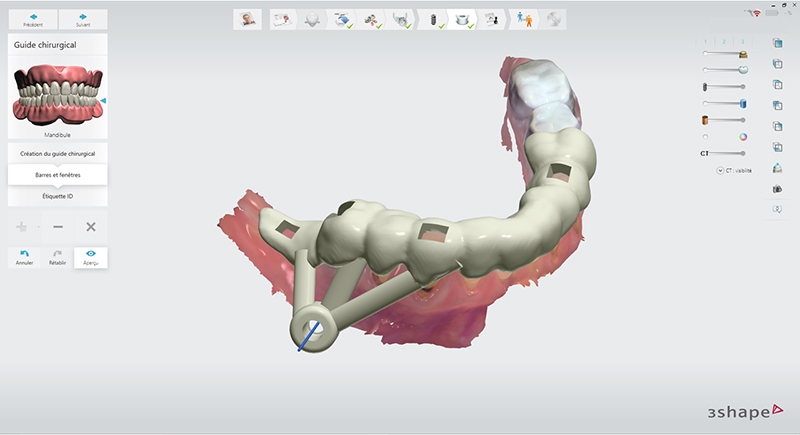
Fig. 04 : design du guide de chirurgie endodontique. Des fenêtres d’inspection sont placées pour vérifier le bon positionnement du guide et des barres de renfort relient le douille de forage au reste du guide.
4 • Production du guide, essayage et stérilisation à froid avant l’intervention

Fig. 05 : guide de chirurgie guidée.
5 • Chirurgie endodontique
Voici à présent les différentes étapes de la chirurgie endodontique :
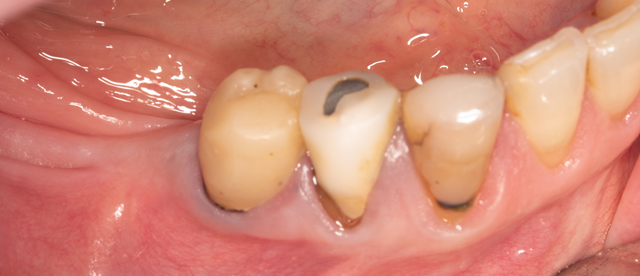
Fig. 06 : site d’intervention.
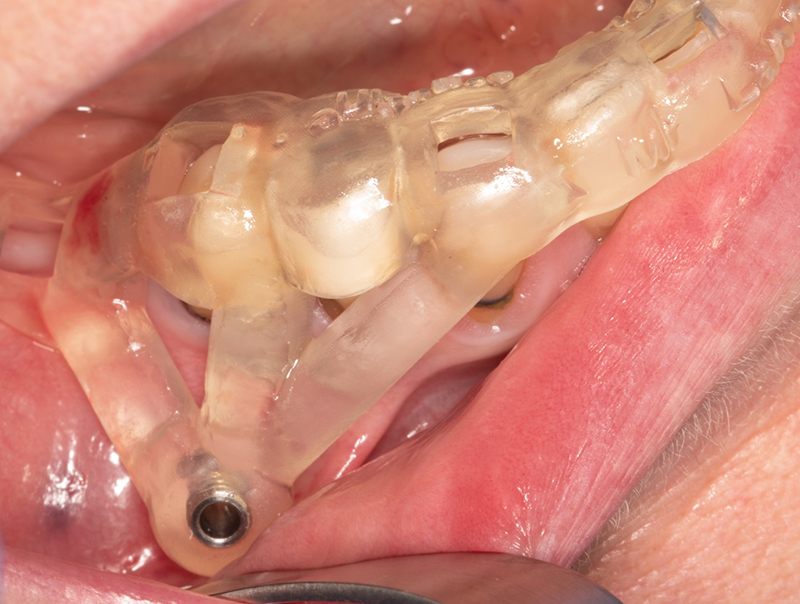
Fig. 07 : positionnement du guide de chirurgie endodontique et vérification de sa bonne mise en place via les fenêtres d’inspection.
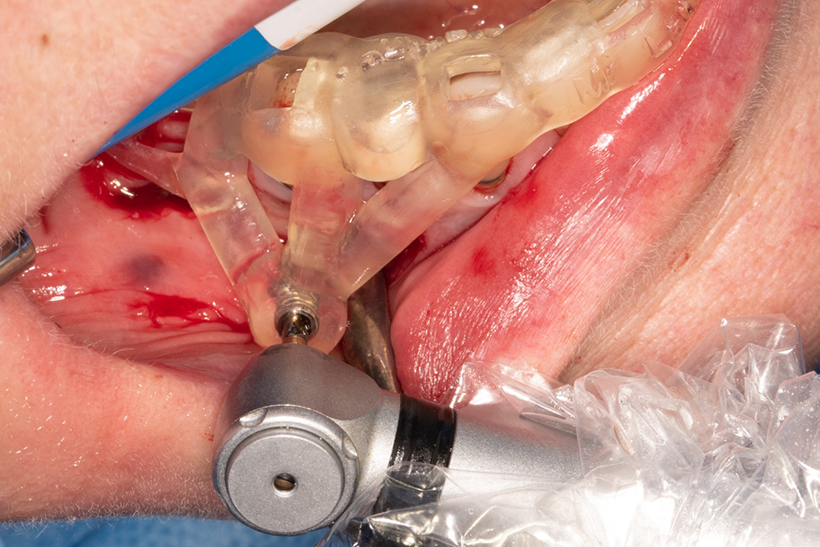
Fig. 08 : utilisation du forêt implantaire pilote pour accéder à la lésion apicale.
C’est lors de cette étape que le guide montre tout son intérêt : localisation du site rapide, précise et sécurisée. Il a ainsi été possible de réaliser un lambeau a minima : on limite alors le risque d’hématome post-opératoire pouvant être à l’origine de paresthésies par compression des structures nerveuses.
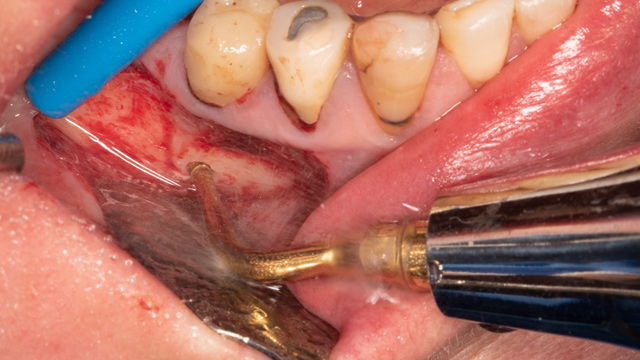
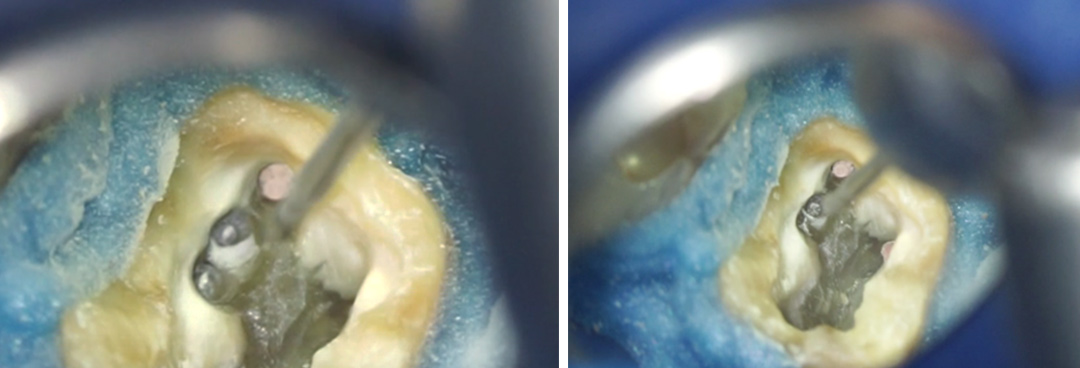
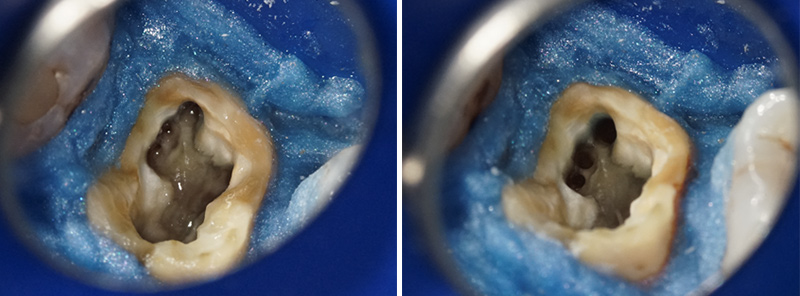
Fig. 09 : curetage de la lésion au moyen du piézotome (Piezo surgic X touch DTE Woodpecker Go!dentaire) et microexcavateurs (excavateurs chirurgie endo #1 #2 manche #41 Hu-Friedy®).
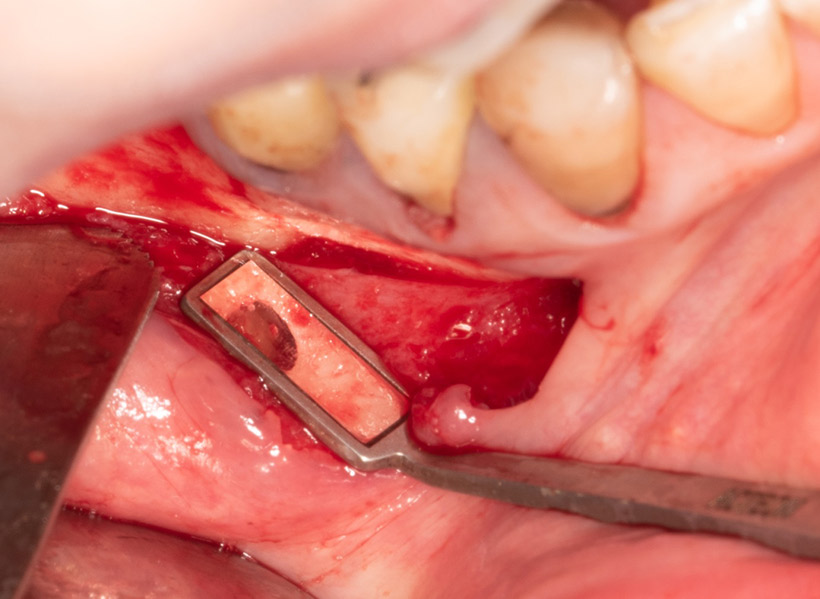
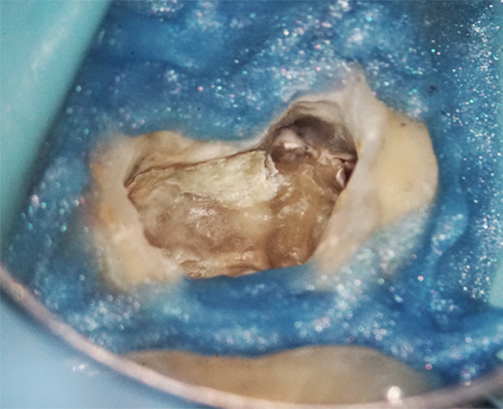
Fig. 10 : résection apicale. On observe la présence de la gutta percha du retraitement endodontique.
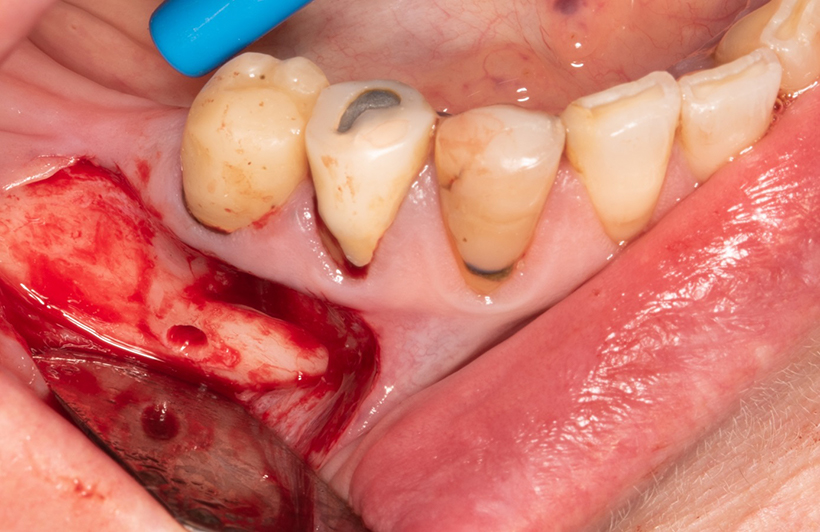
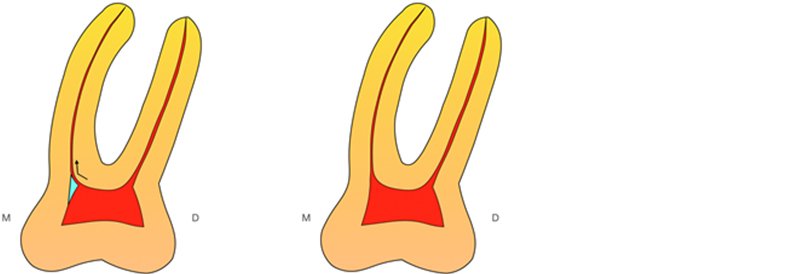
Fig. 11 : situation après curetage de la lésion. L’ouverture est restée limitée et n’a pas touchée les structures nobles (foramen mentonnier en apical et une des terminaisons nerveuses du nerf alvéolaire inférieur passant dans la gouttière en distal (flèche verte)).
Les derniers millimètres de gutta percha sont alors éliminés, une obturation a retro au MTA est réalisée. Le lambeau est suturé.
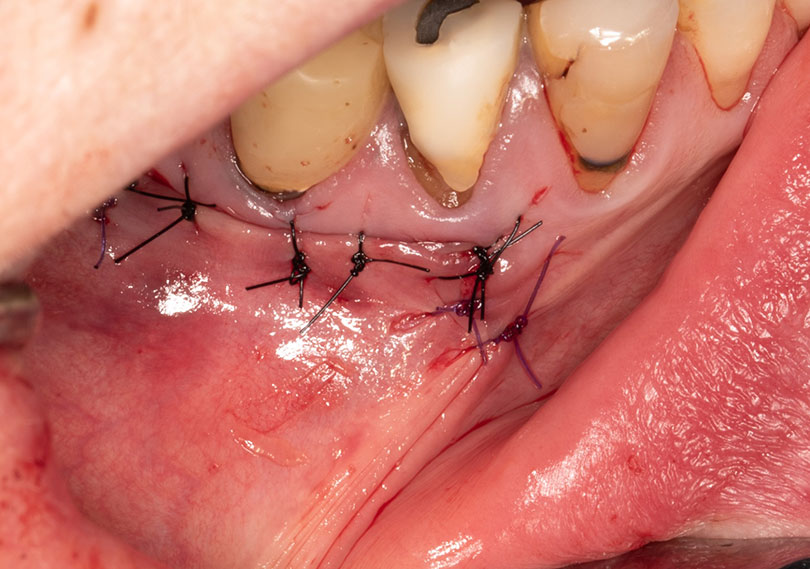
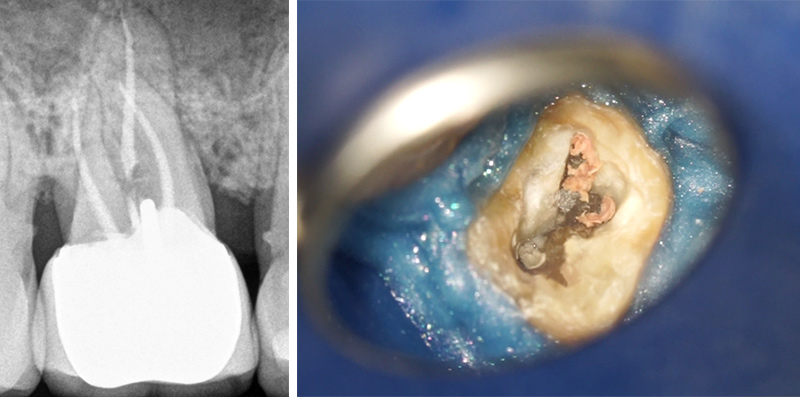
Fig. 12 : le lambeau suturé par des points simples.
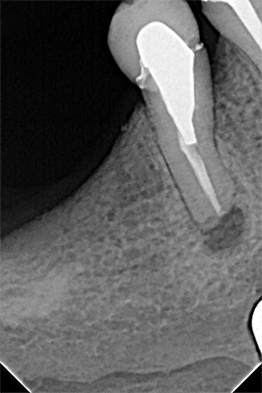
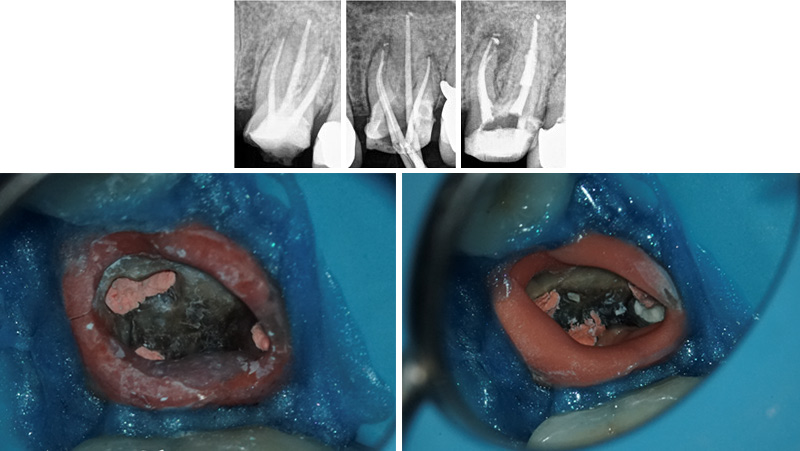
Fig. 13 : radiographie rétro-alvéolaire post-opératoire. L’ensemble du dépassement a été cureté et l’ostectomie a pu se faire a minima.
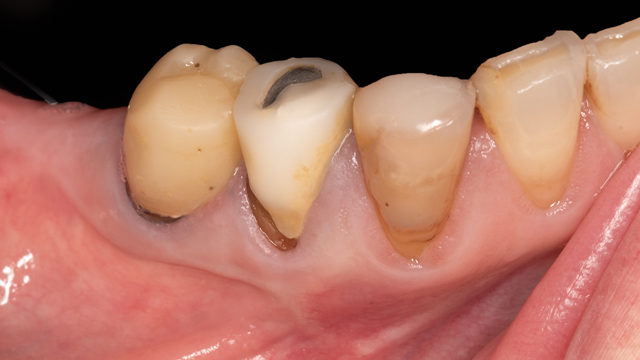
Fig. 14 : visite de contrôle à un mois.
Lors de la visite de contrôle à un mois, la patiente ne souffre d’aucune paresthésie particulière et le tracé d’incision marginalisé a permis de ne pas aggraver les récessions déjà présentes.
Conclusion
Un article très récent d’une équipe américaine nous montre comment l’assainissement endodontique d’une dent présentant une LIPOE adjacente à un implant avec péri-implantite peut permettre de traiter conjointement ces deux lésions (Daubert et coll.). Il est en effet primordial de ne pas penser uniquement à la pose implantaire mais de considérer cet acte dans une globalité.
Acte non routinier mais nécessaire, la chirurgie endodontique guidée permet ainsi de réaliser une intervention planifiée, d’une durée moindre et dans des conditions sereines. Pour la patiente, il y aura alors moins de risques de morbidités post-opératoires et de paresthésies qui peuvent être très anxiogènes.
Remerciements : Dr Edouard Lanoiselée et Yannick Gourrier (Digital-labs).
Références bibliographiques
• Ahn SY, Kim NH, Kim S, Karabucak B, Kim E. Computer-aided Design/Computer-aided Manufacturing-guided Endodontic Surgery: Guided Osteotomy and Apex Localization in a Mandibular Molar with a Thick Buccal Bone Plate. J Endod. 2018 Apr;44(4):665-670.
• Aubeux D, Gaudin A, Guides et planification endodontique. Réalités cliniques, 2019 Dec ;30(4) :254-262.
Daubert D, Black RM, Chrepa V, Kotsakis GA. Endodontic Peri-implant Defects: A New Disease Entity. J Endod. 2020 Mar;46(3):444-448.
• Tavares WLF, Fonseca FO, Maia LM, de Carvalho Machado V, França Alves Silva NR, Junior GM, Ribeiro Sobrinho AP. 3D Apicoectomy Guidance: Optimizing Access for Apicoectomies. J Oral Maxillofac Surg. 2020 Mar;78(3):357.