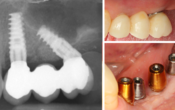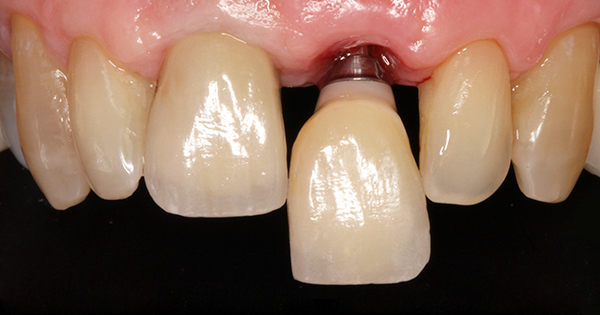
Axe implantaire et axe prothétique : la réponse des praticiens
Par Laurent BLUCHE, Hervé BERDUGO, Carole LECONTE le 16-10-2018La thématique AXE IMPLANTAIRE / AXE PROTHÉTIQUE présentée dans l’article de Michel Abbou en date du 04-09-18 a donné lieu à une première publication d’opinions de la part des prothésistes de laboratoires le 03-10-18. Voici à présent les développements de 3 praticiens-experts également sollicités sur la question.
Réponse n°1

Par Laurent BLUCHE
Pratique privée Carcassonne, Aude.
Fondateur des groupes Facebook Implantology Only
et Prosthodontics Only.
I. Introduction
Je tiens tout d’abord à remercier le docteur Michel Abbou de me donner l’opportunité de m’exprimer sur ce sujet dans cette grande tribune.
Les débuts de l’implantologie ne prenaient guère en compte la partie prothétique du traitement implantaire. Les implants étaient positionnés entre les trous mentonniers et la prothèse transvissée hybride posée par-dessus avait « l’axe qu’elle pouvait » pour compenser les écarts. Il en résultait des prothèses à l’esthétique contestable, avec de nombreuses fractures de pièces prothétiques (1, 2).
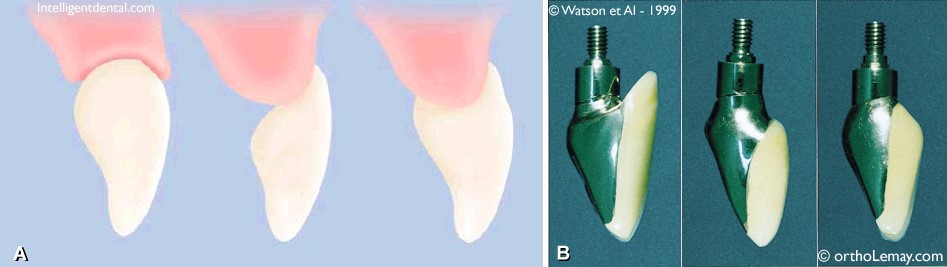
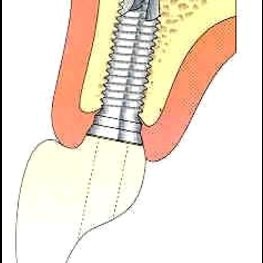
Au cours des années 90, avec le développement de l’implantologie segmentaire maxillaire et mandibulaire, il parut évident que l’implantologie chirurgicale était une partie du traitement prothétique. De cette constatation, naissait le concept de Profil d’Émergence (Fig.A et Fig.B).
II. Les trois sens de l’espace
Je propose en réponse à l’article du Dr. Abbou d’examiner les trois sens de l’espace et d’en déduire une sorte de résumé chirurgical et prothétique.
1. Le sens vestibulo-palatin (ou lingual)
A. La partie prothèse
Il intéresse principalement les zones antérieures où l’axe implanto-prothétique sera le plus divergent. L’axe des crêtes ne coïncide pas souvent avec l’axe prothétique.
Dans les années 90, la prothèse est principalement trans-vissée. Pour permettre la pose, les implants sont « palatinisés » au maxillaire donnant des couronnes à accès cingulaire avec un over-lap (extension vestibulaire) important. Sur le plan biomécanique, il apparaît que les fractures de vis et les dévissages se multiplient pour différentes raisons :
• Connexion pilier/implant externe
• Axe des forces non orienté vers l’implant…
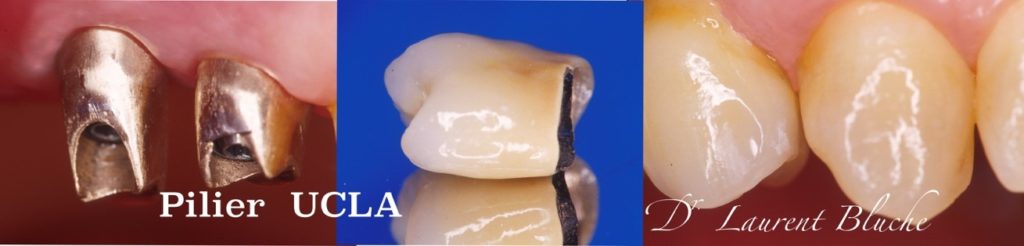
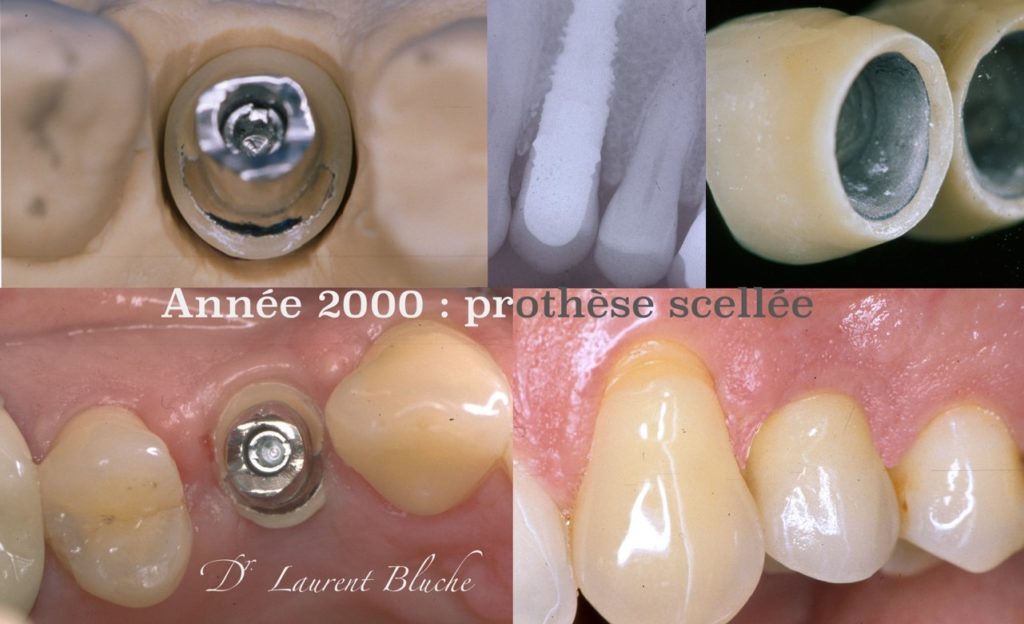
Dans les années 2000 apparaît la notion de scellement avec l’arrivée des piliers UCLA ou piliers pour « surcoulée », qui permettent d’avoir une angulation sur-mesure et évitent le positionnement des implants trop en palatin. Le profil d’émergence est né. Dix ans plus tard, les péri-implantites se multiplient et l’on pointe du doigt les résidus de ciment de scellement.
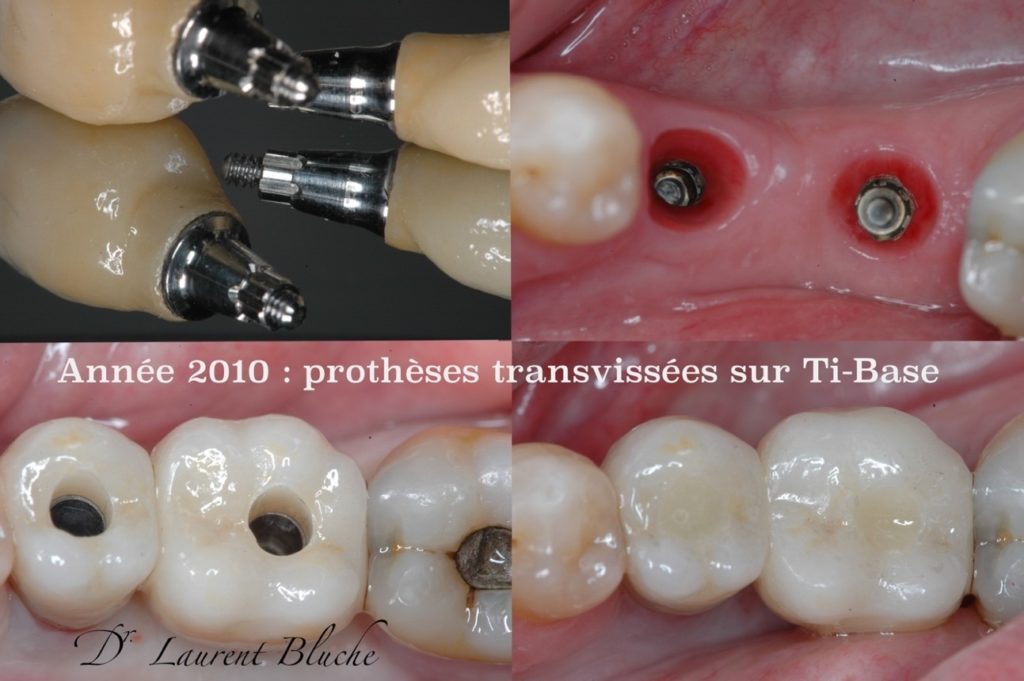
Dans les années 2010, les prothèses transvissées reviennent en force avec l’aide de la CFAO, qui se généralise, des systèmes de collage sur piliers Ti-Bases, ainsi que des piliers Multiunits (3, 4). Les réhabilitations « all on six » et « all on four » se démocratisent largement. Le profil d’émergence est désormais respecté et les over-laps du début disparaissent au profit d’un évasement progressif du diamètre de la prothèse connectée au pilier.
B. La partie chirurgicale
De nouveaux sujets d’attention se généralisent :
• Pour obtenir un axe plus favorable, les implants posés sont plus courts, sur les réhabilitations segmentaires principalement,
• Afin d’obtenir un résultat plus favorable dans le temps, l’environnement implantaire, ainsi que l’idée de rajouter du tissu conjonctif et de la gencive attachée est le gold standard,
• L’idée du volume osseux circum-implantaire se renforce avec une règle visée d’une épaisseur autour de l’implant d’au moins 2mm, obtenue par ROG, greffe autologue, xénogreffes ou autre…
2. Le sens mésio-distal
A. La partie prothèse
Il s’agit d’un rattrapage d’axe mésio-distal avec parfois une composante vestibulo-palatine ou linguale.
• Unitaire : piliers angulés ou vissage angulé,
• Plurale : multi units angulés de type « all in four » ou « all in six » ou multiples piliers angulés et prothèse scellée.
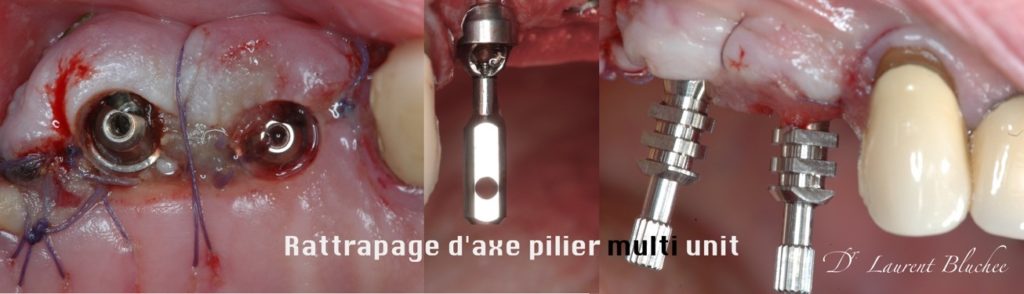
B. La partie chirurgicale
L’axe implantaire est également impacté par des zones anatomiques ou des besoins spécifiques :
• Pour éviter de détériorer les dents adjacentes, il est important d’obtenir un axe évitant les racines. Par exemple, les canines maxillaires sont souvent distalées à l’apex, mais ceci peut être pondéré par le fait qu’elles sont beaucoup plus vestibulées que le volume osseux
• Pour éviter les sinus maxillaires ou les trous mentonniers, avec le développement du « all on four » ou « all on six », l’angulation des implants postérieurs est volontairement mésio-distalée d’environ 30 degrés
• Les implants post-extractionnels sont parfois posés dans une alvéole déshabitée et non au centre, entraînant une angulation plus importante qu’une pose sur secteur édenté cicatrisé.
3. Le sens apico-coronaire
A. La partie prothèse
Lorsqu’un implant est trop enfoui, dans la majorité des cas :
• L’utilisation de parement cosmétique pour masquer la longueur de la prothèse est nécessaire, sous la forme d’un bandeau de céramique rose le plus souvent (5)
• Du fait de la forme du volume osseux, un implant plus enfoui a un axe prothétique très angulé et un aspect de dent longue.
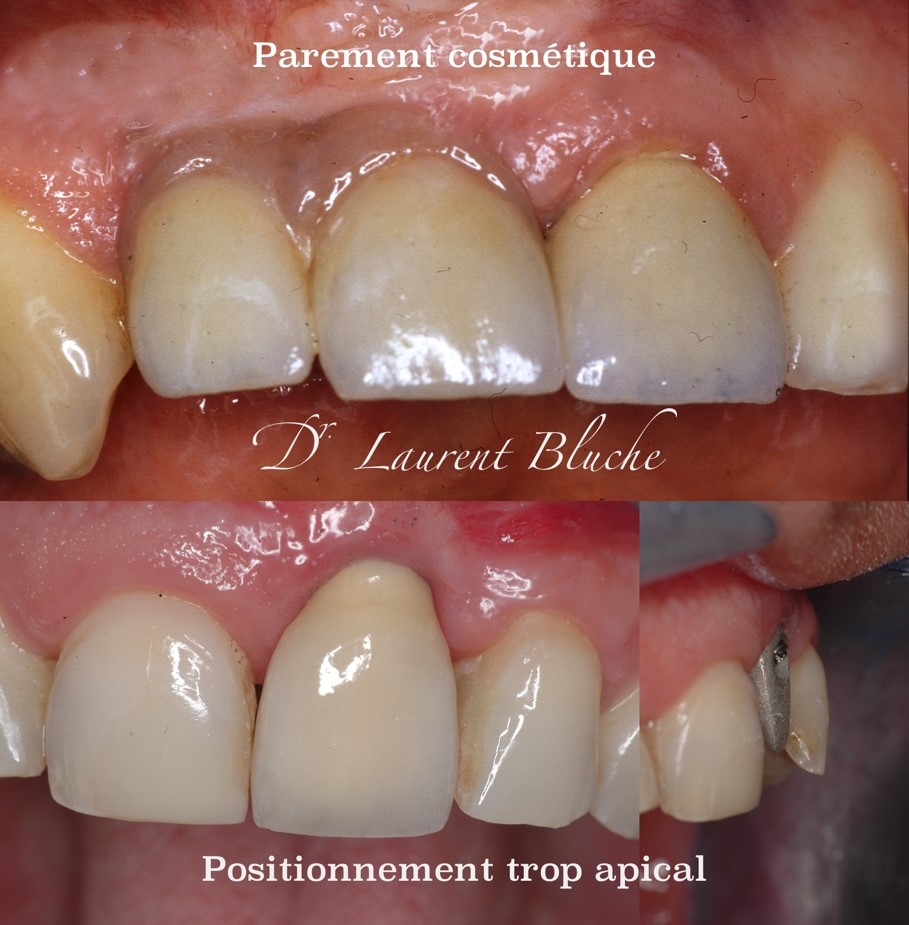
B. La partie chirurgicale
La forme anatomique de la crête engendre un axe qui sera d’autant plus accentué que l’implant est profondément enfoui. Les techniques de ROG diverses tendent à éviter le positionnement trop apical des implants. Ceci évite les effets inesthétiques d’alignement des collets (6, 7).
III. Conclusion
Même si le point sur ce sujet reste synthétique, il est important de mesurer l’importance de l’issue de l’axe implantaire et de son impact, autant sur l’aspect chirurgical que prothétique. Ce qui était énoncé comme une vérité il y a quelques temps a tendance à être remis en cause par l’évolution des matériaux et la planification chirurgicale, qui limitent les angulations aberrantes, ainsi que les risques d’échecs esthétiques et biomécaniques.
Bibliographie
1. Failures and complications in 92 consecutively inserted overdentures supported by Brånemark implants in severely resorbed edentulous maxillae: a study from prosthetic treatment to first annual check-up. Jemt T, Book K, Lindén B, Urde G. Int J Oral Maxillofac Implants. 1992 Summer;7(2):162-7.
2. Abutment screw loosening in angulation-correcting implants: An in vitro study. Hotinski E, Dudley J. J Prosthet Dent. 2018 Jul 10. pii: S0022-3913(18)30233-6. doi: 10.1016/j.prosdent.2018.03.005.
3. Screw-Retained Versus Cement-Retained Restorations: Aesthetic Zone Options. Schoenbaum TR, Wadhwani CPK.Dent Today. 2017 Jan;36(1):100, 102, 104, 106-7.
4. Mechanical performance of cement- and screw-retained all-ceramic single crowns on dental implants. Obermeier M, Ristow O, Erdelt K, Beuer F.Clin Oral Investig. 2018 Mar;22(2):981-991`
5. Purpose of esthetic risk assessment in prosthetic rehabilitations with gingiva-shade ceramics. Viana PC, Kovacs Z, Correia A.Int J Esthet Dent. 2014 Winter;9(4):480-9.
6. Localized ridge augmentation in the anterior maxilla using titanium mesh, an alloplast, and a nano-bone graft: a case report. Alagl AS, Madi M. J Int Med Res. 2018 May;46(5):2001-2007.
7. Randomized, controlled clinical two-centre study using xenogeneic block grafts loaded with recombinant human bone morphogenetic protein-2 or autogenous bone blocks for lateral ridgeaugmentation. Thoma DS, Payer M, Jakse N, Bienz SP, Hüsler J, Schmidlin PR, Jung UW, Hämmerle CHF, Jung RE. J Clin Periodontol. 2018 Feb;45(2):265-276. doi: 10.1111/jcpe.12841. Epub 2017 Dec 13.
Réponse n°2

Par Hervé BERDUGO
Docteur en Chirurgie Dentaire
Pratique exclusive en Implantologie, Parodontologie et Chirurgie buccale
I. Introduction
La prise de décision pour le choix des axes implantaires et prothétiques est essentielle. Rappelons que la finalité de la thérapeutique implantaire est évidement de pouvoir poser des prothèses esthétiques, fonctionnelles, pérennes dans le temps et avec une parfaite intégration biologique.
Ces deux réflexions axes implantaires et axes prothétiques sont nécessairement complémentaires. L’idéal pour un fonctionnement optimal étant de pouvoir faire coïncider l’axe des implants avec l’axe des forces occlusales et donc l’axe prothétique.
Après un examen radiologique 3D, la simulation implantaire permettra de décider le positionnement des implants en fonction des impératifs anatomiques : volume osseux, densité osseuse, orientation des tables osseuses, mais aussi et surtout en fonction des émergences prothétiques souhaitables pour répondre aux impératifs précités.
II. Axes implantaires et anatomie osseuse
Les axes implantaires se décideront en fonction de l’anatomie osseuse et de sa densité, mais aussi en fonction des choix prothétiques prévus. Il est donc essentiel lors de la pose des implants de penser à la future prothèse et de la préfigurer pour guider les forages. Les guides chirurgicaux et wax-up seront des aides déterminantes pour une pose d’implant optimisée. Ces guides permettront de respecter l’espacement des implants, leur orientation 3D, leur enfoncement, et reproduire tout ce qui aura été prédéfini par la simulation implantaire.
Ces axes seront choisis :
• En fonction de l’anatomie osseuse, en tenant compte des orientations et inclinaisons des tables osseuses pour éviter toute perforation des corticales vestibulaires et linguales.
• En fonction de la densité osseuse. Si cette densité est faible, nous pourrons être amenés à opter pour une angulation prononcée pour aller chercher un appui bi ou tri cortical en s’appuyant sur une corticale sous sinusienne et/ou nasale pour améliorer l’ancrage implantaire.
• En fonction des obstacles anatomiques : plancher sinusien, nerf dentaire inférieur, émergence du nerf mentionner. Une angulation pourra alors être décidée pour les éviter en choisissant un implant plus adapté. Le positionnement des implants pourra aussi varier en fonction du type d’implant. L’implant « Bone Level » sera positionné légèrement sous-crestal, l’implant « Tissu Level » sera lui posé supra-crestal.
L’implant spiralé est un bon compromis car il permet lors de sa pose une légère angulation pouvant atteindre 15° et favoriser une bonne émergence prothétique.
III. Axes implantaires et choix prothétiques
Quand la situation clinique est défavorable avec des résorptions osseuses marquées, les axes prothétiques seront différents des axes implantaires. Pour remédier à ces situations, l’accastillage prothétique proposé par le fabricant d’implants sera déterminant pour rattraper les axes implantaires et permettre l’insertion de la prothèse : piliers angulés, piliers à sur-couler, piliers Multi-Unit, tournevis rotulien pour accéder à des vis très angulées…
La CFAO (Conception et Fabrication Assistées par Ordinateur) permet aujourd’hui de concevoir des piliers implantaires anatomiques et des armatures complexes et précises pour gérer toutes les situations cliniques.
Les axes prothétiques seront aussi dépendants du type de prothèse envisagée.
Prothèses fixes :
Les prothèses scellées demandent un parallélisme précis des piliers implantaires pour une insertion passive de la prothèse.
Les prothèses vissées elles, permettront des rattrapages beaucoup plus importants grâce aux systèmes multi-unit qui vont corriger les axes d’insertion et le parallélisme.
Prothèses amovibles supra-implantaires :
Pour une prothèse type ALL-ON-FOUR ou ALL-ON-SIX, les implants distaux seront anormalement inclinés postérieurement pour aller chercher des émergences prothétiques distales afin de compenser une pose d’implants antérieurs.
Pour une prothèse amovible stabilisée par une barre d’ancrage, les axes seront aisément rattrapés par toutes sortes d’accastillages disponibles : barre, contre-barre, attachements, cavaliers, o-ring, boutons pression, Locators…
IV. Conclusion
La situation clinique idéale devra faire coïncider axes implantaires et axes prothétiques pour une meilleure répartition des charges occlusales.
Dans de très nombreux cas, la position idéale des implants ne sera pas envisageable, notamment dans les cas d’édentements anciens. Il faudra faire alors des concessions et des choix chirurgicaux et prothétiques adaptés pour optimiser le résultat final et lui permettre d’être pérenne et confortable pour le patient.
Il sera parfois préférable d’anguler un implant pour dérouter un obstacle anatomique ou pour améliorer son ancrage, malgré le fait que la réalisation prothétique s’en trouvera plus compliquée. L’adage « bénéfice apporté risque encouru » sera évidemment à prendre en considération.
L’implantologie ne se gère pas de façon dogmatique mais de façon rationnelle en fonction de très nombreux paramètres (nombre et position des implants, séquence de forage, temps de cicatrisation, choix du type de prothèse et de son accastillage…) qui nous permettront de choisir la solution la plus adaptée à la situation clinique. Attention à n’en négliger aucun, la péri-implantite nous guette…
V. Bibliographie
1. Implant placement in the esthetic area : criteria for positioning single and multiple implants – T. Testori, T Weinstein, F Scutella, H Wang & G Zucchelli
Periodontology 2000, Vol. 0, 2018, 1-21.
2. Bone level changes around axial and tilted implants in full-arch fixed immediate restorations. Interim results of a propective study – L. Francetti, D. Romeo, S. Corbella, S. Taschieri, M. Del Fabbro.
Clin implant Dent Relat Res. 2012 ; 14(5) :646-654.
3. Influence of implant number, length and titling degree on stress distribution in atrophic maxilla : a finite element study – Z. Gumrukcu, Y. Korkmaz.
International Federation for Medical and Biological Engineering 2017.
4. Influence of lateral-oblique cyclic loading on abutment screw loosening of internal hexagon implants – T. Tsuge, Y Hagiwara.
Dent Mater J 2009 ;28 :373-381.
5. Prosthetic gingival reconstruction in fixed partial restorations – C. Coachman, M. Salama, D. Garber, M. Calamita, H. Salama, G. Gabral.
Int J Periodontics Restorative Dent 2010 : 30 : 19-29.
6. Immediate loading of postextraction in the esthetic area : systematic review of the literature – M. Del Fabbro, V. Ceresoli, S. Taschieri, C. Ceci, T. Testori.
Clim Implant Dent Relat Res 2015 :52-70.
7. Utilisation de l’imagerie en implantologie, nouvelle technique de navigation – H. Berdugo.
Les 10 points clés en Implantologie 2005.
8. Les guides chirurgicaux en implantologie, nouvelle technique – H. Berdugo.
Alpha Omega News 2002 (70) :9-11.
9. Phase prothétique implantaire d’une édentation complète bi-maxillaire – H. Berdugo
Site dentalespace mars 2010.
10. Apport de la CFAO en implantologie – G. Maille, P. Margossian, E. Loyer, C. Niboyet.
Cahiers de prothèses hors série 2014.
VI. Photos

Position idéale d’un implant en position 16 dans l’axe prothétique : l’implant est de 3,5×10 mm avec une densité osseuse périphérique moyenne de 388 unités Hounsfield.

Il est finalement préférable d’anguler cet implant pour avoir une longueur supérieur : 13 mm, un appui tri-cortical (crestal, nasal, et sinusien) et une densité osseuse périphérique moyenne de 511 unités Hounsfield.
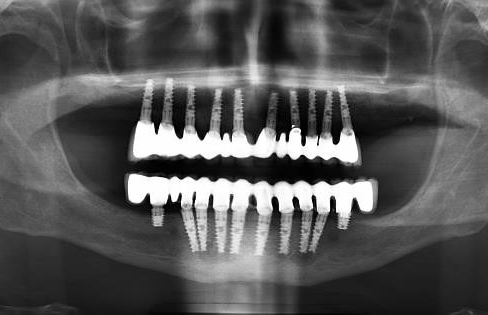


Implants posés de façon parallèle pour permettre une réalisation prothétique scellée.

Implants angulés pour contourner les sinus maxillaires et les nerfs mentonniers.
Réponse n°3 – Axe implantaire : ne pas oublier le simple, clinique et efficace…

Par Carole LECONTE
Exercice exclusif en chirurgie orale, parodontologie et implantologie depuis 2005
Conférencière internationale
Intervenante dans différents DU et certificats d’implantologie
Des compromis ?
L’axe implantaire, vaste débat qui pourrait se résumer en 1 ligne : pas de compromis !
Pour autant, si le positionnement de l’implant est fondamental, et que dans la pratique, il existe des situations où une émergence cingulaire ou un axe droit n’est ni possible, si la seule option !
Nous devons différencier les axes obliques choisis et les axes ratés !
Dans tous les cas, l’impact du positionnement est majeur, pour la distance entre une dent et un implant, la distance entre 2 implants, le point d’impact sur une crête ; l’axe prothétique…
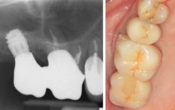
L’exemple classique d’un implant en incisive centrale maxillaire, chez un patient présentant une proalvéolie ne sera pas compatible avec un axe implantaire a émergence cingulaire.
Il faudra donc envisager un axe le plus vertical possible, mais respectant des volumes osseux pérennes en palatin et vestibulaire, puis une prothèse d’usage en 2 étages, scellée, ou transvissée avec un système type ASC pour vissage angulé (fig 1).

Fig 1 : Piliers Zircones anatomiques pour couronnes scellées.
Certaines situations nous conduisent à utiliser des positionnements atypiques obliques, qui, bien gérés, permettent d’éviter un sinus lift, ou d’exploiter un os de meilleure densité avec un implant plus long (All-on-4 par exemple).
Dans toutes ces situations, les positionnements restent précis, choisis , s’intègrent dans une stratégie gagnante, qui intègre de façon anticipée l’utilisation de pièces prothétiques standards adaptées, et n’ont rien en commun avec un positionnement aléatoire mal maîtrisé qui témoignerait d’une négligence, ou d’un manque de conscience des impacts de cette étape.
Poser des implants reste un acte simple, mais dont toute la finesse consiste à le faire parfaitement. La qualité de réalisation du geste est primordiale. Comme nous avons tous une vision 3D différente, une dextérité plus ou moins fine, et un stade de courbe d’apprentissage personnel, il convient de dire que ce qui peut paraître simple et/ou évident à certains peut être une source de stress dangereux pour d’autres.
En cela, il est évident que personne ne pousse personne à réaliser tel ou tel acte, et que chaque praticien doit évaluer s’il est capable ou non de gérer telle situation clinique sur tel patient… et avec tel ou tel outil.
Un axe peut préserver ou détruire l’esthétique…
Au niveau du secteur esthétique, le positionnement idéal a été régulièrement décrit.
Pour résumer, et exprimer avec mes propres mots, il me semble parlant de décrire ce positionnement par rapport à une enveloppe virtuelle : celle de la dent à reconstruire.
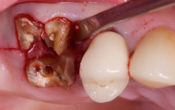
Ainsi, le couple implant/couronne ne doit jamais sortir du « fantôme » de la dent idéale. L’implant doit s’appuyer sur la partie palatine de cette enveloppe, en la respectant (fig 2).

Fig 2
Rater cet axe « idéal » par maladresse, précipitation, médiocrité ou simplement mauvais repère per opératoire, va être un facteur de péri-implantite, va induire des acrobaties prothétiques, poser des problèmes d’accès à l’hygiène, induire des préjudices esthétiques, et bien plus encore (comme des problèmes de phonation, dépression…).

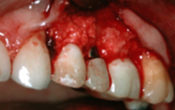
Fig 3 : Cette schématisation superposée au contexte clinique présente la réaction tissulaire classique sur ce type d’erreur inadmissible de positionnement.


Fig 4, 5 : Une situation favorable rendue dramatique pour la patiente. Les implants sont parfaitement osteo-intégres, et il n’y a aucun signe de péri-implantite. Mais l’axe a induit un déplacement vertical des tissus, qui a conduit le praticien à l’emploi d’une fausse gencive.

Fig 6 : Echec esthétique majeur par positionnement trop vestibulaire et trop angulé des implants.
Se guider sans guide ?
L’analyse des impacts impose la rigueur… Mais a-t-on impérativement besoin d’un guide pour être guidé ?
Face au besoin de précision, comme nous l’avons souligné avant, nous avons besoin de nous connaître parfaitement : quelles sont nos capacités, facilités et limites ?
L’opérateur dépendance est un fait à prendre en compte, pour mieux la compenser. Pour autant, il existe des outils et des moyens fiables de bien positionner ses implants.
Ils imposent tous au minimum une arcade antagoniste fiable, et idéalement des dents adjacentes bien positionnées.
Quoi qu’il en soit, il n’est pas envisageable de poser le moindre implant sans un projet prothétique et une analyse correcte d’un CBCT.
En secteur esthétique, pour un édentement unitaire, une sonde parodontale peut-être suffisante !
• lambeau minimal mais qui permet de repérer les tables palatine et vestibulaire sans ambiguïté… Mais tout en restant minimal pour limiter l’effet iatrogène du lambeau (fig 7).
• point d’impact du foret pilote biologique (au centre de la crête, légèrement distal et légèrement palatin)
• hors pro-alvéolie, quand un axe cingulaire est possible, monter le foret sur un prolongateur, et le faire passer juste en palatin d’une sonde alignée sur les bords libres adjacents (fig 8).
• gérer l’enfouissement par rapport aux collets adjacents. Prévoir environ 3 mm de gencive entre la crête osseuse et le collet, ainsi, selon si on utilise un système trans muqueux (tissue-level), juxta-crestal (bone level) ou infra-crestal, il suffira d’additionner ou soustraire la hauteur de l’enfouissement à ces 3mm. Idéalement avoir un repère lisible de l’enfouissement idéal sur le driver (fig 9, 10).
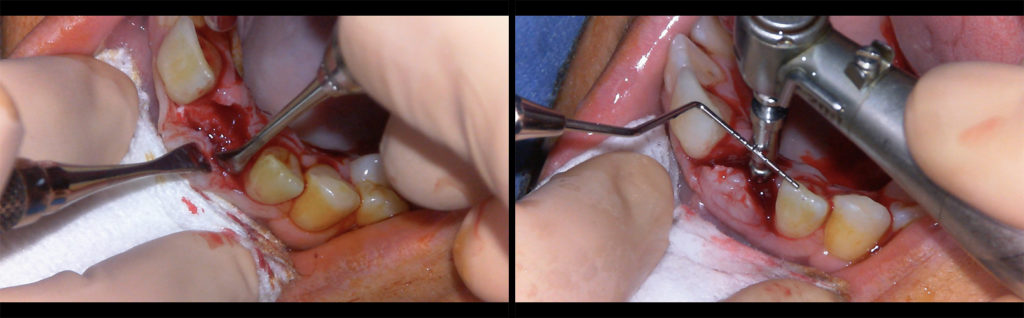
Fig 7 et 8
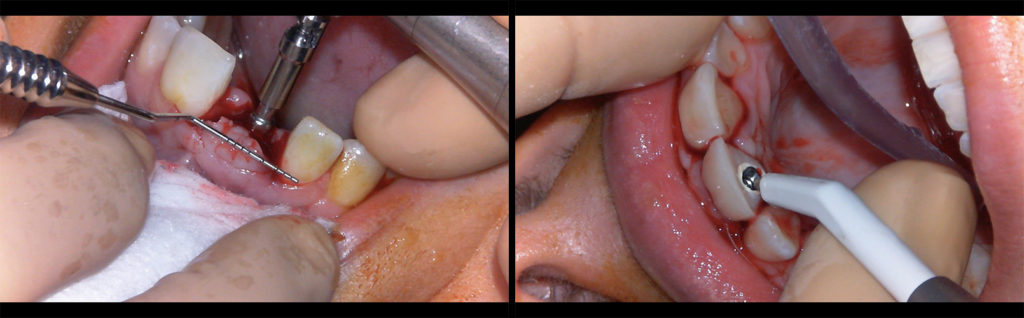
Fig 9 et 10
Ne plus avoir d’aléatoire dans la distance inter implant : utilisez les drapeaux !
Depuis quelques années, nous avons effectué un retour aux sources ! Parmi celles-ci, nous avons ressorti les « drapeaux » et tiges indicateurs de directions, dont l’utilisation est désormais plus systématique que jamais.
En effet, dans un contexte d’arcade antagoniste favorable, l’occlusion est un guide performant, clinique et fiable.
Il est intéressant d’utiliser comme protocole général une série d’étapes globalement universelle :
• cone beam et simulation implantaire systématique,
• lambeau minimal nécessaire, mais permettant de voir le site et ses limites sans ambiguïté,
• ostéoplastie soustractive éventuelle (nous voulons systématiquement un plateau autour du futur col implantaire)
• point d’impact biologique sur la crête
• vérification de la distance entre point d’impact et racines ou implants adjacents avec une sonde parodontale
• forage initial de longueur partielle et mise en place d’une tige guide (indicateur de direction)
(lors de la vérification en occlusion, attention aux patients qui pourraient avoir une position non RC-PIM)
• optimisation de l’axe et finir de forer à la bonne longueur
• mise en place d’un drapeau pour définir l’inter axe (distance entre les deux centres implantaires) et faciliter le parallélisme
• vérifier le deuxième forage, le corriger au besoin
• éventuelle ROG
Exemple clinique de fig 11 à 15 :

Fig 11 : Implantation immédiate en 23. Nous sommes guidés par l’alvéole d’extraction. Le foret initial vient proche de la table palatine mais en la respectant.

Fig 12 : Mise en place du drapeau dessuinte après le forage pilote. Le patient va fermer la bouche pour valider le positionnement avec l’antagoniste.

Fig 13 : Ne reproduisons ce schéma de proche en proche, en plaçant consécutivement dans les sites pré-forés des indicateurs de direction. Ils nous permettent de bien visualiser nos axes, améliorent notre vision 3D, et permettent de valider les rapports avec l’antagoniste.

Fig 14 : Nous laissons le maximum d’informations 3D pour la mise en place des implants. Placer l’implant le plus simple d’abord.

Fig 15 : Puis laisser un driver dans l’implant initial, ce qui permet de garder ce guidage 3D.
Mauvais positionnement ? Déposez !
Un bon chirurgien implantologie, ce n’est pas celui qui ne se trompe jamais dans le positionnement, mais celui qui se donnera tous les moyens nécessaires, des plus sophistiqués aux plus simples, et qui sera concentré à son maximum dans cette phase critique.
Mais c’est surtout celui qui saura identifier un mauvais positionnement en per-opératoire, et qui corrigera sur l’instant son geste, voire déposera instantanément l’implant, quitte à faire une ROG et reposer dans des conditions plus favorables après cicatrisation.
Il vaut mieux un succès 6 mois plus tard que créer les facteurs d’une péri-implantite qui compliquera la vie d’un patient pendant des années.

Fig 16 : Un implant trop vestibulaire que nous avons tenté de faire durer grâce à une belle greffe épithélio-conjonctive… La prévisibilité de l’échec l’emporte. La dépose de cet implant le jour même de sa mise en place aurait évité bien des tracas à tout le monde…
Iatrogène ou pas !
L’implantologie est loin d’être une science exacte qui met tout le monde d’accord, mais c’est ce qui en fait la beauté et qui nourrit nos désirs de progression constants.
La quête du geste parfait, de l’implant parfait, de la prothèse parfaite ne doit pas nous faire oublier tous les autres facteurs, et rien n’est simple dans ce domaine.
Nous avons tous vu des implants avec des axes désastreux, des prothèses catastrophiques… Tenir 20 ans sans la moindre péri-implantite ! Mais restons stricts avec nous-même est ne soyons pas iatrogène : notre geste va avoir un impact majeur… Notre demi-heure de chirurgie va influencer des dizaines d’années de biologie et de vécu pour le patient, et un respect absolu pour cela est de mise.
Belle chirurgie à vous tous !

Fig 17 : Comportement des tissus qui fait plaisir à voir.
Pour aller plus loin, relisez le billet d’introduction de Michel Abbou et la réponse des prothésistes !