Axe implantaire et axe prothétique : nécessité et moyens de conjugaison
Par Michel ABBOU le 04-09-2018Voir tous les articles de cet auteur
1. INTRODUCTION
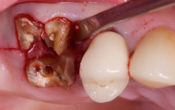
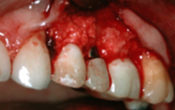
L’avènement de l’implantologie ostéointégrée au milieu des années 80 s‘est accompagné du culte du « chirurgien implantologue » qui, tel un alchimiste, avait le pouvoir de créer un ancrage prothétique là où les méthodes traditionnelles de l’époque s’avéraient impuissantes. Si la reconnaissance de cette discipline au niveau des « données acquises de la science » a pris du temps dans certaines consciences, même parmi les élites (1), force est de convenir que « le chirurgien-illusionniste » de l’époque a aussi fini par tomber de son trône… Après bien des dégâts cliniques générés par ses ignorances ou négligences en matière prothétique (Fig. 1-a, 1-b et 1-c).
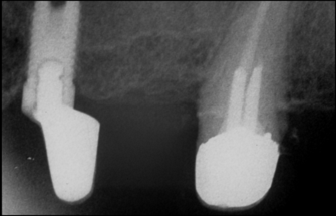
Fig. 1-a : « Correction » de positionnement implantaire au stade prothétique avec un faux-moignon coulé et scellé dans le puits implantaire (!) / Archives Service d’implantologie de Paris VII – 1992
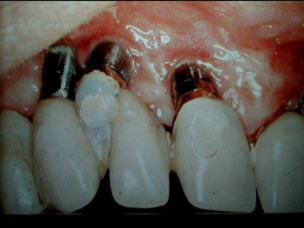
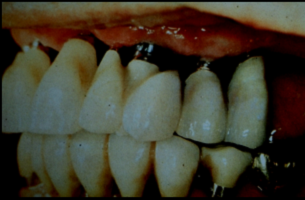
Fig. 1-b et 1-c : Incohérences chirurgico-prothétiques / Archives Service d’implantologie de Paris VII – 1992
Les praticiens qui mettent en avant la nécessité d’une « courbe d’apprentissage » pour excuser leurs erreurs cliniques oublient trop souvent que cet argument n’est pas recevable au regard des patients qui en font les frais !… La formation universitaire théorique et clinique (2) complétée par un accompagnement à type de tutorat ou « coaching clinique » apparaît comme la meilleure solution en termes de principes de précaution.
Nonobstant la valeur ajoutée liée au bon sens clinique (3), l’implantologie moderne ne peut être prise au sérieux que si elle s’inscrit dans un projet prothétique – préalablement bien établi – cohérent sur les plans fonctionnel, esthétique et prophylactique.
2. CONSIDÉRATIONS BIOMÉCANIQUES
L’axe de l’implant coïncide normalement avec l’axe de la crête alvéolaire pour optimiser le volume osseux péri-implantaire… tout en veillant à éviter la perforation des tables corticales ou la lésion des structures anatomiques voisines (dents adjacentes, sinus maxillaire, nerf lingual). Mais les résultats des études biomécaniques convergent vers un meilleur comportement du site osseux receveur quand l’axe implantaire se rapproche de l’axe occluso-prothétique (4). Précisons néanmoins, qu’en cas d’éloignement, les conséquences cliniques potentielles ne sont pas les mêmes selon la longueur et le diamètre des implants, ainsi que selon le type d’os implanté et les caractéristiques de la prothèse réalisée (reconstruction unitaire ou plurale) (5). Nous n’ignorons pas non plus l’influence des facteurs praticiens-dépendants (6) (expérience de l’équipe thérapeutique, cohérence du plan de traitement, justes recours en termes d’empreintes, de matériaux et de précision de l’élaboration prothétique), ou encore patients-dépendants en termes de santé, comportements, et respect des consignes prophylactiques (7).
… Toutes choses égales par ailleurs, les meilleurs résultats sont attendus quand nous obtenons une bonne adéquation entre l’axe chirurgical et l’axe prothétique. Le débat commence donc à s’instaurer lorsque la clinique nous contraint à l’éloignement de ces conditions « idéales », nous incitant ainsi à gérer des compromis.
3. APPROCHES CLINIQUES
Nous bénéficions aujourd’hui de nombreuses années d’expérience dans les domaines de la chirurgie et de la prothèse sur implants; ce bénéfice se voit augmenté par la formidable évolution de nos moyens d’investigation (8) ainsi que de nos moyens cliniques (systèmes implantaires multiformes et pluridimensionnels, guides chirurgicaux, flux numérique). Il n’en reste pas moins que la gestion globale relève encore des choix et capacités du praticien. Ainsi, c’est à ce dernier qu’il appartient d’arbitrer le plus judicieusement possible face aux situations de compromis cliniques évoquées plus haut, en recourant :
Sur le plan chirurgical :
• À des corrections de terrain à type de R.O.G ou greffes osseuses (9)
• À des implants courts ou/et angulés (10)
• À des implants spiralés (11) autorisant la correction de l’axe implantaire dans une certaine mesure en cours d’insertion (Fig. 2)
Sur le plan prothétique :
• À des faux-moignons angulés (Fig. 3)
• À des piliers Multi-Unit angulés (Fig. 4)
• À des systèmes de vissages prothétiques permettant le rattrapage d’axes (Fig. 5); ces systèmes sont soit « ouverts », c’est-à-dire compatibles avec les différents types de connexions implantaires (BIOMAIN, ALKOM-DIGITAL, DESS)… soit « fermés », c’est-à-dire spécifiques à un système implantaire et sa connectique (ASC chez Nobel Biocare, SMARTbase chez Implant Direct, ou encore InLink chez Anthogyr).
Il n’existe pas de solution universelle pour tous les cas cliniques, dans la mesure où chacune des propositions évoquées ci-dessus présente des limites et des contraintes, voire des contre-indications en termes de mise en œuvre. A mon sens, cela doit être considéré comme une richesse laissant au praticien le choix d’arbitrer selon les données de l’étude pré-implantaire, avec le consentement éclairé de son patient. Cela étant, il apparaît clairement que les cliniciens qui comme moi privilégient :
• Les traitements implantaires les plus simples et les moins invasifs possibles tout en autorisant un bon pronostic, d’une part ;
• L’aspect démontable des prothèses implantaires (ne serait-ce que pour favoriser les opérations de bonne maintenance prothétique et prophylactique) sans nuire à l’esthétique des restaurations, d’autre part ;
… Intègrent volontiers dans leurs plans de traitements le recours aux implants spiralés et aux implants courts (Fig. 2 et 6) sur le plan chirurgical ainsi que les systèmes Multi-Unit et autres correcteurs d’axes sur le plan prothétique (Fig. 4 et 5).

Fig. 2 : Principe schématique de la correction d’axe avec un implant spiralé type Nobel Active en cours d’insertion lors d’une chirurgie d’extraction-implantation immédiate.
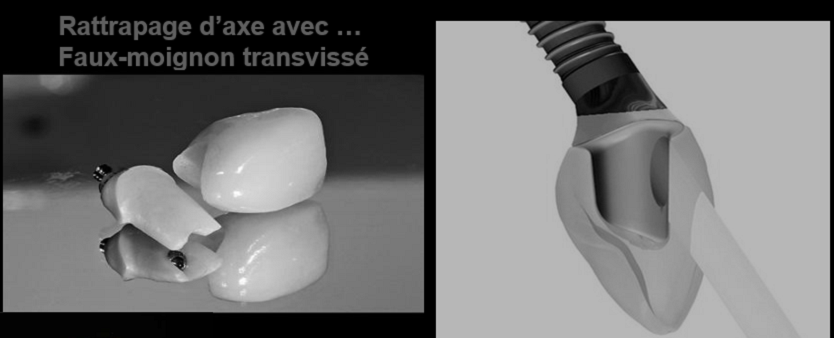
Fig. 3 : Rattrapage de l’axe implantaire avec un faux-moignon transvissé (couronne céramique scellée).
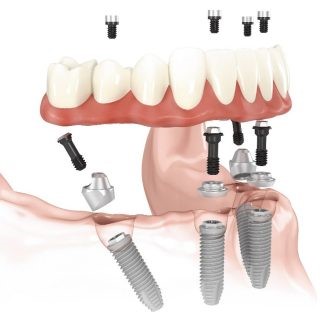
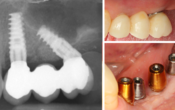
Fig. 4 : Rattrapage d’axes implantaires avec des piliers Multi-Unit pour une construction type ALL ON FOUR ou ALL ON SIX.

Fig. 5-a : Système embase-vis DESS AURUM BASE™ pour correction de l’axe implantaire au stade prothétique.

Fig. 5-b : Correction CFAO des axes implantaires au stade prothétique (Alkom-Digital) pour assurer l’émergence des vis de prothèse (zircone-céramique) aux centres des tables occlusales.

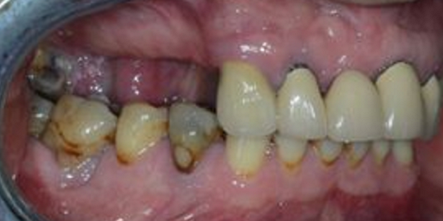
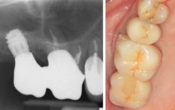
Fig. 6-a et 6-b : Situation radiologique et clinique initiale.

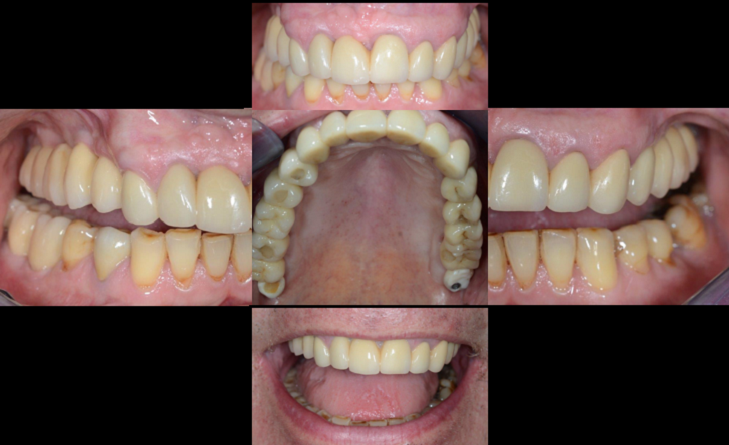
Fig. 6-c et 6-d : Situation finale obtenue sans greffe osseuse, en recourant à des implants courts et des implants spiralés (Prothèse : Dr Laurence DELESTI / Labo JF BARRET et JM ETIENNE).
Cet espace est aussi le vôtre, alors n’hésitez pas à commenter ou poser vos questions !

Michel Abbou
– Exercice privé à Paris 75008
– Fondateur et directeur scientifique de SICTmieux depuis 2013.
BIBLIOGRAPHIE
1. Philippe Safar et Corinne Touboul
L’histoire clinique, hommage à J-C HARTER – « Pourquoi j’ai jeté mon iconographie clinique aux oubliettes »
JSOP, FEV. 2009; 26-27
2. Michel Abbou, Frédérick Gaultier, Carole Leconte, Pascal Valentini
Implantologie – De l’enseignement à la pratique : le bon grain et l’ivraie
Dentalespace.com – Paroles d’experts 29-05-2018
3. Michel Abbou
Le bon sens clinique envers et contre les dogmes institutionnels
Dentoscope n°168, Nov 2016 ; 12-26 – éditions EdP dentaire
4. Ming-Lun Hsu; Fang-Ching Chen; Hung-Chan Kao; Cheng-Kung Cheng
Influence of Off-Axis Loading of an Anterior Maxillary Implant: A 3-dimensional Finite Element Analysis.
International Journal of Oral & Maxillofacial Implants. Mar/Apr 2007, Vol. 22 Issue 2, p301-309
5. Marcelo Coelho Goiato, Guilherme Sarauza Arsufi, Rodrigo Antonio de Medeiros, Aldiéris Alves Pesqueira, Aimée Maria Guiotti & Daniela Micheline dos Santos
Stress distribution in bone simulation model with pre-angled implants
Journal of Medical Engineering & Technology Volume 39, 2015 – Issue 6
6. Jaime LOZADA
Study suggests dentists cause implant failure
Dental Tribune Int., 2012; November 7th
7. Michel Abbou, Philippe Khayat, Carole Leconte, Jacques Bessade, Christine Romagna, Pascal Valentini
Péri-implantites : la faute aux implants, aux implanteurs ou aux implantés ?
Colloque SICT Mieux – 11 janvier 2018
8. Norbert Bellaiche
COMMENT ET POURQUOI UTILISER LE CONE BEAM ?
Entretien avec Norbert Bellaiche. Editions CdP.fr 25-01-2017
9. Hyun-Suk Cha, 1 Ji-Wan Kim, 2 Jong-Hyun Hwang, 2 and Kang-Min
Frequency of bone graft in implant surgery
Maxillofac Plast Reconstr Surg. 2016 Dec; 38(1): 19.
10. Hervé Bouchet et Thomas Fortin
Gestion de l’atrophie osseuse sous sinusienne : alternatives aux greffes osseuses
Le fil dentaire magazine – 24 Mai 2018
11. Michel Abbou
New Sensations with Latest Implant Generations Allowing High Performance Strategies in Oral Implantology.
Periodontics and Prosthodontics Journal, 2016; 3(17): 1-13
Pour aller plus loin, découvrez la réponse des prothésistes et la réponse des praticiens !